Almindelighed
Behandling af kronisk myeloid leukæmi (CML) omfatter flere terapeutiske muligheder, der kan holde sygdommen under kontrol i længere tid. Rutinemæssige blod- og knoglemarvstest og hyppig evaluering af en hæmatolog eller onkolog kan overvåge udviklingen af kræften.

Fra resultaterne af medicinske undersøgelser (blodtælling, cytogenetiske og molekylære test) er det muligt at forstå:
- Graden af behandlingens effektivitet over tid og udviklingen af responsen på terapi;
- Hvis sygdommen ikke længere reagerer på medicin (resistens over for terapi).
Overvågning og reaktion på terapi
Korrekt overvågning af sygdomsforløbet er afgørende for at verificere terapiens effekt og følgelig for hurtigt at kunne gribe ind i tilfælde af fejl i behandlingen.
Cytogenetisk analyse og molekylærbiologiske undersøgelser bruges såvel som til diagnostiske formål, også til at vurdere graden af respons på den terapeutiske protokol og til at fremhæve enhver vedvarende sygdom efter behandling (undersøgelse af minimal restsygdom):
- Fuldstændig hæmatologisk reaktion: Når behandlingen begynder at have en effekt, reduceres antallet af leukæmiceller. Hæmatologiske tests er ikke længere i stand til at påvise afvigende kloner, men dette er muligt med cytogenetisk analyse.
- Komplet cytogenetisk respons: opnået når tilstedeværelsen af Philadelphia -kromosomet (Ph) ikke længere fremhæves ved konventionel cytogenetisk analyse (standardmetode til overvågning af reaktionen på behandlingen) eller ved fluorescerende in situ -hybridisering (FISH), en teknik, der vurderer procentdelen af Ph + knoglemarvsceller. Den cytogenetiske analyse, udført på en finnålssuget knoglemarvsprøve, er også den eneste metode til bestemmelse af tilstedeværelsen af eventuelle kromosomale ændringer ud over Philadelphia-kromosomet med en prognostisk rolle.
- Complete Molecular Response: det nås, når molekylæranalysen ikke er i stand til at påvise ekspressionen af hybridgenet BCR / ABL. Terapien har vist sig effektiv, og de molekylære signaler, der fremmer produktionen af bcr-abl-proteiner, er så lave, at de ikke kan påvises, selv med meget følsomme tests, såsom molekylære. Øgede transskriptniveauer, som overvåges, kan indikere tab af reaktion på behandling.
Opnåelsen af disse resultater repræsenterer et meget vigtigt resultat: mange undersøgelser viser, at patienter med en fuldstændig cytogenetisk og molekylær respons har en meget stor sandsynlighed for at overleve i lang tid uden sygdomsfremgang til den accelererede og / eller blastfase .
Mange faktorer kan påvirke terapiens effektivitet, og derfor anbefales det i de indledende faser at fortsætte med test efter 3, 6, 12 og 18 måneder.
De oplysninger, der hidtil er indhentet fra kliniske undersøgelser, som definerer den optimale respons og svigt på forskellige tidspunkter for behandlingen, har ført til formuleringen af et overvågningsskema, som skal følges for korrekt håndtering af patienten (indikationer foreslået af Europæisk leukæmi-Net):
Hæmatologen (eller onkologen) vil være i stand til at fastsætte nogle mål og verificere terapiens effektivitet i det specifikke kliniske tilfælde, da patienter reagerer forskelligt på behandlingen og ikke alle er i stand til at nå de optimale terapeutiske milepæle inden for den forventede periode ...
Terapeutiske muligheder
Hovedmålet med behandlingen af CML er at "opnå fuldstændig molekylær remission: sygdommen styres af behandlingen (selvom den ikke forsvinder helt), og antallet af producerede patologiske kloner er tilstrækkeligt begrænset til ikke at forårsage symptomer. De fleste mennesker kan ikke slippe af med leukæmiceller helt, kan behandling hjælpe med at opnå langsigtet remission af sygdommen.
Terapeutiske mål kan omfatte:
- Begræns manifestationen af symptomer på kronisk myeloid leukæmi;
- Gendan normale parametre relateret til blodlegemer;
- Reducer antallet af Philadelphia kromosom positive leukæmiceller (Ph +) og molekylære signaler (BCR / ABL transkripter);
- Sigt på forsvinden af Philadelphia + -kromosomerne (komplet cytogenetisk respons).
Konventionelle antiblastiske lægemidler
Nogle antiblastiske lægemidler, som f.eks busulfan (alkylering) og l "hydroxyurinstof (specifik hæmmer af DNA -syntese), er blevet brugt, især tidligere til at opnå cytoreduktion og kontrol af sygdommen i den kroniske fase. Konventionel behandling resulterede i en forbedring af livskvaliteten, men var ikke i stand til væsentligt at ændre sygdommens naturlige historie eller forhindre progression til den accelererede / blast -fase.
Rekombinant interferon-alfa
Fra begyndelsen af 1980'erne blev introduktionen af interferoner tilladt at observere, ud over reduktionen og normaliseringen af granulocytandelen, opnåelsen af negativiseringen af cytogenetiske og molekylære test, hvilket fremkalder en længere varighed af den kroniske fase med deraf følgende reduktion af udviklingen i accelereret og / eller blastfase. Interferon -alfa har reduceret rollen som konventionel CML -terapi: dette lægemiddel er i stand til at fremkalde et fuldstændigt cytogenetisk respons hos 20-30% af patienterne, hvilket specifikt forstyrrer translationen af proliferative signaler i Ph + -celler og hæmmer cellemultiplikationstumorproducenter. Interferon-alfa virker også med en indirekte mekanisme for overlevelse af leukæmiceller, hvilket reducerer deres celleadhæsion og forstærker aktiviteten af cellerne i immunsystemet.
En begrænsning af brugen af dette lægemiddel er givet af dets ikke-ubetydelige toksicitet.Bivirkningerne af interferon omfatter træthed, feber og vægttab. For at forbedre de opnåede resultater er interferon blevet kombineret med andre cytotoksiske midler. Kun forbindelsen mellem interferon og cytosin arabinosid (ARA-C) har vist sig at give bedre resultater end interferon alene, dog uden en åbenlys overlevelsesfordel.
Allogen knoglemarvstransplantation
Transplantation af stamceller fra en sund donor, der er kompatibel med modtageren (allogen transplantation) har i årevis repræsenteret den hyppigste terapeutiske indikation og udgør stadig i dag den eneste behandling, der er i stand til definitivt at udrydde neoplasmaet.
Denne procedure, når den udføres i den kroniske fase, kan resultere i en femårig sygdomsfri overlevelse i cirka 50% af tilfældene.
Allogen knoglemarvstransplantation involverer en første fase af ødelæggelse af alle (eller næsten alle) Ph + -celler gennem konditioneringsterapi (kemoterapi i kombination med total kropsbestråling) efterfulgt af rekonstituering af hæmatopoietisk marv af de infunderede donorstamceller. Derudover bidrager donormarvlymfocytter til at kontrollere og / eller eliminere eventuelle Ph + -celler med en immunmedieret effekt kaldet "transplantat versus leukæmi" (transplantat versus leukæmi) effekt. Responsen på terapien kan overvåges ved at vurdere, om de molekylære ændringer, der er typiske for kronisk myeloid leukæmi, er forsvundet. Den allogene knoglemarvstransplantation repræsenterer den terapeutiske behandling, der er i stand til at "helbrede" CML, men involverer desværre en svigtrate på grund af dødelig toksicitet og / eller tilbagefald. Denne procedure er faktisk meget krævende og kan påvirkes af alder patient. patient og transplantationens forudgående tid (måneder eller år fra diagnosen af den kroniske fase): på grund af dens potentielle fare er det kun praktisk muligt hos patienter under 55 år uden yderligere samtidige patologier. Derfor udgør allogen transplantation en reel terapeutisk mulighed for kun et mindretal af patienter med CML (også i betragtning af vanskelighederne ved at finde en kompatibel stamcelledonor).
For nylig blev autotransplantation foreslået hos personer med kronisk myeloid leukæmi, der ikke var berettiget til allograft (alder, mangel på donor, afslag osv.). Patientens knoglemarv, geninfunderet efter en "forsætligt passende cytocid behandling for Ph + -celler (med antiblastisk + interferon), ville rekonstituere sig selv med en udbredt re-ekspansion af Ph-celler.
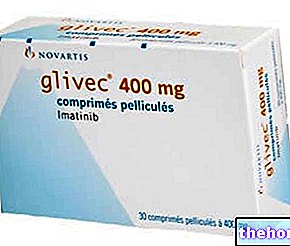
Imatinib mesylat (Glivec ®)
Historien om kroniske myeloide leukæmibehandlinger er blevet revolutioneret ved introduktionen af den første tyrosinkinasehæmmer (Imatinib mesylat), hvilket i høj grad har bidraget til at forbedre patienternes livskvalitet.
Imatinib er en specifik hæmmer af BCR / ABL, designet efter at have forstået sygdommens molekylære biologi og bruges til behandling af Ph + kronisk myeloid leukæmi.
Lægemidlet er i stand til at fremkalde komplet molekylær cytogenetisk remission hos 80-90% af patienterne og er også aktivt i myeloide neoplasmer med eosinofili og involvering af PDGRF (trombocyt-afledt vækstfaktor, serum mitogen involveret i mange patologiske tilstande, hvilket fremmer kemotaksi og proliferativ kapacitet).
Imatinib blokerer selektivt tyrosinkinaseaktiviteten af BCR / ABL gennem en hæmmende mekanisme for ATP: stoffet binder det højenergimolekyle (ATP), der er tilgængeligt i det specifikke domæne for BCR / ABL -kinasen, forhindrer phosphorylering af andre substrater og blokerer kaskaden af reaktioner, der ville være ansvarlige for dannelsesprocessen af Ph + leukæmiske kloner. Den anvendte dosis af dette molekyle (imatinib methysilat) varierer fra 400 mg / dag til 800 mg / dag i forhold til sygdomsfasen og responsen. I øjeblikket er det det foretrukne lægemiddel til behandling af CML på grund af dets bemærkelsesværdige effektivitet. Bivirkningerne, der er reversible med suspension og / eller reduktion af dosis, kan være forskellige (øgede transaminaser, kvalme, hududslæt, væskeretention osv.).
Tilfælde, der viser resistens over for lægemidlet over tid, er blevet observeret (for eksempel patienter med fremskreden sygdom), og biologisk-kliniske kriterier er blevet identificeret for at definere typen af respons på behandling. De mekanismer, der er ansvarlige for denne resistens, ser ud til at være flere (mutationer af kinasedomænet, amplifikation / overekspression af BCR / ABL, klonal evolution ...). I disse tilfælde er det ikke længere hensigtsmæssigt at fortsætte behandlingen med Imatinib.
For patienter med disse tilstande er de mulige muligheder:
- Den allogene transplantation;
- Konventionel terapi (hydroxyurinstof, busulfan osv.);
- L "interferon;
- Eksperimentel terapi (med 2. generations tyrosinkinasehæmmere).
2. generation tyrosinkinasehæmmere
Manglende behandling med Imatinib er forbundet med progression af accelereret og / eller blastfase kronisk myeloid leukæmi og har en særlig dårlig prognose. I de senere år har farmakologisk forskning gjort det muligt i klinisk praksis at anvende anden generations tyrosinkinasehæmmere, aktive hos patienter, der har udviklet resistens over for Imatinib: Dasatinib (Sprycel ®) og Nilotinib (Tasigna ®) bruges til patienter med kronisk fase og / eller progression CML ildfast for Glivec ® og er i stand til at reinducere komplette og vedvarende hæmatologiske, cytogenetiske og molekylære reaktioner. Talrige undersøgelser har imidlertid vist, at Ph + -klonen - på grund af sin genetiske ustabilitet - kan udvikle mutationer af BCR / ABL -kinasedomænet og viser sig at være resistente over for forskellige hæmmende lægemidler. Andre molekyler i forsøgsfasen (3. generations hæmmere) er rettet mod specifikke mål for kronisk myeloid leukæmi; især er de i stand til at sensibilisere leukæmiceller Ph + med specifikke mutationer (eksempel: Mk-0457 for resistent CML og med T315I-mutation, som direkte påvirker t imatinib -bindingsstedet).
Andre artikler om "Kronisk myeloid leukæmi terapi"
- Kronisk myeloid leukæmi: Kronisk myeloid leukæmi: Diagnose
- Kronisk myeloid leukæmi: definition, årsager, symptomer