Aktive ingredienser: Ethinylestradiol, Chlormadinonacetat
BELARA 0,03 mg / 2 mg filmovertrukne tabletter
Hvorfor bruges Belara? Hvad er det for?
Vigtige ting at vide om kombinerede hormonelle præventionsmidler:
- De er en af de mest pålidelige reversible præventionsmetoder, når de bruges korrekt
- De øger risikoen en smule for at få blodpropper i venerne og arterierne, især i løbet af det første år af at tage eller ved genoptagelse af et kombineret hormonelt præventionsmiddel efter en pause på 4 eller flere uger
- Pas på og kontakt din læge, hvis du tror, du har symptomer på en blodprop (se afsnittet "Blodpropper")
BELARA er et oralt hormonelt præventionsmiddel. Disse produkter, der indeholder to hormoner, såsom BELARA, kaldes også kombinerede hormonelle præventionsmidler (COC'er). De 21 tabletter i en blisterpakning indeholder den samme mængde af de to hormoner, og derfor kaldes BELARA også for den "monofasiske pille".
Andre hormonelle præventionsmidler som f.eks. BELARA beskytter dig ikke mod AIDS (HIV -infektion) eller andre seksuelt overførte sygdomme. Kun kondomer kan hjælpe dig med at beskytte dig.
Kontraindikationer Når Belara ikke bør bruges
Generelle noter
Inden du begynder at bruge BELARA, bør du læse oplysningerne om blodpropper i afsnit 2. Det er især vigtigt, at du læser symptomerne på en blodprop (se afsnittet "Blodpropper").
Inden du tager BELARA, vil din læge gennemgå en grundig generel og gynækologisk undersøgelse, udelukke graviditet, overveje kontraindikationer og forholdsregler og endelig beslutte, om BELARA er egnet til dig. Dette besøg skal foretages hvert år, mens du tager BELARA.
Tag ikke BELARA
Tag ikke BELARA, hvis du har nogen af nedenstående betingelser. Hvis du har nogen af nedenstående betingelser, skal du kontakte din læge. Din læge vil diskutere med dig andre præventionsmetoder, der kan være mere egnede til dig.
- hvis du er allergisk over for ethinylestradiol eller chlormadinonacetat eller et af de øvrige indholdsstoffer i denne medicin
- hvis du har (eller nogensinde har haft) en blodprop i et blodkar i benet (dyb venetrombose, DVT), lunge (lungeemboli, PE) eller andre organer
- hvis du føler de første tegn på en blodprop, betændelse i venerne eller emboli, såsom forbigående stikkende smerter eller tæthed i brystet
- hvis du ved, at du har en lidelse, der påvirker blodpropper, såsom protein C-mangel, protein S-mangel, antithrombin-III-mangel, faktor V Leiden eller antiphospholipid-antistoffer;
- hvis du skal opereres, eller hvis du vil ligge i lang tid (se afsnittet "Blodpropper");
- hvis du har diabetes, eller hvis dit blodsukker er ukontrollabelt
- hvis du har forhøjet blodtryk, der er svært at kontrollere eller stiger betydeligt (værdier over 90/140 mm Hg)
- hvis du nogensinde har haft et hjerteanfald eller slagtilfælde
- hvis du har (eller nogensinde har haft) angina pectoris (en tilstand, der forårsager alvorlige brystsmerter og kan være et første tegn på et hjerteanfald) eller forbigående iskæmisk anfald (TIA - midlertidige slagtilfælde)
- hvis du har en af følgende sygdomme, som kan øge risikoen for blodpropper i arterierne:
- alvorlig diabetes med blodkarskade
- meget højt blodtryk
- meget højt fedtindhold (kolesterol eller triglycerider) i blodet
- en sygdom kendt som hyperhomocysteinæmi
- hvis du har (eller nogensinde har haft) en type migræne kaldet 'migræne med aura'
- hvis du har leverbetændelse (f.eks. forårsaget af en virus) eller gulsot, og dine leverfunktionsværdier endnu ikke er normaliseret
- hvis du lider af udbredt kløe eller galdeforstyrrelser, især hvis disse forekom under en tidligere graviditet eller under tidligere østrogenbehandling
- hvis bilirubin (et produkt af nedbrydning af blodpigmentering) i blodet er over normale værdier, f.eks. på grund af medfødte lidelser i galdeudskillelse, såsom Dubin-Johnsons syndrom eller Rotorsyndrom;
- hvis du har eller tidligere har haft leverkræft
- hvis du lider af alvorlige mavesmerter, forstørret lever eller har tegn på abdominal blødning
- hvis du udvikler eller får nye episoder med porfyri (forstyrrelse af stofskiftet i blodpigmentet)
- hvis du tidligere har haft eller har haft mistanke om en hormonafhængig malignitet, f.eks. bryst- eller livmoderkræft
- hvis du lider af alvorlige fedtstofskifteforstyrrelser
- hvis du har betændelse i bugspytkirtlen eller tidligere har lidt af det og samtidig lider af en alvorlig stigning i blodfedt (triglycerider);
- hvis du lider af en alvorlig, hyppig og langvarig hovedpine
- hvis du pludselig forstyrrer opfattelsen (syn eller hørelse)
- hvis du oplever en bevægelsesforstyrrelse (især tegn på lammelse)
- hvis du bemærker en forværring af dine epilepsianfald
- hvis du lider af alvorlig depression
- hvis du lider af en eller anden form for døvhed (otosklerose), som er blevet forværret under tidligere graviditeter
- hvis du af ukendte årsager ikke har haft din menstruation
- hvis du lider af unormal fortykkelse af livmoderslimhinden (hyperplasi af endometrium);
- ved vaginal blødning af ukendt oprindelse.
Hvis nogen af disse betingelser opstår, mens du tager BELARA, skal du straks stoppe med at tage BELARA.
Du må ikke tage BELARA, eller du skal stoppe med det samme, hvis du har en alvorlig risiko eller flere risikofaktorer for blodpropper (se afsnit 2).
Forholdsregler ved brug Det, du skal vide, før du tager Belara
Tal med din læge eller apotek, før du tager Belara.
Hvornår skal du se en læge?
Kontakt hurtigst muligt en læge
- hvis du bemærker mulige tegn på en blodprop, som kan indikere, at du lider af en blodprop i benet (dyb venetrombose), en blodprop i lungen (lungeemboli), et hjerteanfald eller et slagtilfælde (se afsnittet nedenfor "Blodprop (trombose)").
For en beskrivelse af symptomerne på disse alvorlige bivirkninger, gå til afsnittet "Sådan genkendes en blodprop".
Fortæl det til din læge, hvis noget af det følgende gælder for dig.
- Hvis du er ryger. Rygning øger risikoen for alvorlige bivirkninger på hjerte og blodkar ved brug af kombinerede hormonelle præventionsmidler.Risikoen øges med alderen og med antallet af cigaretter. Dette gælder især kvinder over 35 år. Rygende kvinder over 35 år bør bruge andre præventionsmetoder.
Hvis denne tilstand forekommer eller forværres, mens du bruger BELARA, skal du fortælle det til din læge:
- Hvis du har forhøjet blodtryk, højt fedtindhold i blodet, hvis du er overvægtig, eller hvis du er diabetiker. I disse tilfælde øges risikoen for bivirkninger (f.eks. Hjerteanfald, emboli, slagtilfælde eller leverkræft) ved brug af hormonelle præventionsmidler - hvis du har Crohns sygdom eller ulcerøs colitis (kronisk inflammatorisk tarmsygdom);
- hvis du har systemisk lupus erythematosus (SLE; en sygdom, der påvirker det naturlige forsvarssystem)
- hvis du har hæmolytisk uræmisk syndrom (HUS - en blodproppeforstyrrelse, der forårsager nyresvigt)
- hvis du har seglcelleanæmi (en arvelig sygdom i de røde blodlegemer)
- hvis du har et højt fedtindhold i blodet (hypertriglyceridæmi) eller en "positiv familiehistorie af denne tilstand." Hypertriglyceridæmi har været forbundet med en øget risiko for at udvikle pancreatitis (betændelse i bugspytkirtlen);
- hvis du skal opereres, eller hvis du skal ligge længe (se afsnittet "Blodpropper");
- hvis du lige har født, er din risiko for at udvikle blodpropper højere. Spørg din læge, hvor længe du kan begynde at tage BELARA efter at have fået en baby.
- hvis du har "betændelse i venerne under huden (overfladisk tromboflebitis);
- hvis du har åreknuder.
BLODPROPPER
Brug af et kombineret hormonelt præventionsmiddel som BELARA øger din risiko for at udvikle en blodprop sammenlignet med ikke at bruge en. I sjældne tilfælde kan en blodprop blokere blodkar og forårsage alvorlige problemer.
Blodpropper kan udvikle sig
- i vener (kaldet "venøs trombose", "venøs tromboemboli" eller VTE)
- i arterierne (kaldet 'arteriel trombose', 'arteriel tromboemboli' eller ATE).
Gendannelse fra blodpropper er ikke altid fuldendt. Sjældent kan der forekomme langvarige alvorlige virkninger, eller meget sjældent kan de være dødelige.
Det er vigtigt at huske, at den samlede risiko for en skadelig blodprop forbundet med BELARA er lav.
SÅDAN KENDER DU EN BLODKLOD
Kontakt straks en læge, hvis du bemærker nogen af følgende tegn eller symptomer.
- hævelse af det ene ben eller langs en vene i benet eller foden, især når det ledsages af:
- smerter eller ømhed i benet, som kun kan mærkes, når du står eller går
- øget fornemmelse af varme i det berørte ben
- ændring i hudens farve på benet, såsom at blive bleg, rød eller blå
- pludselig og uforklarlig åndenød eller hurtig vejrtrækning
- pludselig hoste uden indlysende årsag, hvilket muligvis forårsager udsendelse af blod;
- skarpe brystsmerter, som kan stige med dyb vejrtrækning
- svær hovedpine eller svimmelhed
- hurtig eller uregelmæssig hjerterytme
- kraftige smerter i maven
- øjeblikkeligt synstab eller
- smertefri sløring af synet, der kan udvikle sig til tab af syn
- brystsmerter, ubehag, følelse af tryk eller tyngde
- fornemmelse af klemning eller fylde i brystet, armen eller under brystbenet
- følelse af fylde, fordøjelsesbesvær eller kvælning
- ubehag i overkroppen udstråler til ryg, kæbe, hals, arme og mave;
- svedtendens, kvalme, opkastning eller svimmelhed
- ekstrem svaghed, angst eller åndenød
- hurtige eller uregelmæssige hjerteslag
- pludselig følelsesløshed eller svaghed i ansigt, arm eller ben, især på den ene side af kroppen;
- pludselig forvirring, problemer med at tale eller forstå;
- pludselig svært ved at se i det ene eller begge øjne
- pludselige gangbesvær, svimmelhed, tab af balance eller koordination
- pludselig, alvorlig eller langvarig migræne uden kendt årsag;
- bevidsthedstab eller besvimelse med eller uden anfald.
- hævelse og lyseblå misfarvning af den ene ekstremitet
- svære mavesmerter (akut mave)
BLODKLODER I EN VEIN
Hvad kan der ske, hvis der dannes en blodprop i en vene?
- Brugen af kombinerede hormonelle præventionsmidler har været forbundet med en øget risiko for dannelse af blodpropper i venerne (venøs trombose), men disse bivirkninger er sjældne.I de fleste tilfælde forekommer de i det første år, hvor man anvender et kombineret hormonelt præventionsmiddel.
- Hvis der dannes en blodprop i en vene i benet eller foden, kan det forårsage en dyb venetrombose (DVT).
- Hvis en blodprop bevæger sig fra benet og lægger sig i lungen, kan det forårsage en "lungeemboli".
- Meget sjældent kan der dannes en blodprop i et andet organ, såsom øjet (nethindevenetrombose).
Hvornår er risikoen for at udvikle en blodprop i en vene højest?
Risikoen for at udvikle en blodprop i en vene er størst i løbet af det første år, hvor man tager et kombineret hormonelt præventionsmiddel for første gang. Risikoen kan være endnu højere, hvis du genstarter at tage et kombineret hormonelt præventionsmiddel (det samme lægemiddel eller et andet lægemiddel) efter en pause på 4 eller flere uger.
Efter det første år reduceres risikoen, men er altid lidt højere, end hvis du ikke brugte et kombineret hormonelt præventionsmiddel.
Når du holder op med at tage BELARA, vender din risiko for at udvikle en blodprop tilbage til normal inden for få uger.
Hvad er risikoen for at udvikle en blodprop?
Risikoen afhænger af din naturlige risiko for VTE og typen af kombineret hormonel prævention, du tager.
Den samlede risiko for at udvikle en blodprop i benet eller lungen (DVT eller PE) med BELARA er lav.
- Ud af 10.000 kvinder, der ikke bruger noget kombineret hormonelt præventionsmiddel, og som ikke er gravide, vil omkring 2 udvikle en blodprop om et år.
- Ud af 10.000 kvinder, der bruger et kombineret hormonelt præventionsmiddel, der indeholder levonorgestrel, norethisteron eller norgestimat, vil omkring 5-7 udvikle en blodprop om et år.
- Det vides endnu ikke, hvordan risikoen for at udvikle en blodprop med [opfundet navn] kan sammenlignes med risikoen forbundet med et kombineret hormonelt præventionsmiddel, der indeholder levonorgestrel.
- Risikoen for dannelse af en blodprop afhænger af din sygehistorie (se under "Faktorer, der øger risikoen for dannelse af en blodprop").
Hvis du bemærker en stigning i hyppigheden eller intensiteten af migræneanfald, mens du tager BELARA (hvilket kan indikere en forstyrrelse i blodtilførslen til hjernen), skal du kontakte din læge hurtigst muligt. Din læge kan råde dig til at stoppe BELARA med det samme.
Faktorer, der øger risikoen for at udvikle en blodprop i en vene
Risikoen for at udvikle en blodprop med BELARA er lav, men nogle forhold forårsager en øget risiko. Risikoen er større:
- hvis du er svært overvægtig (body mass index eller BMI over 30 kg / m2)
- hvis en nær slægtning har haft en blodprop i benet, lungen eller andet organ i en ung alder (mindre end cirka 50 år). I dette tilfælde kan du have en arvelig blodproppeforstyrrelse;
- hvis du skal opereres, eller hvis du skal ligge i lang tid på grund af en skade eller sygdom, eller hvis du har et ben i støbningen. Du skal muligvis stoppe med at tage BELARA et par uger før operationen eller under perioden, hvor du er mindre mobil. Hvis du skal stoppe med at tage BELARA, skal du spørge din læge, hvornår du kan begynde at tage det igen;
- som du bliver ældre (især over 35 år);
- hvis du fødte for mindre end et par uger siden
Risikoen for at udvikle en blodprop øger, jo flere tilstande du har af denne type.
Flyrejser (der varer> 4 timer) kan midlertidigt øge risikoen for blodpropper, især hvis du har nogle af de andre risikofaktorer angivet.
Det er vigtigt, at du fortæller din læge, om noget af dette gælder for dig, selvom du ikke er sikker. Din læge kan beslutte, at BELARA skal stoppes.
Hvis nogen af ovenstående tilstande ændres, mens du bruger BELARA, f.eks. Hvis en nær slægtning har en blodprop uden kendt årsag, eller hvis du tager meget på i vægt, skal du kontakte din læge.
BLODKLODER I ET ARTERI
Hvad kan der ske, hvis der dannes en blodprop i en "arterie?"
Ligesom blodpropper i en vene kan blodpropper i en arterie forårsage alvorlige problemer, for eksempel kan de forårsage et hjerteanfald eller slagtilfælde.
Faktorer, der øger risikoen for at udvikle en blodprop i en arterie
Det er vigtigt at bemærke, at risikoen for hjerteanfald eller slagtilfælde forbundet med brug af BELARA er meget lav, men kan øge:
- med stigende alder (over 35 år);
- hvis du ryger. Når du bruger et kombineret hormonelt præventionsmiddel som f.eks. BELARA, rådes du til at stoppe med at ryge. Hvis du ikke er i stand til at stoppe med at ryge og er over 35 år, kan din læge råde dig til at bruge en anden form for prævention;
- hvis du er overvægtig
- hvis du har forhøjet blodtryk
- hvis et medlem af din nærmeste familie har haft et hjerteanfald eller slagtilfælde i en ung alder (mindre end cirka 50 år). I dette tilfælde kan du også have stor risiko for at få et hjerteanfald eller slagtilfælde;
- hvis du eller en nær slægtning har et højt fedtindhold i blodet (kolesterol eller triglycerider)
- hvis du lider af migræne, især migræne med aura
- hvis du har hjerteproblemer (ventildefekt, en hjerterytmeforstyrrelse kaldet atrieflimren)
- hvis du har diabetes.
Hvis du har mere end en af disse tilstande, eller hvis nogen af dem er særlig alvorlige, kan risikoen for at udvikle en blodprop være endnu højere.
Hvis nogen af ovenstående betingelser ændres, mens du bruger BELARA, f.eks. Hvis du begynder at ryge, hvis en nær slægtning har en blodprop uden kendt årsag, eller hvis du tager meget på i vægt, skal du kontakte din læge.
- Svulst
Det er blevet rapporteret, at der hos kvinder med livmoderhalskræftinfektion fra bestemte seksuelt overførte vira (humant papillomavirus), der bruger hormonelle præventionsmidler i lang tid, kan være en risikofaktor for at udvikle livmoderhalskræft. Det er dog ikke klart, i hvilket omfang dette skyldes andre faktorer (f.eks. forskelle i antallet af seksuelle partnere eller brugen af mekaniske præventionsmidler).
Undersøgelser har vist, at hormonelle præventionsmidler kan forårsage en beskeden stigning i risikoen for brystkræft. I løbet af de 10 år efter ophør af COC-brug vender denne øgede risiko gradvist tilbage til aldersrelaterede risikoniveauer. Fordi risikoen for brystkræft er sjælden hos kvinder under 40 år, er det overskydende antal brystkræftdiagnoser hos kvinder, der for nylig har brugt eller bruger p -piller, lille i forhold til den samlede risiko for brystkræft. I sjældne tilfælde er der fundet godartede og endnu sjældnere ondartede levertumorer ved brug af hormonelle præventionsmidler, som kan forårsage indre blødninger.I tilfælde af intense mavesmerter, der ikke løser sig spontant, bør lægen informeres.
- Andre lidelser
Mange kvinder oplever en lille stigning i blodtrykket, mens de tager hormonelle præventionsmidler. Hvis dit blodtryk stiger meget, mens du bruger BELARA, vil din læge råde dig til at stoppe med at tage BELARA og ordinere medicin til at sænke dit blodtryk. Når dit blodtryk er vendt tilbage til det normale, kan du begynde at tage BELARA igen.
Hvis du har lidt af herpes i en tidligere graviditet, kan dette gentage sig, når du tager et hormonelt præventionsmiddel.
Hvis du har et unormalt fedtindhold i blodet (hypertriglyceridæmi), eller hvis dine familiemedlemmer lider af det, er der en øget risiko for bugspytkirtelsygdom.Hvis du oplever akutte eller kroniske leverfunktionsforstyrrelser, kan din læge lade dig stoppe med at tage det. Tage BELARA indtil leverværdierne er vendt tilbage til det normale. Hvis du får en ny episode af gulsot, der allerede var opstået under en tidligere graviditet eller ved brug af andre hormonelle præventionsmidler, vil din læge råde dig til at stoppe med at bruge BELARA.
Hvis du er diabetiker, og dit blodsukkerniveau er under kontrol, og du tager BELARA, vil din læge overvåge dig nøje, så længe du tager BELARA. Den antidiabetiske behandling skal muligvis ændres.
I sjældne tilfælde kan der forekomme brune pletter på huden (chloasma), især hvis de allerede har vist sig under en tidligere graviditet. Hvis du har en tendens til at have disse pletter, må du ikke blive i solen i lang tid eller udsætte dig selv for ultraviolette stråler, mens du tager BELARA.
- Lidelser, der kan påvirkes negativt
Medicinsk overvågning er også påkrævet:
- hvis du lider af epilepsi
- hvis du lider af multipel sklerose
- hvis du lider af alvorlige muskelkramper (tetany);
- hvis du lider af migræne
- hvis du lider af astma
- hvis du lider af hjerte- eller nyreproblemer
- hvis du lider af St. Vitus dans (mindre chorea);
- hvis du er diabetiker
- hvis du har en leversygdom
- hvis du har forstyrrelser i fedtstofskiftet
- hvis du har en immunsystemsygdom (herunder lupus erythematosus)
- hvis du er betydeligt overvægtig
- hvis du har forhøjet blodtryk
- hvis du har endometriose (vævet, der foretager livmoderhulen, kaldet endometrium, er uden for denne foring)
- hvis du har åreknuder eller lider af betændelse i venerne
- hvis du har blodpropper
- hvis du lider af brystproblemer (mastopati)
- hvis du har en godartet tumor (myom) i livmoderen
- hvis du har lidt af blærer (svangerskabsherpes) i en tidligere graviditet
- hvis du lider af depression
- hvis du lider af kronisk inflammatorisk tarmsygdom (Crohns sygdom, colitis ulcerosa).
Kontakt din læge, hvis du tidligere har haft eller tidligere har haft nogen af de ovennævnte tilstande, eller hvis du udvikler en, der behandles med BELARA.
Effektivitet
Hvis du har glemt at tage tabletter, har opkastning eller diarré efter at have taget tabletten eller tager anden medicin, kan effektiviteten af et hormonelt præventionsmiddel reduceres. I meget sjældne tilfælde kan stofskiftesygdomme forringe præventionens virkning, selvom du tager tabletterne korrekt, kan et hormonelt præventionsmiddel ikke garantere fuldstændig prævention.
Uregelmæssig cyklus
Især i løbet af de første par måneder for at tage hormonelle præventionsmidler kan der forekomme uregelmæssig blødning fra skeden (intermenstruel blødning / udflåd). Hvis uregelmæssig blødning fortsætter i 3 måneder, eller dukker op igen i efterfølgende regelmæssige cyklusser, bør du kontakte din læge.
Lækage kan også være et symptom på en nedsat prævention.
I nogle tilfælde, efter at have taget BELARA i 21 dage, er der muligvis ingen abstinensblødning. Hvis du har taget pillerne i henhold til instruktionerne i afsnit 3, er det usandsynligt, at du er gravid. Hvis BELARA ikke er taget i henhold til instruktionerne . instruktioner før fravær af tilbagetrækningsblødning, skal graviditet sikkert udelukkes, før den fortsættes.
Hvilke lægemidler eller fødevarer kan ændre effekten af?
Fortæl det til din læge eller apotek, hvis du tager anden medicin eller har brugt det for nylig. BELARAs prævention kan ændres, hvis du tager anden medicin samtidigt.
Disse omfatter medicin mod epilepsi (f.eks. Phenytoin, carbamazepin og topiramat), medicin til behandling af tuberkulose (f.eks. Rifampicin, rifabutin), nogle antibiotika som ampicillin, tetracykliner og griseofulvin, barbiturater, primidon, barbesaclone, modafinil, nogle lægemidler til behandling af HIV -infektion (f.eks. ritonavir) og produkter, der indeholder perikon (hypericum perforatum). Medicin, der stimulerer intestinal peristaltik (f.eks. Metoclopramid) og aktivt kul, kan reducere absorptionen af de aktive ingredienser i BELARA.
Du bør ikke tage plantelægemidler, der indeholder perikon sammen med BELARA.
Hvis du tager en medicin, der indeholder et af disse stoffer (undtagen perikon) eller starter behandling, kan du fortsætte med at tage BELARA, men mens du tager disse lægemidler, skal du også bruge en mekanisk præventionsmetode (f.eks. Kondomer). Hvis du tager disse lægemidler, skal du bruge en mekanisk præventionsmetode i mindst 7 dage eller op til 28 dage efter behandlingens afslutning.Hvis langvarig behandling med ovenstående aktive stoffer er nødvendig, skal du bruge ikke-hormonelle præventionsmidler Spørg din læge eller apotek til råds.
Hvis samtidig administration af lægemidlet fortsætter, efter at tabletterne fra COC -blisterpakningen er færdige, skal den næste pakning startes uden det sædvanlige tilbagetrækningsinterval.
Fortæl det til din læge, hvis du tager insulin eller anden medicin for at sænke dit blodsukkerniveau. Doseringen af disse lægemidler skal muligvis ændres.
Ved brug af et hormonelt præventionsmiddel kan udskillelsen af diazepam, cyclosporin, theophyllin eller prednisolon reduceres, hvilket resulterer i, at virkningen af disse stoffer vil være større og vare længere. Virkningen af præparater indeholdende clofibrat, paracetamol, morfin eller lorazepam kan reduceres, hvis det bruges samtidigt med BELARA.
Husk, at disse data er gyldige, selvom du har taget et af disse lægemidler kort før start af BELARA -behandling.
Visse laboratorietests for at kontrollere leverens, binyrernes og skjoldbruskkirtlens funktion, visse blodproteiner, kulhydratmetabolisme og blodpropper kan ændres, når du tager BELARA. Så fortæl din læge, før du tager en blodprøve, at du tager BELARA.
Advarsler Det er vigtigt at vide, at:
Graviditet og amning
BELARA er ikke indiceret under graviditet. Hvis du bliver gravid, mens du tager BELARA, skal du straks stoppe behandlingen. Brug af BELARA før graviditet berettiger ikke til abort. Hvis du tager BELARA, mens du ammer, skal du huske, at mælkemængden kan blive reduceret, og kvaliteten kan ændres. Små mængder af de aktive stoffer passerer i mælken. Hormonelle præventionsmidler såsom BELARA bør kun tages efter amning er stoppet.
Kørsel og brug af maskiner
Der er ingen kendte negative virkninger af kombinerede hormonelle præventionsmidler på evnen til at føre motorkøretøj eller betjene maskiner
BELARA indeholder lactosemonohydrat
BELARA indeholder lactosemonohydrat. Hvis din læge har fortalt dig, at du ikke tåler nogle sukkerarter, skal du kontakte din læge, før du tager BELARA.
Dosering og anvendelsesmåde Sådan bruges Belara: Dosering
Tag altid denne medicin nøjagtigt efter lægens anvisning. Hvis du er i tvivl, skal du kontakte din læge eller apotek.
Rekrutteringsmetode
Mundtligt.
Hvornår og hvordan skal BELARA tages?
Tag den første tablet fra dem, der er markeret med den tilsvarende ugedag (f.eks. Søndag til søndag), og sluk den uden at tygge. Tag derefter en tablet hver dag i pilens retning, hvis det er muligt på samme tidspunkt af dagen, helst om aftenen. Hvis det er muligt, bør intervallet mellem to tabletter være 24 timer. Angivelsen af de dage, der er trykt på pakningen, hjælper dig med at kontrollere, at du har taget tabletten den pågældende dag.
Tag 1 tablet hver dag i 21 dage. Herefter vil der være en 7 dages pause. Normalt vil 2-4 dage efter indtagelse af den sidste tablet begynde en menstruationslignende abstinensblødning. Efter en 7-dages pause skal du fortsætte med at tage tabletterne fra den nye BELARA-pakke uden at bekymre dig, hvis din menstruation ikke er slut.
Hvornår kan jeg begynde at tage BELARA?
Hvis du ikke tog et hormonelt præventionsmiddel (i løbet af din sidste menstruationscyklus)
Tag den første BELARA tablet på den første dag i din menstruation. Prævention begynder på den første administrationsdag og fortsætter i 7-dages pause.
Hvis din menstruation allerede er startet, skal du tage den første tablet fra dag 2 til dag 5 i din menstruation, selvom din menstruation endnu ikke er afsluttet. I dette tilfælde skal du dog også bruge et andet præventionssystem i de første 7 dage (7-dages regel).
Hvis din menstruation er startet i mere end 5 dage, skal du vente til den næste menstruation og derefter begynde at tage BELARA.
Hvis du tog et andet kombineret hormonelt præventionsmiddel
Tag alle tabletterne af det tidligere lægemiddel som normalt. Du skal begynde at tage din BELARA -tablet dagen efter stop- eller placebo -tabletintervallet for dit tidligere kombinerede hormonelle præventionsmiddel.
Hvis du tog et hormonelt præventionsmiddel, der kun er progestogen (minipille)
Hvis du bruger et hormonelt præventionsmiddel, der kun indeholder gestagen, har du muligvis ikke menstruation. I dette tilfælde skal den første BELARA -tablet tages dagen efter den "sidste" minipille.Imidlertid skal en anden metode til prævention også bruges i de første 7 dage.
Hvis du brugte et injicerbart hormonelt præventionsmiddel eller et implantat
Tag den første BELARA -tablet på dagen, hvor implantatet er fjernet, eller den dag du skulle have givet den nye injektion. Du skal dog også bruge en anden prævention i de første 7 dage.
Hvis du har haft en curettage eller abort i graviditetens første trimester
Efter en curettage eller abort kan du begynde at tage BELARA med det samme. I dette tilfælde er det heller ikke nødvendigt at bruge en anden præventionsmetode.
Efter fødsel eller efter en abort i anden trimester af graviditeten
Hvis du ikke ammer, kan du begynde at tage BELARA 21-28 dage efter fødslen. Det er ikke nødvendigt at bruge en anden præventionsmetode derudover.
Hvis der er gået mere end 28 dage siden fødslen, skal du også bruge en anden præventionsmetode i de første syv dage.
Hvis du allerede har haft samleje, skal du udelukke graviditet eller vente på din næste menstruationsstrøm, før du begynder at tage BELARA.
Husk, at du ikke kan tage BELARA, hvis du ammer (se afsnittet om graviditet og amning).
Hvor lang tid skal man tage BELARA?
Du kan tage BELARA så længe du vil, så længe indtagelsen ikke er begrænset af nogen sundhedsmæssige risici.Når du holder op med at tage BELARA, kan din næste menstruation blive forsinket i cirka en uge. Hvad skal jeg gøre ved opkastning eller diarré under behandling med BELARA? Hvis du får episoder med opkastning eller diarré inden for 4 timer efter at du har taget en tablet, er det muligt, at de aktive stoffer i BELARA ikke absorberes fuldstændigt. Denne situation svarer til den for den glemte tablet, og derfor skal du straks tage en ny tablet fra én tablet. Hvis det er muligt, skal du tage den nye tablet inden for 12 timer efter at du har taget den sidste tablet og fortsætte med at tage BELARA på det sædvanlige tidspunkt. Hvis dette ikke er muligt, eller det allerede har været mere end 12 timer, skal du følge afsnit 3 "Hvis du har glemt at tage BELARA "eller kontakt din læge.
Overdosering Hvad skal jeg gøre, hvis du har taget for meget Belara
Hvis du har taget for meget BELARA, end du burde
Der er ingen tegn på alvorlige forgiftningssymptomer forårsaget af indtagelse af flere tabletter i en enkelt dosis ad gangen. Kvalme, opkastning og, hos unge piger, kan der forekomme mildt blodtab. I dette tilfælde skal du kontakte en læge, som om nødvendigt vil kontrollere vand- og elektrolytbalancen og leverfunktionen.
Hvis du har glemt at tage BELARA
Hvis du har glemt at tage en tablet på det sædvanlige tidspunkt, skal du tage den senest inden for de næste 12 timer. I dette tilfælde behøver du ikke bruge andre præventionsmetoder derudover, og du kan fortsætte med at tage de andre tabletter som normalt.
Hvis forsinkelsen er større end 12 timer, er BELARAs prævention ikke længere garanteret. I dette tilfælde skal du tage den glemte tablet med det samme og fortsætte med at tage BELARA som normalt, selvom det betyder, at du skal tage to tabletter i en dag. Du skal dog også bruge en anden præventionsmetode (f.eks. kondom) i de næste 7 dage. Hvis du løber tør for tabletter i pakningen i løbet af disse 7 dage, skal du straks begynde at bruge tabletterne fra den næste pakke BELARA . uden at respektere den 7-dages pause (7-dages-reglen). Suspensionstrømmen vil sandsynligvis ikke forekomme, før den nye pakning er færdig; dog kan accentuering af intermenstruel blødning eller udflåd forekomme, mens du tager tabletterne. ny emballage.
Jo flere tabletter du har glemt, jo større er risikoen for, at beskyttelsen mod graviditet reduceres. Hvis du har glemt en eller flere tabletter i den første uge og haft samleje i ugen før glemningen, bør du overveje risikoen for at blive gravid. Det samme gælder, hvis du glemmer en eller flere tabletter, og hvis du ikke har en "blødning i tilbagetrækningsintervallet". I sådanne tilfælde skal du kontakte din læge.
Hvis du vil forsinke din menstruation
Selvom det ikke anbefales, er det muligt at forsinke menstruationscyklussen (abstinensblødning) ved at skifte direkte til en ny pakke BELARA i stedet for tilbagetrækningsperioden, indtil den anden pakning er færdig. Du kan opleve udflåd (dråber eller blodpletter) eller tilbagetrækningsblødning, mens du bruger den anden pakning. Efter den sædvanlige 7-dages tilbagetrækningsperiode skal du fortsætte med den næste pakning. Inden du beslutter dig for at forsinke din menstruation, skal du spørge din læge til råds. ønsker at flytte den første dag i din menstruation Hvis du tager tabletterne i henhold til instruktionerne, starter din menstruation / tilbagetrækningsblødning i fortrydelsesperioden. Hvis du vil flytte denne dag, kan du gøre det ved at forkorte fortrydelsesperioden (men forlæng det aldrig! Hvis fortrydelsesperioden for eksempel starter på en fredag, og du vil flytte den til tirsdag (3 dage tidligere), skal du starte en ny pakke 3 dage tidligere end normalt. Hvis du forkorter fortrydelsesperioden for meget ( f.eks. til 3 dage eller ej), så har du muligvis ikke blødning i denne tilbagetrækningsperiode. ophængslampe.
Spørg din læge til råds, hvis du ikke er sikker på, hvordan du fortsætter.
Hvis du holder op med at tage BELARA
Når du holder op med at tage BELARA, vender dine æggestokke hurtigt tilbage til fuld aktivitet, og du kan blive gravid. Spørg din læge eller apotek, hvis du har yderligere spørgsmål om brugen af dette lægemiddel.
Bivirkninger Hvad er bivirkningerne af Belara
Ligesom al anden medicin kan denne medicin forårsage bivirkninger, men ikke alle får bivirkninger. Hvis du får bivirkninger, især hvis de er alvorlige eller vedvarende, eller hvis der er ændringer i dit helbred, som du tror kan skyldes BELARA, skal du fortælle det til din læge.
En øget risiko for at udvikle blodpropper i venerne (venøs tromboemboli (VTE)) eller blodpropper i arterierne (arteriel tromboemboli (ATE)) er til stede hos alle kvinder, der tager kombinerede hormonelle præventionsmidler. For mere detaljerede oplysninger om de forskellige risici ved "at tage kombinerede hormonelle præventionsmidler, se afsnittet" Det skal du vide, før du bruger BELARA ".
Hyppigheden af rapporterede bivirkninger er defineret som følger:
Meget almindelig: kan ramme mere end 1 ud af 10 personer Kvalme, udflåd, menstruationssmerter, ingen menstruation, abstinensblødning, udflåd, hovedpine, bihulepine
Almindelig: kan ramme op til 1 ud af 10 personer Depression, irritabilitet, nervøsitet, svimmelhed, migræne (og / eller forværring), synsforstyrrelser, opkastning, acne, mavesmerter, træthed, følelse af tyngde i benene, vandophobning, vægtforøgelse, forhøjet blodtryk Ikke almindelig: kan forekomme hos op til 1 ud af 100 mennesker Mavesmerter, overfølsomhed over for lægemidler, herunder allergisk reaktion, rummen i tarmene, diarré, pigmenteringsproblemer, brune pletter i ansigtet, hårtab, tør hud, muskelproblemer, udledning fra brysterne, godartede ændringer i brystets bindevæv, svampeinfektion i skeden, nedsat libido, tendens til at svede, ændringer i blodfedt, herunder øgede triglycerider
Sjælden: kan forekomme hos op til 1 ud af 1.000 mennesker Konjunktivitis, ubehag ved kontaktlinser, døvhed, tinnitus, forhøjet blodtryk, lavt blodtryk, kredsløbskollaps, åreknuder,
Skadelige blodpropper i en vene eller arterie, for eksempel:
- i et ben eller en fod (DVT)
- i en lunge (PE)
- hjerteanfald
- slag
- mini-slagtilfælde eller midlertidige slagtilfælde-lignende symptomer, kendt som et forbigående iskæmisk angreb (TIA)
- blodpropper i lever, mave / tarm, nyrer eller øje.
Chancen for at udvikle en blodprop kan være større, hvis du har andre tilstande, der øger denne risiko (se afsnit for mere information om tilstande, der øger risikoen for blodpropper og symptomerne på en blodprop).
Nældefeber, eksem, betændt hud, kløe, forværring af psoriasis, overskydende krops- eller ansigtshår, forstørrede bryster, betændelse i skeden, længere og / eller mere intens menstruation, præmenstruelt syndrom (fysiske og følelsesmæssige problemer før menstruationens begyndelse), øget appetit.
Meget sjælden: kan forekomme hos op til 1 ud af 10.000 mennesker
Erythema nodosum
Kombinerede hormonelle præventionsmidler har også været forbundet med øget risiko for alvorlig sygdom og bivirkninger:
- Risiko for blokering af vener og arterier
- Risiko for galdevejssygdom
- Risiko for tumorer (f.levertumorer, som i isolerede tilfælde har forårsaget alvorlig og dødelig blødning i bughulen, livmoderhalskræft og brystkræft
- Forværring af kronisk inflammatorisk tarmsygdom (Crohns sygdom, ulcerøs colitis)
Læs oplysningerne i afsnit 2 omhyggeligt og kontakt omgående din læge.
Indberetning af bivirkninger
Tal med din læge eller apotek, hvis du får bivirkninger, herunder mulige bivirkninger, som ikke er nævnt i denne indlægsseddel. Du kan også indberette bivirkninger direkte via det nationale rapporteringssystem på https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse. Ved at rapportere bivirkninger kan du hjælpe med at give mere information om sikkerhed. Af dette lægemiddel.
Udløb og opbevaring
Må ikke opbevares over 30 ° C. Opbevar denne medicin utilgængeligt for børn.
Brug ikke dette lægemiddel efter den udløbsdato, der står på kartonen og blisterpakningen (behandlingsforløb) efter EXP. Udløbsdatoen refererer til den sidste dag i den pågældende måned.
Smid ikke medicin via spildevand eller husholdningsaffald. Spørg din apotek om, hvordan du skal smide medicin, du ikke længere bruger. Dette vil hjælpe med at beskytte miljøet.
BELARA indeholder
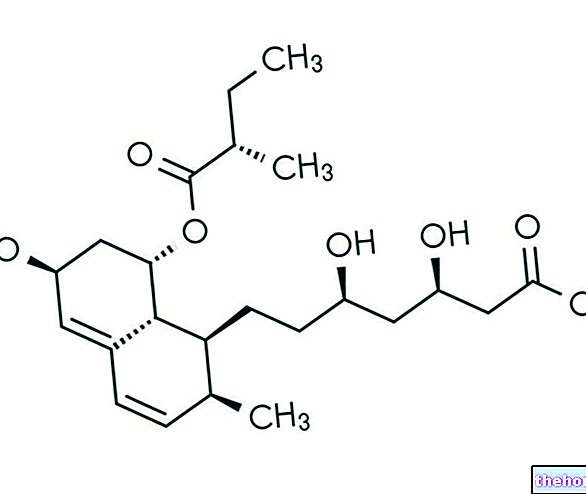
- De aktive ingredienser er ethinylestradiol og chlormadinonacetat. Én filmovertrukket tablet indeholdende 0,030 mg ethinylestradiol og 2,0 mg chlormadinonacetat
- Øvrige indholdsstoffer er:
Tabletkerne: lactosemonohydrat, majsstivelse, povidon K 30, magnesiumstearat
Belægning: hypromellose, lactosemonohydrat, macrogol 6000, propylenglycol, talkum, titandioxid (E171), rødt jernoxid (E172)
Beskrivelse af hvordan BELARA ser ud og pakningens indhold
BELARA fås i pakninger med 21 runde, let lyserøde, filmovertrukne tabletter til hver blister (behandlingsforløb).
Pakningsstørrelser: 1x21, 3x21, 6x21, 13x21 filmovertrukne tabletter.
Ikke alle pakningsstørrelser er nødvendigvis markedsført.
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
01.0 LÆGEMIDLETS NAVN
BELARA
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING
En filmovertrukket tablet indeholder: 2 mg chlormadinonacetat, 0,030 mg ethinylestradiol
Hjælpestoffer, se afsnit 6.1.
03.0 LÆGEMIDDELFORM
Filmovertrukne tabletter.
Runde, let lyserøde filmovertrukne tabletter.
04.0 KLINISKE OPLYSNINGER
04.1 Terapeutiske indikationer
Hormonal prævention.
04.2 Dosering og indgivelsesmåde
Administration af tabletterne
Hver tablet skal tages på samme tid hver dag (helst om aftenen) i 21 dage i træk. Administration skal suspenderes i de næste syv dage; menstruationslignende blødning skal begynde to til fire dage efter at have taget den sidste tablet. Administration bør genoptages efter 7 dages suspension med en ny blister af BELARA, uanset om blødningen er stoppet eller fortsætter.
Tabletterne skal fjernes fra blisterpakningen og synkes hele, om nødvendigt med lidt vand, og vælges den, der er markeret med den tilsvarende ugedag. Tabletterne skal tages dagligt i pilens retning.
Start af terapi
Når der ikke er taget anden hormonel prævention (i løbet af den sidste menstruationscyklus)
Den første tablet skal tages på den første dag i din menstruation. Hvis den første tablet tages på den første menstruationsdag, begynder præventionseffekten fra den første behandlingsdag og fortsætter selv i løbet af de 7 fridage.
Den første tablet kan også tages fra dag 2 til dag 5. i menstruationsperioden, uanset om blødningen er stoppet eller ej. I dette tilfælde skal der træffes yderligere præventionsforanstaltninger i de første 7 dages administration.
Hvis din menstruation er startet i mere end 5 dage, skal du vente på den næste menstruation for at starte behandlingen med BELARA.
Skift til BELARA fra et andet hormonelt præventionsmiddel
Ændring fra hormonel prævention til 22 dage eller 21 dage: alle dine tidligere p -piller skal tages som normalt. Den første BELARA tablet skal tages den næste dag. I dette tilfælde er der ikke noget interval mellem de to behandlinger, og du behøver ikke at vente på den næste menstruation for at starte behandlingen med BELARA. Ingen andre præventionsforanstaltninger er nødvendige.
Skifter fra hormonel prævention i pakninger med 28 tabletter: BELARA skal startes, når den "sidste" aktive "tablet i pakningen er afsluttet (dvs. efter at have taget den 21. eller 22. tablet). Den første BELARA -tablet skal tages den næste dag. Der må ikke være noget mellemrum mellem de to behandlinger og du behøver ikke vente til din næste menstruation for at starte behandling med BELARA Ingen andre præventionsmidler er nødvendige.
Ændring fra en p-pille, der kun er gestagen (minipille): den første tablet af BELARA skal tages dagen efter, at gestagen er stoppet. Andre præventionsmidler bør anvendes i de første syv dage.
Skifter fra et injicerbart eller implantat hormonelt præventionsmiddel: Du kan starte med BELARA på dagen for fjernelse af implantat eller den dag, hvor den næste injektion var planlagt. Yderligere prævention skal træffes i de første 7 dage.
Efter en første trimester curettage eller abort
Efter curettage eller abort i første trimester kan administration af BELARA startes med det samme. Ingen anden prævention er nødvendig.
Efter fødsel eller efter curettage eller abort i andet trimester
Efter fødslen kan administration til ikke-ammende mødre startes 21-28 dage efter fødslen; i dette tilfælde er ingen anden prævention nødvendig.
Hvis administrationen begynder mere end 28 dage efter fødslen, er der behov for yderligere prævention i de første 7 dage med behandling med BELARA. Hvis patienten har haft samleje i mellemtiden, bør en mulig graviditet udelukkes, før behandlingen påbegyndes eller ventes på den næste menstruation.
Amning (se 4.6)
BELARA bør ikke bruges til kvinder, der ammer.
Efter ophør af BELARA
Efter ophør af BELARA -behandlingen kan den første menstruationscyklus blive forsinket med cirka 1 uge.
Forkert antagelse
Hvis du har glemt at tage en tablet, men stadig tager den inden for 12 timer, er der ikke behov for yderligere prævention.
Efterfølgende tabletter skal tages som normalt.
Hvis der er gået mere end 12 timer siden glemningen, reduceres præventionen. Den glemte tablet skal tages med det samme. Følgende tabletter skal tages på det sædvanlige tidspunkt. Derudover skal der træffes yderligere mekaniske præventionsmidler, såsom kondomer, i de næste 7 dage. Hvis disse 7 dage går ud over slutningen af den anvendte pakning, skal den næste pakke BELARA startes umiddelbart efter afslutningen af den forrige, dvs. uden afbrydelse (7 dages regel). Menstruationsflow vil sandsynligvis ikke forekomme før efter den anden pakning er færdig. Gennembrudsblødning eller "pletblødning" kan dog forekomme, mens tabletterne tages.Hvis der ikke er flow i slutningen af den anden pakning, bør der udføres en graviditetstest.
Instruktioner i tilfælde af opkastning
Hvis der opstår opkastning inden for 3-4 timer efter indtagelse af tabletten, eller hvis der opstår alvorlig diarré, kan absorptionen være ufuldstændig og "passende prævention er ikke sikret. I dette tilfælde skal instruktionerne i ovenstående afsnit følges." Forkert antagelse ".
Brug af BELARA bør fortsættes, men der bør træffes yderligere mekaniske præventionsforanstaltninger i resten af cyklussen.
04.3 Kontraindikationer
P -piller bør ikke anvendes under nedenstående betingelser. Desuden skal brugen af BELARA straks stoppes i tilfælde af en af disse situationer:
• Tidligere eller nuværende venøs eller arteriel trombose (f.eks. Dyb venetrombose, lungeemboli, myokardieinfarkt, slagtilfælde)
• prodrom eller første tegn på trombose, tromboflebitis eller emboliske symptomer, f.eks. Forbigående iskæmisk anfald, angina pectoris
• planlagt operation (mindst 4 uger før operationen) og i perioder med immobilitet, f.eks. Efter ulykker (f.eks. Gipsafstøbninger efter en ulykke)
• diabetes mellitus med vaskulær nød
• ukontrolleret diabetes
• ukontrolleret hypertension eller signifikant stigning i blodtryk (værdier konsekvent over 140/90 mm Hg)
• hepatitis, gulsot, nedsat leverfunktion, indtil leverfunktionsværdierne er vendt tilbage til det normale
• generaliseret kløe, kolestase, især under en tidligere graviditet eller østrogenbehandling
• Dubin-Johnsons syndrom, Rotorsyndrom, galdeforstyrrelser
• tidligere eller nuværende leverkræft
• alvorlig epigastrisk smerte, leverforstørrelse eller symptomer på intra-abdominal blødning (se pkt.4.8)
• begyndelse eller tilbagefald af porfyri (alle 3 former, især erhvervet porfyri)
• tilstedeværelse eller historie med hormonfølsomme maligne tumorer f.eks. bryst eller livmoder
• alvorlige ændringer i lipidmetabolisme
• pancreatitis eller tidligere pancreatitis, hvis det er forbundet med alvorlig hypertriglyceridæmi
• udseende af migræne eller hyppigere anfald af hovedpine af usædvanlig intensitet
• migræne med fokale neurologiske symptomer (ledsaget migræne)
• sensoriske forstyrrelser med akut debut, f.eks. nedsat syn eller hørelse
• motoriske lidelser (især parese)
• stigning i hyppigheden af epileptiske anfald
• alvorlig depression
• otosklerose forværret under tidligere graviditeter
• amenoré af ukendt årsag
• endometrial hyperplasi
• kønsblødning af ukendt årsag
• overfølsomhed over for chlormadinonacetat, ethinylestradiol eller hjælpestoffer
Tilstedeværelsen af en alvorlig risikofaktor eller flere risikofaktorer for venøs eller arteriel trombose kan udgøre en kontraindikation (se pkt. 4.4).
04.4 Særlige advarsler og passende forholdsregler ved brug
Advarsler
Rygning øger risikoen for alvorlige kardiovaskulære bivirkninger, når det er forbundet med brug af kombinerede orale præventionsmidler. Risikoen øges med alderen og med antallet af cigaretter og er meget udtalt hos kvinder over 35 år. Rygningspatienter over 35 år skal bruge andre præventionsmetoder.
COC -administration medfører en øget risiko for alvorlige sygdomme, såsom myokardieinfarkt, tromboemboli, slagtilfælde eller leverkræft.
Andre risikofaktorer som hypertension, hyperlipidæmi, fedme og diabetes øger markant risikoen for sygelighed og dødelighed.
I nærvær af en af følgende tilstande eller risikofaktorer bør fordelen ved administration af BELARA afvejes mod risiciene og diskuteres med patienten, før behandlingen påbegyndes. Hvis der observeres forværring af nogen af disse sygdomme eller risikofaktorer under behandlingen, skal patienten kontakte sin læge. Lægen skal derefter beslutte, om behandlingen skal stoppes.
Tromboemboli og andre vaskulære lidelser
Resultaterne af epidemiologiske undersøgelser indikerer en sammenhæng mellem brugen af orale præventionsmidler og den øgede risiko for venøs og arteriel trombose og tromboemboli såsom myokardieinfarkt, slagtilfælde, dyb venetrombose og lungeemboli. Disse begivenheder er sjældne.
Anvendelse af kombinerede orale præventionsmidler (COC'er) medfører en øget risiko for venøs tromboemboli (VTE) sammenlignet med dem, der ikke bruger dem.Risikoen for VTE er større i løbet af det første år ved brug af et kombineret oralt prævention. mindre end den, der er forbundet med graviditet, som anslås i 60 tilfælde pr. 100.000 graviditeter.Udfaldet af VTE er dødeligt i 1-2% af tilfældene.
Det vides ikke, om BELARA påvirker forekomsten af disse hændelser i sammenligning med andre p -piller.
Venøs tromboembolisk risiko øges af følgende faktorer:
• alder
• positiv familiehistorie (f.eks. Venøs eller arteriel trombose hos søskende eller forældre i en relativt ung alder). Hvis der er mistanke om en arvelig disposition, er det at foretrække at anmode om en specialistundersøgelse, inden man beslutter sig for brug af COC.
• langvarig immobilisering (se afsnit 4.3)
• fedme (kropsmasseindeks> 30 kg / m2).
Risikoen for arteriel tromboemboli stiger med:
• alder
• røg
• dyslipoproteinæmi
• fedme (kropsmasseindeks> 30 kg / m2)
• forhøjet blodtryk
• hjerteklap dysfunktion
• atrieflimren
• familiehistorie af arteriel tromboemboli hos søskende eller forældre i en relativt ung alder. Hvis der er mistanke om arvelig disposition, er det at foretrække at anmode om en specialistundersøgelse, inden man beslutter sig for brug af COC.
Andre medicinske tilstande relateret til blodcirkulation er: diabetes mellitus, SLE, hæmolytisk uræmisk syndrom, kronisk inflammatorisk tarmsygdom (Crohns sygdom, ulcerøs colitis), seglcelleanæmi.
I betragtning af fordel -risiko -forholdet skal det tages i betragtning, at tilstrækkelig behandling af ovennævnte sygdomme kan reducere risikoen for trombose.
Biokemiske faktorer, der indikerer en arvelig eller erhvervet disposition for venøs eller arteriel trombose, er: resistens over for APC (aktiveret protein C), hyperhomocystinæmi, antitrombin III-mangel, protein C-mangel, protein S-mangel, anti-phospholipid antistoffer (antistoffer anti-cardiolipin , lupus antikoagulantia).
Den øgede tromboemboliske risiko under puerperiet skal overvejes.
Der er ingen delt opfattelse af det mulige forhold mellem overfladisk tromboflebitis og / eller åreknuder og ætiologien af venøs tromboemboli.
Symptomer på en venøs eller arteriel trombose kan være:
• smerter og / eller hævelse i det ene ben
• pludselige og alvorlige brystsmerter med eller uden bestråling til venstre arm
• pludselig hvæsen, pludseligt hosteanfald af ukendt årsag
• uventet intens og vedvarende hovedpine
• pludseligt delvis eller totalt tab af syn, diplopi, dysartri eller afasi
• svimmelhed, bevidsthedstab, som i nogle tilfælde kan omfatte et fokalt epilepsianfald
• pludselig svaghed eller følelsesløshed på den ene side af kroppen eller en del af den
• motoriske forstyrrelser
• akutte mavesmerter.
Kvinder, der tager p -piller, bør informeres om, at de bør konsultere deres læge i tilfælde af mulige symptomer på trombose.BELARA bør seponeres, hvis der er mistanke om eller bekræftet trombose.
Den øgede hyppighed og intensitet af migræneanfald, mens du tager BELARA (hvilket kan være et prodromalt tegn på cerebrovaskulær ulykke) kan være en årsag til øjeblikkelig seponering af COC -brug.
Tumorer
Epidemiologiske undersøgelser har vist en øget risiko for livmoderhalskræft i forbindelse med langvarig brug af orale præventionsmidler hos patienter med humant papillomavirusinfektion, men andre faktorers rolle i denne forekomst diskuteres (f.eks. Antallet af partnere eller "brug af mekaniske præventionsmidler) (se også "Lægekontrol").
En metaanalyse af 54 epidemiologiske undersøgelser viste, at der ved brug af orale præventionsmidler er en lille stigning i risikoen for brystkræft (RR = 1,24). Stigningen i risiko er forbigående og falder gradvist inden for 10 år efter stop af medicinsk behandling. Disse undersøgelser giver ingen indikation af årsagerne. Den øgede risiko kan tilskrives tidlig påvisning af brystkræft hos patienter, der tager p -piller, de biologiske virkninger af p -piller eller begge dele.
I sjældne tilfælde er der fundet godartede levertumorer og i endnu sjældnere tilfælde maligne tumorer hos patienter, der tager orale præventionsmidler. I enkeltstående tilfælde har disse tumorer forårsaget alvorlige intra-abdominale blødninger. I tilfælde af alvorlige mavesmerter, der ikke aftager spontant, ved hepatomegali eller tegn på intraabdominal blødning, bør muligheden for leverkræft overvejes, og BELARA bør seponeres.
Andre forhold
Beskedne stigninger i blodtrykket er blevet observeret hos mange patienter, der tager p -piller, men klinisk signifikante stigninger er sjældne. Korrelationen mellem oral prævention og klinisk manifest hypertension er endnu ikke blevet bekræftet. Hvis stigningen i blodtrykket under behandlingen med BELARA er klinisk relevant, bliver lægen nødt til at stoppe BELARA og starte antihypertensiv terapi.
Hos patienter, der tidligere har haft svangerskabsherpes, kan der forekomme tilbagefald, når de tager p -piller. Hos patienter med hypertriglyceridæmi eller med en familiehistorie med hypertriglyceridæmi øges risikoen for, at pancreatitis behandles med CHC. Akutte eller kroniske leversygdomme kan kræve afbrydelse af COC -behandlingen, indtil leverfunktionsværdierne er normaliseret. Behandling med COC.
Orale præventionsmidler kan ændre perifer insulinresistens eller glukosetolerance.Derfor bør diabetespatienter, der bruger orale præventionsmidler, overvåges nøje.
I sjældne tilfælde kan chloasma forekomme, især hos kvinder med en historie med chloasma gravidarum. Patienter med tendens til chloasma bør undgå udsættelse for sol og ultraviolette stråler, mens de bruger orale præventionsmidler.
Patienter med sjældne arvelige problemer med galactoseintolerance, Lapp-lactasemangel eller glucose-galactosemalabsorption bør ikke tage denne medicin.
Forholdsregler
Administration af østrogen eller p -piller kan have negative virkninger på nogle tilstande eller sygdomme.
En "omhyggelig medicinsk observation er nødvendig i disse tilfælde:
• epilepsi
• multipel sclerose
• tetany
• migræne (se afsnit 4.3)
• astma
• hjerte- eller nyresvigt
• chorea minor
• diabetes mellitus (se pkt. 4.3)
• leversygdom (se pkt. 4.3)
• ændringer i lipidmetabolisme (se pkt. 4.3)
• autoimmune sygdomme (herunder systemisk lupus erythematosus)
• fedme
• hypertension (se pkt. 4.3)
• endometriose
• varices
• flebitis (se afsnit 4.3)
• blødningsforstyrrelser (se pkt. 4.3)
• mastopati
• livmodermyom
• svangerskabsherpes
• depression (se afsnit 4.3)
kronisk inflammatorisk tarmsygdom (Crohns sygdom, ulcerøs colitis, se pkt.4.3)
Medicinsk kontrol
Inden ordination af orale præventionsmidler bør der tages en komplet personlig og familiemæssig sygehistorie under hensyntagen til kontraindikationer (se pkt. 4.3) og risikofaktorer (se pkt. 4.4), og der bør foretages en lægeundersøgelse. Kontrollen skal gentages mindst en gang om året under brug af BELARA. Periodisk overvågning af den generelle sundhedstilstand er også vigtig, da nogle kontraindikationer (f.eks. Forbigående iskæmiske anfald) eller nogle risikofaktorer (f.eks. Familiehistorie af venøs eller arteriel trombose) kan forekomme for første gang under oral prævention. Besøget bør omfatte blodtrykskontrol, bryst- og maveundersøgelse, gynækologisk undersøgelse, vaginal udstrygning samt passende laboratorietest. Patienter skal informeres om, at orale præventionsmidler, herunder BELARA, ikke beskytter mod HIV -infektion (AIDS) eller andre seksuelt overførte sygdomme.
Reduktion af effektivitet
Mangler en tablet (se "Forkert indtagelse"), opkastning eller tarmsygdomme, der fører til diarré, langvarig indgivelse af visse lægemidler (se pkt. 4.5) eller sjældent metaboliske forstyrrelser kan reducere prævention.
Ændringer af cyklussen
Intermenstruel pletblødning eller blødning
Alle orale præventionsmidler kan forårsage uregelmæssig blødning (pletblødning eller intermenstruel blødning), især i løbet af de første måneders brug. Derfor bør der foretages en medicinsk vurdering af cyklusuregelmæssigheden efter en afregningsperiode på cirka tre cyklusser. Hvis intermenstruel blødning vedvarer eller opstår efter tidligere regelmæssige cyklusser under administration af BELARA, bør der foretages en lægeundersøgelse for at udelukke graviditet eller organisk sygdom. Efter udelukkelse af graviditet eller organisk sygdom kan administrationen af BELARA fortsættes, eller det er muligt at skifte til brug af et andet produkt. Intermenstruel blødning kan indikere "utilstrækkelig svangerskabsforebyggende effekt" (se "Forkert brug", "Vejledning i tilfælde af opkastning" og afsnit 4.5).
Fravær af menstruationsstrøm
Efter 21 dages indtagelse forekommer normalt en "tilbagetrækningsblødning". Nogle gange, især i de første behandlingsmåneder, forekommer strømmen muligvis ikke; dette fænomen bør ikke tolkes som nedsat præventionsevne. Hvis strømmen ikke opstår efter en cyklus hvor ingen tabletter er glemt, 7-dages-intervallet ikke er blevet forlænget, ingen anden medicin er taget, og der ikke er opstået eller diarré, undfangelse er ikke sandsynlig, og BELARA kan fortsættes. Hvis BELARA ikke er blevet taget i henhold til instruktionerne før den glemte abstinensblødning, eller hvis abstinensblødningen ikke forekommer i to på hinanden følgende cyklusser, skal graviditet udelukkes, før administration fortsættes.Planteprodukter indeholdende perikon (Hypericum perforatum) bør må ikke bruges samtidigt med BELARA -behandling (se pkt. 4.5).
04.5 Interaktioner med andre lægemidler og andre former for interaktion
Interaktion af ethinylestradiol, østrogenkomponenten i BELARA, med andre lægemidler kan øge eller reducere plasmakoncentrationer af ethinylestradiol.Hvis langvarig behandling med disse aktive stoffer er påkrævet, bør ikke-hormonelle præventionsmetoder anvendes. Reducerede koncentrationer plasmakoncentrationer af ethinylestradiol kan øge intermenstruel blødning og cyklusforstyrrelser og reducere BELARA's præventionseffekt; forhøjede plasmaniveauer af ethinylestradiol kan øge forekomsten og sværhedsgraden af bivirkninger.
Følgende lægemidler eller aktive stoffer kan reducere plasmakoncentrationen af ethinylestradiol:
• alle lægemidler, der øger gastrointestinal motilitet (f.eks. Metoclopramid) eller reducerer absorption (f.eks. Aktivt kul)
• aktive stoffer, der inducerer levermikrosomale enzymer, såsom rifampicin, rifabutin, barbiturater, antiepileptika (såsom carbamazepin, phenytoin og topiramat), griseofulvin, barbexaclone, primidon, modafinil, nogle proteasehæmmere (f.eks. Ritonavir) og Hypericum perforatum (se Hypericum perforatum) ) 4.4).
• nogle antibiotika (f.eks. Ampicillin, tetracyclin) hos nogle patienter, muligvis på grund af østrogens nedsatte enteropatiske cirkulation.
I tilfælde af samtidig behandling med disse lægemidler eller aktive stoffer og BELARA, bør yderligere mekaniske præventionsmetoder anvendes i behandlingsperioden og derefter i syv dage. Med aktive stoffer, der reducerer plasmakoncentrationen af ethinylestradiol ved induktion af hepatiske mikrosomale enzymer, bør yderligere mekaniske præventionsmetoder anvendes op til 28 dage efter behandlingens afslutning.
Følgende lægemidler eller aktive stoffer kan øge plasmakoncentrationen af ethinylestradiol:
• aktive stoffer, der hæmmer sulfationen af ethinylestradiol i tarmvæggen (f.eks. Ascorbinsyre eller paracetamol)
• atorvastatin (øger AUC for ethinylestradiol med 20%)
• aktive stoffer, der hæmmer levermikrosomale enzymer, såsom imidazol, svampedræbende midler (f.eks. Fuconazol), indinavir eller troleandomycin.
Ethinylestradiol kan ændre metabolismen af andre aktive stoffer:
• inhibering af levermikrosomale enzymer og følgelig forøgelse af plasmakoncentrationen af aktive stoffer såsom diazepam (og andre benzodiazepiner metaboliseret ved hydroxylering), cyclosporin, theophyllin og prednisolon
• inducerer hepatisk glukurokonjugation og reducerer dermed plasmakoncentrationen af clofibrat, paracetamol, morfin og lorazepam.
Behovet for insulin eller orale antidiabetika kan ændre sig som følge af virkningen på glukosetolerance (se pkt. 4.4).
Dette kan også være tilfældet for nyligt indtaget medicin.
Produktresuméet for det foreskrevne lægemiddel bør læses omhyggeligt for mulig interaktion med BELARA.
Laboratorietest
Under COC -administration kan resultaterne af nogle laboratorietest ændres, herunder lever-, binyre- og skjoldbruskkirtelfunktionstest, plasmaniveauer af bærerproteiner (f.eks. SHBG, lipoproteiner) og parametre for kulhydratmetabolisme, hæmokoagulation og fibrinolyse.Arten og omfanget af disse ændringer er delvist afhængig af arten og dosis af det anvendte hormon.
04.6 Graviditet og amning
BELARA er ikke indiceret under graviditet. Graviditet skal udelukkes, før lægemidlet indgives. Hvis graviditeten indtræder under behandlingen med BELARA, skal lægemidlet seponeres øjeblikkeligt.De fleste epidemiologiske undersøgelser, der er udført til dato, har udelukket kliniske tegn på teratogene eller føtotoksiske virkninger, når østrogener i kombination med andre gestagener ved et uheld blev taget under graviditet i doser ligner dem, der findes i BELARA. Selvom dyreforsøg har vist tegn på reproduktionstoksicitet (se pkt. 5.3), har kliniske data om mere end 330 menneskelige graviditeter udsat for chlormadinonacetat ikke vist embryotoksiske virkninger.
Amning kan påvirkes af østrogen, da det kan ændre mængden og sammensætningen af modermælk. Små mængder af præventionsteroider og / eller deres metabolitter kan udskilles i modermælk og påvirke barnet. Derfor bør BELARA ikke tages under amning.
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner
Hormonelle præventionsmidler har ikke vist sig at påvirke evnen til at føre motorkøretøj eller betjene maskiner negativt.
04.8 Bivirkninger
Kliniske undersøgelser med BELARA har vist, at de hyppigste bivirkninger (> 20%) er intermenstruel blødning (intermenstruel blødning og pletblødning), hovedpine og ømhed i brystet.
Følgende bivirkninger blev rapporteret efter administration af BELARA i et klinisk studie med 1629 kvinder.
Deres frekvens er defineret som følger:
- meget almindelig (≥1 / 10)
- almindelig (≥1 / 100,
- ikke almindelig (≥1 / 1000,
- sjælden (≥1 / 10.000,
- meget sjælden (
Psykiatriske lidelser
Almindelig: depressiv tilstand, irritabilitet, nervøsitet.
Ændringer i nervesystemet
Almindelig: svimmelhed, migræne (og / eller forværring af migræne).
Øjenlidelser
Almindelig: synsforstyrrelser.
Sjælden: konjunktivitis, ubehag ved brug af kontaktlinser.
Ændringer af det auditive og vestibulære apparat
Sjælden: pludseligt høretab, tinnitus.
Ændringer i det vaskulære system
Sjælden: hypertension, hypotension, kardiovaskulær kollaps, varicer.
Ændringer i mave -tarmsystemet
Meget almindelig: kvalme.
Almindelig: opkastning.
Ikke almindelig: mavesmerter, hævelse i maven, diarré.
Ændringer af hud og subkutant væv
Almindelig: acne.
Ikke almindelig: abnormiteter i pigmentering, chloasma, hårtab, tør hud.
Sjælden: urticaria, allergiske reaktioner, eksem, erytem, kløe, forværring af psoriasis, hirsutisme.
Meget sjælden: erythema nodosum.
Ændringer i bevægeapparatet, bindevæv og knogler
Ikke almindelig: smerter i lænden, muskelsygdomme.
Forstyrrelser i reproduktive system og bryst
Meget almindelig: vaginal udflåd, dysmenoré, amenoré.
Almindelig: bækkenpine.
Ikke almindelig: galactorrhea, fibrocystisk mastopati, genital candidiasis, ovariecyste.
Sjælden: brystforstørrelse, vulvovaginitis, menorragi, præmenstruelt syndrom.
Generel uro
Almindelig: træthed, tyngde i benene, væskeophobning, vægtforøgelse.
Ikke almindelig: nedsat libido, svedtendens.
Sjælden: øget appetit.
Kontrol eksamener
Almindelig: forhøjet blodtryk.
Ikke almindelig: lipidændringer i blodet, herunder hypertriglyceridæmi.
Følgende bivirkninger er også blevet observeret under administration af p -piller:
• administration af kombinerede orale præventionsmidler er som bekendt forbundet med en øget risiko for venøs og arteriel tromboemboli (venøs trombose, lungeemboli, slagtilfælde, myokardieinfarkt). Denne risiko kan forværres af andre associerede faktorer (se pkt.4.4)
• der er rapporteret om en øget risiko for galdevejssygdom i nogle undersøgelser af langvarig administration af p-piller. Muligheden for dannelse af galdesten under behandling med østrogenholdige produkter er kontroversiel.
• i sjældne tilfælde er der observeret godartede og sjældnere maligne levertumorer efter administration af hormonelle præventionsmidler, i enkeltstående tilfælde har disse tumorer forårsaget alvorlig, livstruende intra-abdominal blødning (se pkt. 4.4).
• forværring af inflammatorisk tarmsygdom (Crohns sygdom, ulcerøs colitis, se også pkt. 4.4).
For andre alvorlige bivirkninger, såsom livmoderhalskræft eller brystkræft, se pkt.4.4.
04.9 Overdosering
Der er ingen oplysninger om alvorlige toksiske virkninger i tilfælde af overdosering. Følgende symptomer kan forekomme: kvalme, opkastning og især i begyndelsen af ungdomsårene beskeden vaginal blødning. Der er ingen modgift; behandlingen er symptomatisk. I sjældne tilfælde kan overvågning af elektrolytbalancen og leverfunktionen være nødvendig.
05.0 FARMAKOLOGISKE EGENSKABER
05.1 Farmakodynamiske egenskaber
Farmakoterapeutisk gruppe: systemiske hormonelle præventionsmidler, monofasiske præparater med
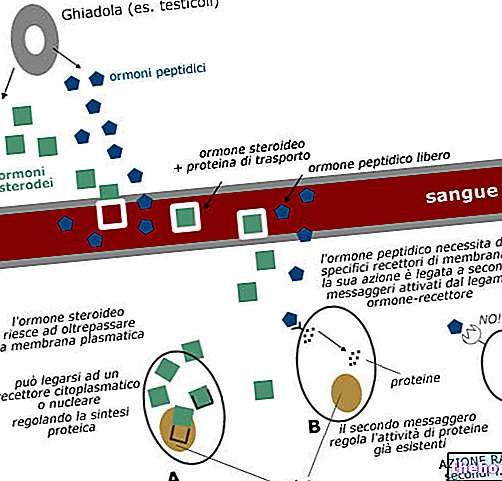
Ved fortsat brug af BELARA i 21 dage er der hæmning af hypofysekretion af FSH og LH og derfor undertrykkelse af ægløsning. Endometrium formerer sig med efterfølgende sekretorisk transformation. Konsistensen af livmoderhalsslimet ændres. Dette forhindrer sædmigration gennem livmoderhalskanalen og ændrer sædmotilitet.
Den laveste daglige chlormadinonacetatdosis til fuldstændig hæmning af ægløsning er 1,7 mg. Den samlede dosis til fuldstændig endometrial transformation er 25 mg pr. Cyklus.
Chlormadinonacetat er et anti-androgenprogestin. Dens virkning er baseret på dets evne til at fortrænge androgenhormoner fra deres receptorer.
Klinisk effekt
I kliniske undersøgelser, der undersøgte administrationen af BELARA i op til 2 års behandling hos 1655 kvinder, omfattende mere end 22.000 menstruationscyklusser, forekom 12 graviditeter. Hos 7 kvinder i undfangelsesperioden var der indtagelsesfejl, sygdomsdebut, der forårsagede kvalme eller opkastning, samtidig administration af lægemidler, der er kendt for at reducere hormonelle præventionsmidlers prævention.
05.2 Farmakokinetiske egenskaber
Chlormadinonacetat (CMA)
Absorption
Efter oral administration absorberes CMA hurtigt og næsten fuldstændigt. Den systemiske biotilgængelighed af CMA er høj, da den ikke er genstand for hepatisk first -pass metabolisme. Højeste plasmaniveauer nås efter 1-2 timer.
Fordeling
Fraktionen af CMA bundet til plasmaproteiner, hovedsageligt albumin, er større end 95%. CMA har imidlertid ingen bindingsaffinitet for SHBG eller CBG. I organismen deponeres CMA hovedsageligt i fedtvævet.
Metabolisme
Flere reduktions- og oxidationsprocesser og glucuronid- og sulfatkonjugering resulterer i en række metabolitter. De vigtigste metabolitter i humant plasma er 3α og 3β-hydroxy-CMA, hvis halveringstid ikke adskiller sig væsentligt fra umetaboliseret CMA. 3α-hydroxidmetabolitterne viser at have en "antiandrogen aktivitet svarende til CMA. I urinen er metabolitterne af CMA overvejende konjugeret. Efter enzymatisk spaltning er hovedmetabolitten 2α-hydroxy-CMA ud over 3-hydroxy-metabolitterne og dihydroxy -metabolitter.
Eliminering
CMA fjernes fra plasma med en halveringstid på cirka 34 timer efter enkeltdosis og cirka 36-39 timer efter gentagne doser. CMA og dets metabolitter udskilles efter oral administration af både nyrerne og fæces i en lignende procentdel.
Ethinylestradiol (EE)
Absorption
EE absorberes hurtigt og næsten fuldstændigt efter oral administration; den gennemsnitlige plasmatop nås på cirka 1,5 time. På grund af presystemisk konjugering og hepatisk first-pass metabolisme er den absolutte biotilgængelighed ca. 40% og udsat for betydelig interindividuel variation (20-65%).
Fordeling
Plasmakoncentrationen af EE rapporteret i litteraturen er kendetegnet ved en markant variation. Omkring 98% af EE er bundet til plasmaproteiner, næsten udelukkende til albumin.
Metabolisme
Ligesom naturlige østrogener biotransformeres EE gennem cytokrom P-450 ved hydroxylering af den aromatiske ring. Hovedmetabolitten er 2-hydroxy-EE, der yderligere metaboliseres til konjugerede metabolitter. EE undergår presystemisk konjugering både i tarmslimhinden. Tyndtarmen end i leveren. Glucuronider er hovedsageligt til stede i urinen, mens sulfater er til stede i galden og plasmaet.
Eliminering
EE elimineres fra plasma med en halveringstid på ca. 12-14 timer. EE udskilles via nyrerne og fæces i et urin / fæces-forhold på 2: 3. EE-sulfat udskilles i galde efter hydrolyse af tarmbakterier er underlagt enterohepatisk cirkel.
05.3 Prækliniske sikkerhedsdata
Akut østrogentoksicitet er lav. Under hensyntagen til den betydelige forskel mellem dyrearter og i forhold til mennesker har resultaterne af undersøgelser med østrogen på dyr kun en begrænset forudsigelsesværdi til brug hos mennesker. Ethinyleastradiol, et syntetisk østrogen, der ofte bruges i orale præventionsmidler, har en embryoletal virkning hos forsøgsdyr selv ved relativt lave doser; abnormiteter i urogenitalkanalen og feminisering af hannfostre er blevet observeret. Disse virkninger betragtes som artsspecifikke. Chlormadinon. Acetat viste embryoletale og teratogene virkninger hos kaniner, rotter og mus Desuden blev den teratogene virkning observeret hos kaniner ved embryotoksiske doser og også hos mus ved de laveste testede doser (1 mg / kg / dag). Betydningen af disse data i forhold til human administration er uklar.De prækliniske data fra konventionelle undersøgelser af kronisk toksicitet, genotoksicitet og kræftfremkaldende potentiale viste ikke særlige risici for mennesker, bortset fra dem, der er beskrevet i de andre afsnit af denne CPR.
06.0 LÆGEMIDDELOPLYSNINGER
06.1 Hjælpestoffer
Lactosemonohydrat, majsstivelse, povidon K30, magnesiumstearat, hypromellose, macrogol 6000, propylenglycol, talkum, titandioxid (E171), rødt jernoxid (E172).
06.2 Uforenelighed
Ikke relevant.
06.3 Gyldighedsperiode
3 år.
06.4 Særlige opbevaringsforhold
Ingen særlige instruktioner.
06.5 Den umiddelbare emballages art og emballagens indhold
PVC / PVDC / Al eller PP / Al blister
Pakninger med 1 x 21 filmovertrukne tabletter
06.6 Brugsanvisning og håndtering
Opbevares ved en temperatur, der ikke overstiger 30 ° C.
07.0 INDEHAVER AF MARKEDSFØRINGSTILLADELSE
FORMENTI S.r.l. produkter - Via R. Koch, 1/2 - 20152 Milano
08.0 MARKEDSFØRINGSTILLADELSESNUMMER
AIC n. 036875019 / M - 1 x 21 filmovertrukne tabletter i PVC / PVDC / Al -blister
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN
Dato for første godkendelse: maj 2005
10.0 DATO FOR REVISION AF TEKSTEN
September 2010
11.0 FOR RADIO -STOFFER, FULDFØRTE DATA OM DEN INTERNE STRÅLINGSDOSIMETRI
12.0 TIL RADIO -STOFFER, YDERLIGERE DETALJEREDE INSTRUKTIONER OM EKSPORÆR FORBEREDELSE OG KVALITETSKONTROL
TJEKLIST FOR PRESCRIPTORER - KOMBINEREDE HORMONALE KONTRACEPTIVER
Brug venligst denne tjekliste sammen med produktresuméet under enhver konsultation om kombinerede hormonelle præventionsmidler.
• Det tromboemboli (f.eks. dyb venetrombose, lungeemboli, hjerteanfald og slagtilfælde) udgør en vigtig risiko forbundet med brug af p -piller.
• Risikoen for tromboemboli med en CHC er højere:
- under første år d "beskæftigelse;
- når han går genoptage brug efter en pause i indtagelse på 4 eller flere uger.
• P -piller indeholdende ethinylestradiol i kombination med levonorgestrel, norgestimat eller norethisteron have lavere risiko at forårsage venøs troembolisme (VTE).
• Risikoen for en kvinde afhænger også af hendes baseline risiko for tromboemboli. Beslutningen om at bruge et COC skal derfor tage hensyn til kontraindikationer og individuelle risikofaktorer, især dem, der vedrører tromboemboli - se nedenstående bokse og det relevante produktresumé.
• Beslutningen om at bruge ethvert CHC frem for et med den laveste risiko for venøs tromboemboli (VTE) bør kun træffes efter et interview med kvinden for at sikre, at hun forstår:
- det risiko tromboemboli forbundet med dets COC;
- effekten af enhver risikofaktor iboende i hans risiko for trombose;
- som man skal være særlig opmærksom på tegn og symptomer af en trombose.
Husk, at en kvindes risikofaktorer kan variere over tid. Det er derfor vigtigt at bruge denne tjekliste ved hver konsultation.
• Du skal opereres;
• Det er nødvendigt, at du gennemgår en længere periode med immobilisering (som i tilfælde af en ulykke eller sygdom eller for et "støb i underekstremitet).
→ I disse tilfælde ville det være bedre at genoverveje, om man skal bruge et ikke-hormonelt præventionsmiddel, indtil risikoen vender tilbage til det normale..
• Rejse i en længere periode (> 4 timer);
• Udvikle nogen af kontraindikationer eller risikofaktorer for kombinerede præventionsmidler;
• Hun har født de sidste par uger.
→ I sådanne situationer skal din patient være særlig opmærksom på at fange tegn og symptomer på tromboemboli.
Opfordre kraftigt kvinder til at læse indlægssedlen, der følger med hver COC -pakke, herunder symptomer på trombose, som de omhyggeligt skal passe på.
Indberet alle formodede bivirkninger fra COC til de territorialt kompetente lægemiddelovervågningskontorer eller til AIFA som krævet i gældende lovgivning
VIGTIG INFORMATION OM KOMBINEREDE ORALE CONTRACEPTIVER (COCS) OG RISIKOEN FOR BLODKLODER
Alle kombinerede præventionsmidler øger risikoen for at få en blodprop. Den samlede risiko for en blodprop ved at tage et kombineret hormonelt præventionsmiddel (COC) er lille., men blodpropper kan repræsentere en alvorlig tilstand og i meget sjældne tilfælde endda dødelig.
Det er meget vigtigt, at du genkender, hvornår du kan have større risiko for at udvikle en blodprop, hvilke tegn og symptomer du skal passe på, og hvilke handlinger du skal tage.
I hvilke situationer er risikoen for en blodprop højere?
- i løbet af det første år med brug af et p -piller (herunder ved genoptagelse af brug efter et interval på 4 eller flere uger)
- hvis du er overvægtig
- hvis du er over 35 år
- hvis du har et familiemedlem, der har haft en blodprop i en relativt ung alder (dvs. under 50)
- hvis du har født i de sidste par uger
Selv ryger og over 35 år, anbefales det kraftigt at stoppe med at ryge eller bruge en ikke-hormonel præventionsmetode.
Kontakt straks en læge, hvis du oplever et af følgende symptomer:
• Alvorlig smerte eller hævelse i et af benene som kan ledsages af slaphed, varme eller ændringer i hudens farve, såsom udseendet af bleghed, rødme eller blålig farve. Han kunne have dyb venetrombose.
• Det pludselige og uforklarlig åndenød eller begyndende hurtig vejrtrækning svær brystsmerter, der kan stige med dyb vejrtrækning en pludselig hoste uden indlysende årsag (som kan producere blod). Det kan være en alvorlig komplikation af dyb venetrombose kaldet lungeemboli. Dette sker, hvis blodproppen vandrer fra benet til lungen.
• En smerte i brystet, ofte skarp, men som nogle gange opstår såsom utilpashed, en følelse af tryk, vægt, ubehag i overkroppen, der udstråler til ryggen, kæben, halsen, armen med en følelse af fylde forbundet med fordøjelsesbesvær eller kvælning, svedtendens, kvalme, opkastning eller svimmelhed. Det kan være et hjerteanfald.
• Følelsesløshed eller svaghed i ansigt, arm eller ben, især på den ene side af kroppen; vanskeligheder med at tale eller forstå en "pludselig forvirring af sindet, et pludseligt synstab eller sløret syn; hovedpine / migræne intens og værre end normalt. Dette kan være et slagtilfælde.
Hold øje med symptomer på en blodprop, især hvis:
• har lige været opereret
• du har været immobiliseret i lang tid (f.eks. På grund af en ulykke eller sygdom, eller fordi du har haft benet i støbning)
• har rejst langt (i mere end 4 timer)
Husk at fortælle din læge, sygeplejerske eller kirurg, at du tager et kombineret hormonelt præventionsmiddel, hvis:
• Du har fået eller skal opereres
• Der er en situation, hvor en læge spørger dig, hvilken medicin du tager
For mere information bedes du læse indlægssedlen, der følger med lægemidlet, og straks rapportere eventuelle bivirkninger forbundet med brugen af det kombinerede hormonelle præventionsmiddel til din læge eller apotek.