Vaccinoprofylakse
Det er muligt at sikre en vis immunitet mod infektioner påført af papillomavirus ved at gennemgå en profylaktisk vaccination: vacciner, der præsenterer immunsystemet med kapsider af patogenet blottet for virale genetiske produkter (derfor tomme), udgør et "glimrende forsvarsvåben mod Papillomavirus, især for unge kvinder Som let forstået, kan denne vaccine ikke forhindre andre sygdomme end den specifikke papillomavirus, som den virker mod.
Det skal dog ikke glemmes, at vaccinen er totalt ineffektiv, hvis den tages EFTER at smitte af virussen. På den anden side, ifølge nyere videnskabelige beviser, synes den quadrivalente vaccine ikke kun effektiv til at forebygge primær infektion, men også til væsentligt at reducere forekomsten af tilbagefald hos kvinder med tidligere cervikale læsioner.
Et skridt tilbage for at forstå ...
Papillomavirus er involveret både i manifestationen af godartede hyperproliferative læsioner, af ubetydelig enhed og af enkel opløsning (såsom vorter og akuminerede vorter) og i udviklingen af maligne tumorceller, hvis præferentiske mål udgøres af cellerne i livmoderhalsen Vaccination er derfor angivet præcist for at forhindre indtrængen af Papilloma -virus i cellerne i organismen.
Kræft i livmoderhalsen
Meget er blevet sagt og skrevet om de forebyggelsesforanstaltninger, der skal følges for at beskytte sig mod papillomavirusinfektioner; lad os nu prøve at fokusere opmærksomheden på HPV -vaccination.
Propagandaen om vaccination mod papillomavirus, som lægefaget har udmærket udviklet, har til formål at gøre den generelle befolkning - og især unge kvinder - opmærksom på de risici, der kan stamme fra en "virusinfektion. HPV, især hvis den bæres af genotyper 6, 11, 16 eller 18 (de to sidste tilskrives en høj onkogen risiko).
Inden vi begynder at uddybe emnet, rapporterer vi to foruroligende data:
- i Italien diagnosticeres årligt over 3.000 nye tilfælde af livmoderhalskræft, hvoraf 40-50% er dødelige.
- Papillomavirusinfektion, smittet gennem samleje med inficerede partnere, er årsag til over 90% af de diagnosticerede tilfælde af livmoderhalskræft; serotyperne 16 og 18 er især alene ansvarlige for 70% af de diagnosticerede tilfælde af livmoderhalskræft
- HPV -serotyper 6 og 11 alene forårsager cirka 90% af kønsvorter.
HPV -vaccine
Problemer med afspilning af videoen? Genindlæs videoen fra youtube.
- Gå til videosiden
- Gå til Wellness Destination
- Se videoen på youtube
HPV -vaccine
For kun få år siden, i den seneste 2006, godkendte EMEA (European Medicines Agency) og AIFA (Italian Medicines Agency) vaccination mod papillomavirus, den første der lover "fremragende (men ikke absolut) beskyttelse mod kræft i nakken. HPV-afhængig livmoder: vaccinen mod papillomavirusinfektioner, ikke obligatorisk, er gratis for piger, der har fyldt 12 år. Faktisk gør vaccinen folk immune over for både type 6 papillomavirusinfektioner, 11, 16 og 18, og ved de skader, de forårsagede.
HPV -vaccinen udøver sin maksimale effektivitet ikke kun blandt de helt unge (som man ofte tror), men også blandt kvinder i alderen 26 til 45 år; på den anden side er de mekanismer, der regulerer immunsystemet, næsten identiske i alle aldre (klart, i mangel af ændringer i immunsystemet).
Den bedste alder for vaccination er stadig genstand for heftig debat, da forfatternes teorier er mange og varierede: nogle mener, at vaccinen skal administreres inden for 9-11 år, derfor før starten på seksuel aktivitet. Faktisk som vi ved, at papillomavirus næsten udelukkende kan overføres ved samleje; derfor ville vaccinens effektivitet blive annulleret, hvis den blev taget, efter at den allerede var smittet. Andre forskere mener imidlertid, at piger kan blive vaccineret selv i alderen 16, op til 25 år, i hvilken alder kvinden bør begynde at have regelmæssige rutinemæssige gynækologiske kontroller (PAP-test) hvert tredje år.
Ifølge andres tankegang kunne vaccination af en pige mod papillomavirus så tidligt som 9 år ses som en slags stimulans eller invitation til at starte seksuelt liv tidligt.
Sådan fungerer vaccinen
Talrige undersøgelser er blevet udført på forskellige papillomavirusvacciner:
- monovalente vacciner (mod HPV 16)
- bivalente vacciner (mod HPV 16 og 18: f.eks. Cervarix)
- kvadrivalente vacciner (mod HPV 6, 11, 16 og 18: f.eks. Gardasil og Silgard): Gardasil synes at være særligt velegnet til kvinder i alderen 16 til 26 år samt til piger og unge mellem 9 og 15 år.
- 9-valente vacciner (mod HPV 6, 11, 16, 18, 31, 33, 45, 52 og 58: f.eks. Gardasil-9)
Ved at sammenligne disse forskellige typer vacciner blev det observeret, at den mest effektive af alle er den, der udøver sin beskyttende virkning både mod de 2 serotyper, der er mest involveret i kræftlæsioner i livmoderhalsen (HPV 16 og 18), og mod de 2 serumtyper mest involveret i starten af akuminerede vorter (HPV 6 og 11).
Den quadrivalente anti-papillomavirusvaccine beskytter mod højkvalitets dysplastiske læsioner i vulvaen, beskadigelse af de ydre kønsorganer (f.eks. Condyloma acuminata), dysplasi af høj kvalitet på niveau med livmoderen og halscancer. Livmoderen. Den kvadrivalente vaccines forebyggende virkning mod mænd er endnu ikke fuldt ud påvist.
I tilfælde af den bivalente vaccine er beskyttelsen i stedet begrænset til precancerøse læsioner (unormal celleproliferation) og livmoderhalskræft.
Sammensætning af vaccinen
HPV-vaccinen er sammensat af viralignende partikler, kendt præcist som Viruslignende partikler eller mere enkelt VLP, forbundet med adjuvansstoffer (en forbindelse formuleret med aluminium, der er i stand til at stimulere en bedre reaktion).
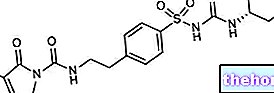
Proteinerne i capsidet er kendt som L1: vaccinen indeholder L1 -proteiner renset (produceret med den rekombinante DNA -teknik) for hver af de typer af humant papillomavirus, der er indeholdt i lægemidlet.
Efter administrationen af vaccinen begynder kvindens immunsystem at producere antistoffer mod disse proteiner: i tilfælde af et muligt angreb af Papilloma -virus genkender kroppen straks de patogene celler og forhindrer virus i at forårsage skade.
Forhåbninger og forventninger til fremtiden
HPV -vaccinen bruges udelukkende til profylaktiske formål, i den forstand at stoffet IKKE virker, hvis kvinden allerede har smittet virussen.
Læger mobiliserer dog for at nå et andet mål: terapeutisk vaccination. Håbet er at producere en vaccine, der kan stoppe progressionen af infektionen, selv EFTER at have pådraget sig papillomaviruset. Med andre ord kan den terapeutiske vaccination forhindre den mulige maligne progression af cellerne i livmoderhalsen, der tidligere var inficeret af Papilloma visus.
I øjeblikket testes effektiviteten af denne særlige papillomavirusvaccination stadig.
Dosering og administration
Vaccinen administreres intramuskulært i skuldermusklen (deltoid); terapien involverer en cyklus på tre doser: Den anden dosis skal tages to måneder efter den første, mens den tredje dosis skal administreres 4 måneder efter den anden. Alternativt er det muligt at gennemgå boosterne, henholdsvis efter 30 og 90 dage fra det første indtag.
Vaccinen må IKKE administreres til gravide kvinder: tænk bare på, at FDA har rapporteret 28 tilfælde af spontan abort efter at have taget vaccinen mod papillomavirus hos gravide kvinder.
Lægemidlet anbefales ikke til kvinder, der er allergiske over for en eller flere af ingredienserne i vaccinen.
Bivirkninger
Ligesom ethvert lægemiddel kan HPV -vaccinen forårsage ubehagelige bivirkninger, som hurtigt kan løses; blandt de mest almindelige er: feber og rødme / irritation / smerte ved lægemidlets injektionspunkt.
Selv efter vaccination mod HPV anbefales seksuelt aktive kvinder at gennemgå regelmæssige PAP -test for muligvis og i god tid at identificere mulige angreb af papillomavirus. Vaccination reducerer faktisk risikoen for at udvikle precancerøse læsioner i livmoderhalsen, men statistisk set giver den ikke absolut beskyttelse.