Ofte en konsekvens af visse former for medicin, kan Stevens-Johnsons syndrom undertiden skyldes infektioner eller andre faktorer.
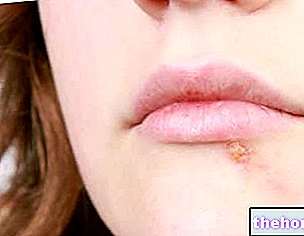
Hudskalning er et af de karakteristiske symptomer på det pågældende syndrom; Patienter, der gennemgår dens udvikling, er normalt indlagt på hospitalet og gennemgår den nødvendige støttende pleje og behandling. Hvis syndromet er forårsaget af medicin, skal deres indtag straks stoppes.
Hvis diagnosen straks diagnosticeres, er prognosen generelt god.
og slimhinder (nekrolyse), hvis konsekvenser kan være ekstremt alvorlige.
Den årlige forekomst af Stevens-Johnsons syndrom er cirka 1-5 / 1.000.000, derfor er det heldigvis en meget sjælden reaktion.
Flere kilder betragter Stevens-Johnsons syndrom som en begrænset variant af toksisk epidermal nekrolyse (eller Lyells syndrom, en bestemt type polymorf erytem), kendetegnet ved en lignende, men mere omfattende og alvorlig symptomatologi end Stevens-Johnsons syndrom.
Stevens-Johnsons syndrom og toksisk epidermal nekrolyse: hvad er forskellene?
Symptombillederne af Stevens-Johnsons syndrom og toksisk epidermal nekrolyse ligner meget hinanden. Begge er kendetegnet ved ødelæggelse og efterfølgende afskamning af huden, som dog i artiklens syndromobjekt påvirker begrænsede kropsområder (mindre end 10% af hele kropsoverfladen); mens den i toksisk epidermal nekrolyse påvirker større hudområder (over 30% af kropsoverfladen).
Inddragelsen af 15% til 30% af hudoverfladen betragtes på den anden side som en overlapning mellem Stevens-Johnsons syndrom og toksisk epidermal nekrolyse.
(såsom f.eks. co-trimoxazol og sulfasalazin);Andre årsager
Andre mulige årsager, der er ansvarlige for begyndelsen af Stevens-Johnsons syndrom, er:
- Infektioner af viral eller bakteriel art (især påført af Mycoplasma pneumoniae);
- Administration af nogle typer vacciner;
- Graft-versus-Host-sygdom (eller GVHD).
Hvilke mennesker er i farezonen for at udvikle Stevens-Johnsons syndrom?
Risikoen for at udvikle Stevens-Johnsons syndrom er større:
- Hos HIV -positive og AIDS -patienter;
- Hos patienter med nedsat immunsystem (f.eks. På grund af medicin);
- Hos patienter med infektioner forårsaget af Pneumocystis jirovecii;
- Hos patienter med systemisk lupus erythematosus;
- Hos patienter, der lider af kroniske reumatiske sygdomme;
- Hos patienter med en tidligere historie med Stevens-Johnsons syndrom.
Endelig er hypotesen om eksistensen af en vis genetisk disposition for udviklingen af Stevens-Johnsons syndrom også blevet fremført.
;
På dette stadium kan mange patienter også opleve en uforklarlig brændende fornemmelse og / eller smerte i huden.
I tilfælde af at Stevens-Johnsons syndrom er forårsaget af medicin, forekommer ovenstående prodromale symptomer inden for 1-3 uger efter behandlingsstart.Hud- og slimhinde symptomer nedenfor beskrevet, men vises efter 4-6 uger fra begyndelsen af det samme.
Symptomer, der påvirker hud og slimhinder
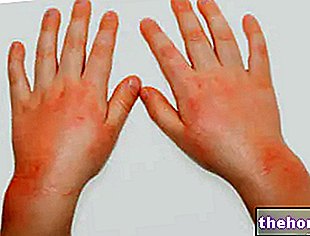
Efter begyndelsen af de førnævnte prodromale symptomer opstår symptomer, der påvirker hud og slimhinder. De begynder med et "fladt og rødt udslæt, der generelt begynder i ansigtet, halsen og bagagerummet og derefter spredes til resten af kroppen. I det specifikke tilfælde af Stevens-Johnsons syndrom påvirker dette udslæt mindre end 10% af overfladen. kropslig.
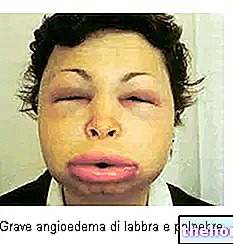
Udslætets udseende efterfølges af dannelse af blærer, der har tendens til at eksfoliere inden for 1-3 dage. Blærer kan også forekomme i kønsorganer, hænder, fødder; de forekommer på slimhinderne (for eksempel i munden, halsen, osv.) og kan endda involvere det indre epitel, såsom luftvejene, urinvejene osv. Øjnene påvirkes generelt også af dannelse af blærer og skorper: de er hævede, røde og smertefulde.
Udover markant hudskalning kan der også forekomme negle og hårtab.
Det er klart, at patienten i en sådan tilstand opfatter betydelige smerter, der er forbundet med en "lige så mærkbar hævelse. Desuden kan patienten udvikle vejrtrækningsbesvær, vandladningsbesvær, vanskeligheder med at beholde dine afhængige af de områder, hvor der dannes blærer, og hvor der forekommer afskalning. øjne åbne, synkebesvær, tale, spise og endda drikke.
Komplikationer af Stevens-Johnsons syndrom
Komplikationer af Stevens-Johnsons syndrom opstår hovedsageligt på grund af nekrose og efterfølgende afskalning af hud og slimhinder. Mangler den barrierefunktion, der typisk udøves af huden, kan man faktisk støde på:
- Massivt tab af elektrolytter og væsker;
- Sammentrækning af forskellige typer infektioner (bakteriel, viral, svamp osv.), Som også kan føre til sepsis.
En anden alvorlig komplikation består i "begyndelsen af" insufficiens, der påvirker forskellige organer (multiorganinsufficiens).
hud resulterer i histologisk undersøgelse, selvom dette ikke er en hyppigt udført procedure.
Desværre er tidlig diagnose, når syndromet stadig er i sin vorden og manifesterer sig med prodromale symptomer, ikke altid mulig. Da disse symptomer er ret uspecifikke, kunne der faktisk opstå en "fejlagtig evaluering" med deraf følgende forsinkelse i at identificere den reelle årsag til patientens utilpashed.
Hvilke sygdomme bør Stevens-Johnsons syndrom ikke forveksles med?
De manifestationer og symptomer, der fremkaldes af Stevens-Johnsons syndrom, kan være lignende dem, der fremkaldes af andre sygdomme, der involverer hud og slimhinder, som det dog ikke skal forveksles med. Mere detaljeret skal differentialdiagnosen placeres i forhold til:
- Dell "polymorfe erytem mindre og større;
- Af toksisk epidermal nekrolyse eller Lyells syndrom, hvis du foretrækker det;
- Toksisk shock syndrom;
- Af eksfoliativ dermatitis;
- Pemphigus.
Hvis syndromet er forårsaget af at tage medicin, skal behandlingen med lægemidlerne straks stoppes.
Selvom der er nogle lægemidler, der kan administreres for at forsøge at stoppe syndromets udvikling, er der desværre ingen reel kur mod Stevens-Johnsons syndrom. Under alle omstændigheder skal patienter indlagt på grund af det pågældende syndrom modtage passende støttende behandlinger.
Støttende terapi
Støttende pleje er afgørende for at sikre patientens overlevelse. Det kan variere alt efter betingelserne for sidstnævnte.
- Tabte væsker og elektrolytter skal administreres parenteralt. Det samme gælder for ernæring, hvis patienten ikke er i stand til at sørge for det uafhængigt på grund af de læsioner, der rapporteres om hud og slimhinder i mund, svælg osv.
- Patienter med øjeninvolvering skal gennemgå specialistbesøg og gennemgå målrettede behandlinger for at forhindre eller i det mindste begrænse den skade, syndromet forårsager.
- Hudlæsioner typiske for Stevens-Johnsons syndrom skal behandles dagligt og behandles på samme måde som forbrændinger.
- I nærvær af sekundære infektioner er det nødvendigt at fortsætte behandlingen af sidstnævnte og etablere egnede terapier mod det udløsende patogen (f.eks. Brug af antibiotika - forudsat at det ikke vides at forårsage det pågældende syndrom - svampedræbende midler, osv.).
Narkotika til at reducere varigheden af Stevens-Johnsons syndrom
I et forsøg på at stoppe Stevens-Johnsons syndrom eller under alle omstændigheder reducere dets varighed, er det muligt at ty til brug af lægemidler, såsom:
- Ciclosporin, givet til at hæmme virkningen af T -celler.
- Kortikosteroider til systemisk brug for at dæmpe immunsystemets virkning, men samtidig nyttig til at modvirke smerter.
- IV -immunglobuliner (IgEV) ved høje doser; administreres tidligt. De bør standse antistoffernes aktivitet og blokere virkningen af FAS -receptorliganden.
Imidlertid er brugen af disse lægemidler genstand for forskellige meninger blandt læger.
Brugen af kortikosteroider er i virkeligheden korreleret med en stigning i dødeligheden og kan favorisere begyndelsen af infektioner eller maskere en mulig sepsis; selvom sådanne lægemidler har vist en vis effektivitet til forbedring af øjenlæsioner.
Selv om administration af IgEV tillader at opnå gode indledende resultater, er de endelige resultater, der er opnået, modstridende ifølge kliniske forsøg og retrospektive analyser. Faktisk fremgik det af disse eksperimenter og analyser, at IgEV ikke kun kan være ineffektiv, men potentielt kan være forbundet med en stigning i dødeligheden.
Andre behandlinger
I nogle tilfælde kan plasmaferese også udføres for at fjerne rester af reaktive metabolitter af lægemidler og antistoffer, der kan være den udløsende årsag til Stevens-Johnsons syndrom.
Under alle omstændigheder vil den bedst egnede behandling for hver patient blive fastlagt af lægen baseret på tilstanden til den samme og på grundlag af det stadium, hvor Stevens-Johnsons syndrom befinder sig, når den diagnosticeres.