Aktive ingredienser: Heparin (calciumheparin)
CALCIPARINE 20.000 IE / 4 ml injektionsvæske, opløsning til intravenøs anvendelse
Hvorfor bruges Calciparin? Hvad er det for?
FARMAKO-TERAPEUTISK KATEGORI
Antitrombotisk.
TERAPEUTISKE INDIKATIONER
Profylakse og behandling af venøs og arteriel tromboembolisk sygdom
Kontraindikationer Når Calciparin ikke bør anvendes
Natrium eller calciumheparin bør ikke anvendes til patienter:
- med overfølsomhed over for det aktive stof eller over for et eller flere af hjælpestofferne
- med alvorlig trombocytopeni;
- hvor koagulationstest, såsom fuldblodets koagulationstid og aktiveret delvis thromboplastintid (APTT), ikke kan udføres med passende intervaller. Denne kontraindikation refererer til "natrium- eller calciumheparin ved antikoagulerende doser; der er generelt ikke behov for at overvåge koagulationsparametre hos patienter, der får heparin ved lave profylaktiske doser (mindre end eller lig med 0,2 ml 3 gange dagligt for" calciumheparin eller 15.000 enheder pr. dag for natriumheparin);
- med en ukontrolleret blødningstilstand hvis det er forbundet med dissemineret intravaskulær koagulation (DIC), vil brugen af heparin blive evalueret i den specifikke kliniske kontekst;
- lokalregionær anæstesi til elektive kirurgiske indgreb er kontraindiceret hos patienter, der får heparin i antikoagulerende doser;
- med hæmoragiske cerebrovaskulære ulykker;
- i tilstedeværelsen af organiske læsioner med stor risiko for blødning, vil brugen af heparin blive evalueret i den specifikke kliniske sammenhæng i betragtning af risiko-fordel-forholdet i det enkelte tilfælde;
- periode med terapeutisk aktivitet af antivitaminer K.
Forholdsregler ved brug Hvad du skal vide, før du tager Calciparin
Behandling af ældre mennesker, mennesker med en historie med allergi eller med lever- eller nyreinsufficiens kræver særlig overvågning.
Blødninger
De kan forekomme hvor som helst i kroppen hos patienter, der får natrium og calciumheparin. Et uforklarligt fald i hæmatokrit, et fald i blodtrykket eller ethvert andet tegn eller symptom, der ikke kan tilskrives andre årsager, bør skabe mistanke om en blødning. Natrium- eller calciumheparin bør bruges med ekstrem forsigtighed under forhold, hvor der er risiko for blødning. Nogle af disse tilstande er:
- kardiovaskulær: subakut bakteriel endokarditis, alvorlig hypertension ikke kontrolleret af antihypertensiv behandling;
- hæmatologisk: tilstande forbundet med en øget tendens til blødning såsom hæmofile syndromer eller mangel på koagulationsfaktorer, trombocytopeni, trombocytopatier og nogle hæmoragiske vaskulære purpura (type Rendu-Osler sygdom);
- gastrointestinal: mavesår, esophagitis eller erosiv gastritis, inflammatorisk tarmsygdom i den aktive fase, andre gastroenterologiske patologier med hæmoragisk risiko, kontinuerlig dræning af maven eller tyndtarmen;
- kirurgisk: under og umiddelbart efter: a) rachycentese eller spinalbedøvelse eller b) større kirurgi, der involverer hjernen, rygsøjlen eller øjet;
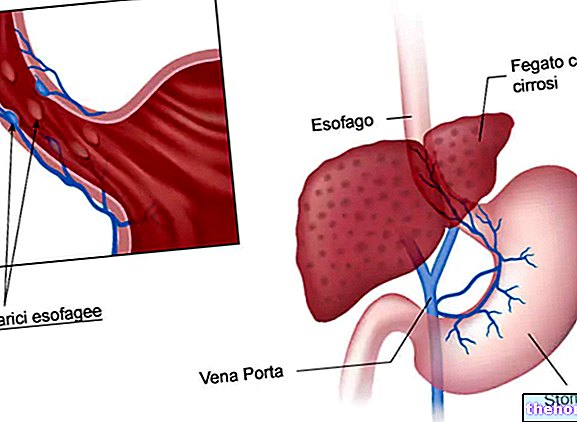
- andre: leversygdomme med ændringer i koagulationsparametre og / eller esophageal varices eller gastropati fra portal hypertension med høj hæmoragisk risiko, trussel om abort.
Koagulationstest
Når natrium- eller calciumheparin administreres i antikoagulerende doser, bør deres dosis justeres med hyppige koagulationstest. Hvis koagulationstest er over det terapeutiske område, eller hvis der opstår blødning, skal dosis reduceres eller, hvis det er relevant, heparin seponeres. (se "Dosis, metode og tidspunkt for administration).
I betragtning af natriumheparins forbigående virkning vil hæmokoagulationstest vende tilbage til normale grænser inden for få timer; længere tid kan være påkrævet for calciumheparin.
Heparin-induceret trombocytopeni
Trombocytopeni er en velkendt komplikation af natrium- eller calciumheparinbehandling og kan forekomme 4 til 10 dage efter behandlingsstart, men også tidligere i tilfælde af tidligere heparininduceret trombocytopeni. I 10-20% af patienterne, en let trombocytopeni (blodplade tæller større end 100.000 / mm3), som kan forblive stabile eller gå tilbage, selvom heparinadministration fortsættes.
I nogle tilfælde kan der i stedet (fra 0,3 til 3% af tilfældene) bestemmes en mere alvorlig form (type II heparintrombocytopeni), immunmedieret, karakteriseret ved dannelse af antistoffer mod heparin-trombocytfaktor 4-komplekset. De kan udvikle nye trombe forbundet med trombocytopeni som følge af den "irreversible aggregering af blodplader induceret af" heparin, det såkaldte "hvide trombsyndrom".
Denne proces kan føre til alvorlige tromboemboliske komplikationer såsom hudnekrose, gangren i ekstremiteterne, som i nogle tilfælde kan kræve amputation, myokardieinfarkt, lungeemboli, slagtilfælde og undertiden død. Derfor bør administration af natrium eller calciumheparin afbrydes yderligere, for trombosens begyndelse, selvom patienten udvikler en ny trombose eller en forværring af en tidligere trombose. "heparin, med en alternativ antikoagulant. Anvendelsen af hepariner med lav molekylvægt i disse tilfælde er risikabel på grund af muligheden for krydsreaktivitet, ligesom det er en øjeblikkelig introduktion af oral antikoagulant terapi (beskrevne tilfælde af forværring af trombose). Derfor skal trombocytopeni af enhver art overvåges nøje. Hvis trombocyttallet falder til under 100000 / mm3, eller hvis der opstår tilbagevendende trombose, skal natrium- eller calciumheparin seponeres. Et trombocyttal bør vurderes før behandling og derefter to gange ugentligt i den første måned i tilfælde af langvarig administration.
Nedsat følsomhed over for heparin:
en nedsat følsomhed over for natrium- eller calciumheparin kan forekomme ved feber, trombose, tromboflebitis, infektioner med trombotisk tendens, inflammatoriske tilstande, nogle gange under myokardieinfarkt, kræft, antithrombin III-mangel og hos postoperative patienter. af heparinbehandling ved antikoagulantdoser til undgå intramuskulær administration af lægemidler.
Hos patienter, der gennemgår spinal- eller epiduralbedøvelse, epidural analgesi eller lumbal punktering, kan profylakse med lave doser af ikke -fraktioneret heparin meget sjældent være forbundet med spinal eller epidural hæmatom, hvilket kan føre til langvarig eller permanent lammelse. Risikoen øges ved brug af indbyggede peridurale katetre til kontinuerlig infusion, ved samtidig indtagelse af lægemidler, der påvirker hæmostase, såsom ikke-steroide antiinflammatoriske lægemidler (NSAID'er), trombocytaggregationshæmmere eller antikoagulantia, fra traumer eller fra gentagen spinal punktering ved tilstedeværelsen af en underliggende hæmostatisk lidelse og ved alderdom. Tilstedeværelsen af en eller flere af disse risikofaktorer skal evalueres omhyggeligt, før du fortsætter med denne type anæstesi / analgesi, under profylakse med ufraktionerede hepariner.
Som regel skal indsættelsen af rygmarvskateteret udføres mindst 8-12 timer efter den sidste administration af ufraktioneret heparin (normalt calcium) ved lave profylaktiske doser. Efterfølgende doser bør ikke administreres, før der er gået mindst 2-4 timer efter indsættelse eller fjernelse af kateter, eller yderligere forsinket eller ikke administreret i tilfælde af hæmoragisk aspirat under indledende placering af spinal eller epidural nål. fjernelse af et "indbygget" epiduralt kateter bør ske så langt væk som muligt (ca. 8-12 timer) fra den sidste profylaktiske dosis heparin udført under anæstesi.
Hvis det besluttes at administrere ikke -fraktioneret heparin før eller efter en "epidural eller spinalbedøvelse, bør der udvises ekstrem forsigtighed og hyppig overvågning for at identificere tegn og symptomer på neurologiske ændringer såsom: lumbal smerte, sensorisk og motorisk underskud (følelsesløshed og svaghed i underbenene ), ændringer i blære eller tarmfunktion Sygeplejerskerne skal instrueres i at identificere disse tegn og symptomer.
Patienter bør instrueres i straks at underrette læge- eller sygeplejerske, hvis et af ovenstående symptomer opstår. Hvis der er mistanke om tegn eller symptomer på epidural eller spinal hæmatom, bør en øjeblikkelig diagnose stilles og behandling, der omfatter rygmarvsdekompression, påbegyndes.
Interaktioner Hvilke lægemidler eller fødevarer kan ændre virkningen af Calciparin
Fortæl det til din læge eller apoteket, hvis du for nylig har taget andre lægemidler, også dem uden recept.
Kombinationer med medicin, der øger risikoen for blødning
Orale antikoagulantia
Natrium- eller calciumheparin med antikoagulantdosis kan forlænge protrombintiden lidt (stigning på ca. 0,5 af INR). Dette aspekt skal overvejes, når denne parameter evalueres, især når heparinbehandlingen kombineres med den orale antikoagulantia. Stor klinisk laboratorieopmærksomhed anbefales (hyppig evaluering af PT og APTT) i tilfælde af kombineret brug af ikke-fraktioneret heparin i antikoagulerende doser med disse lægemidler.
Antiplatelet midler
Lægemidler som acetylsalicylsyre, salicylater, dipyridamol, hydroxychloroquin, ticlopidin, glycoprotein Iib / IIIa -hæmmere eller andre lægemidler, der forstyrrer trombocytaggregationen (som er det primære hæmostatiske forsvar for den hepariniserede patient) kan fremkalde blødning og bør anvendes med stor forsigtighed i patienter behandlet med natrium- eller calciumheparin, især hvis de får antikoagulerende doser.
Trombolytika
Mulig øget risiko for blødning.
Dextran 40 (injicerbar)
Øget risiko for blødning (på grund af hæmning af trombocytfunktionen)
Ikke-steroide antiinflammatoriske lægemidler (NSAID'er)
Øget risiko for blødning (hæmning af trombocytfunktionen og skadelig virkning på den gastro-duodenale slimhinde).
Foreninger, der kræver særlige forholdsregler
Andre ledsagende behandlinger
Digitalis, tetracykliner, nikotin, glukokortikoider, penicilliner, phenothiaziner, antihistaminer kan delvis reducere heparins antikoagulerende virkning.
Blandinger af CALCIPARIN med opløsninger af andre lægemidler kan give anledning til bundfald og tab af kl
Advarsler Det er vigtigt at vide, at:
Graviditet og amning
Spørg din læge eller apotek til råds, før du tager medicin.
Graviditet
Heparin krydser ikke placentabarrieren. CALCIPARINE skal anvendes under særlig overvågning under graviditeten, især i sidste trimester og i den umiddelbare postpartum, på grund af risikoen for utero-placentablødning.
Graviditet
CALCIPARINE udskilles ikke i modermælk.
Virkninger på evnen til at føre motorkøretøj og betjene maskiner
CALCIPARINE påvirker ikke evnen til at føre motorkøretøj eller betjene maskiner
Dosering og anvendelsesmåde Sådan bruges Calciparin: Dosering
Intravenøs administration: Må ikke injiceres intramuskulært.
Ifølge læge recept.
Når natrium- eller calciumheparin administreres i en antikoagulerende dosis, bør deres dosis bestemmes ved hyppige koagulationstests. Hvis koagulationstest er over det terapeutiske område, eller hvis der opstår blødning, skal dosis reduceres eller, hvis det er relevant, heparin afbrydes (se Forholdsregler ved brug).
Antagonistisk virkning af protamin
Protamin tjener til hurtig neutralisering af heparinaktivitet i tilfælde af betydelig blødning (se "Overdosering"). Den nødvendige mængde afhænger af det indgivne heparin i blodet og den tid, der er gået fra injektionen. Administration af protamin skal udføres ved langsom intravenøs infusion; 50 mg protamin neutraliserer 5.000 IE heparin. Den dosis protamin, der skal administreres til neutralisere en heparin bolus falder i forhold til den tid, der er gået fra administrationen af bolus (100% af dosis umiddelbart efter bolus, 50% efter 1 time, 25% efter 2 timer).
Protamindosen, der skal administreres i tilfælde af kontinuerlig infusion af heparin, er den, der er nyttig til at neutralisere IE for heparin, der er infunderet i de sidste 4 timer.
Overdosering Hvad skal man gøre, hvis man har taget for meget Calciparin
Utilsigtet overdosis af heparin kan forårsage blødningskomplikationer.
Risikoen for blødning er proportional med niveauet for hypokoagulering og patientens vaskulære integritet.
Neutralisering af heparinæmi opnås straks ved hjælp af en intravenøs injektion af protaminsulfat, som neutraliserer heparin til dannelse af et inaktivt kompleks: se Dosis, metode og tidspunkt for administration: "Protaminantagonistisk virkning".
Imidlertid skal brugen af denne modgift tage hensyn til dens bivirkninger.
I tilfælde af utilsigtet indtagelse / indtagelse af en overdreven dosis CALCIPARINE, skal du straks underrette din læge eller gå til det nærmeste hospital.
Spørg din læge eller apotek, hvis du har spørgsmål om brugen af CALCIPARIN.
Bivirkninger Hvad er bivirkningerne af Calciparin
Som al anden medicin kan CALCIPARIN forårsage bivirkninger, men ikke alle får bivirkninger.
Bivirkninger er angivet nedenfor efter organ, organ / system og efter hyppighed.
Frekvenser defineres som: meget almindelige (≥1 / 10), almindelige (≥1 / 100,
Forstyrrelser i blod og lymfesystem
Almindelig: blødning. Blødning er den største komplikation, der kan opstå under behandling med natrium- eller calciumheparin, især ved antikoagulerende doser.
Hæmoragiske fænomener er blevet registreret både i form af hæmatom på injektionsstedet og ved forskellige lokaliseringer: hæmatom i operationssåret, blødning i mave-tarmkanalen, retro-peritoneal eller intrakraniel blødning, hæmaturi, epistaxis, gingival blødning, subkonjunktival blødning og hæmatom øjenlåg, hæmoroid blødning, mindre blødning.
Koagulationstider over det terapeutiske område eller lille blødning under behandlingen kan normalt løses ved at reducere doseringen eller, hvis det er relevant, midlertidigt stoppe lægemidlet.
Gastro-enterisk eller urinblødning under antikoagulationsbehandling kan indikere tilstedeværelsen af en underliggende okkult læsion. Blødning kan forekomme i enhver del af kroppen, men visse specifikke blødningskomplikationer kan være svære at opdage:
a) Adrenal blødning, der resulterer i akut binyreinsufficiens, er blevet beskrevet under antikoagulationsbehandling. Derfor bør behandlingen afbrydes, hvis patienten udvikler tegn og symptomer på akut binyreinsufficiens;
b) ovarial blødning (corpus luteum) har udviklet sig hos kvinder i den fertile alder ved lang eller kortvarig antikoagulant terapi;
c) retroperitoneale blødninger.
Under alle omstændigheder uden mindre blødning vil heparinbehandlingen blive afbrudt, og i tilfælde af større blødning vil heparinet, der stadig er i omløb, blive neutraliseret ved administration af protamin (se "Dosis, metode og tidspunkt for administration").
Sjælden: eosinofili, trombocytopeni. Der har været rapporter om trombocytopeni hos patienter, der får natrium- eller calciumheparin (se "Forholdsregler ved brug") Selvom det er let og klinisk ubetydeligt, ledsages trombocytopeni undertiden af alvorlige trombotiske og / eller emboliske komplikationer.
Forstyrrelser i immunsystemet
Almindelig: generaliserede overfølsomhedsreaktioner med kuldegysninger, feber og nældefeber og mere sjældent astma, rhinitis, lakrimation, chok
Endokrine patologier
Sjælden: osteoporose - efter langtidsbehandling med høje doser, undertrykkelse af aldosteronsyntese.
Metabolisme og ernæringsforstyrrelser
Sjælden: rebound hyperlipidæmi ved afbrydelse af behandlingen.
Nervesystemet lidelser:
Ikke almindelig: anoreksi, svimmelhed, hovedpine, paræstesi, slagtilfælde.
Frekvens ikke kendt: postural ustabilitet.
Hjertepatologier
Sjælden: Bradykardia-asystol, faldende ødem.
Vaskulære patologier
Ikke almindelig: akut hypotension.
Frekvens ikke kendt: akut iskæmi i overekstremiteten.
Gastrointestinale lidelser
Ikke almindelig: kvalme, opkastning, epigastralgi, gastritis, periodontal sygdom, hæmorider.
Hyppighed ikke kendt: diarré.
Hud og subkutan væv
Ikke almindelig: eksem, alopeci, forbigående forsinket alopeci.
Sjælden: hudnekrose.
Frekvens ikke kendt: makulopapulært eller impetiginøst udslæt, ekssudativt erytem, urticarial toxicoderma, eksematøs dermatitis, polymorf erytem, punkteret udbrud.
Muskuloskeletale og bindevævssygdomme
Sjælden: kramper, smerter i lænden.
Sygdomme i reproduktive system og bryst
Sjælden: priapisme.
Generelle lidelser og tilstande på administrationsstedet
Almindelig: Lokal irritation med kløe, erytem, hudknuder, milde smerter, hæmatom, sårdannelse, subkutan byld eller flebitis kan følge subkutan heparinadministration.
Disse komplikationer er meget mere almindelige efter intramuskulær administration, så denne sidste brug skal absolut undgås, selv lejlighedsvis.
Frekvens ikke kendt: asteni, utilpashed, smerter, tæthed i brystet, tromboflebitis, svedtendens.
Diagnostiske tests
Sjælden: øgede transaminaser.
Overholdelse af instruktionerne i indlægssedlen reducerer risikoen for bivirkninger.
Fortæl det til din læge eller apoteket, hvis nogen af bivirkningerne bliver alvorlige, eller du bemærker nogen bivirkninger, der ikke er angivet i denne indlægsseddel.
Udløb og opbevaring
Udløbsdato: se udløbsdatoen, der er trykt på pakken.
Udløbsdatoen refererer til produktet i intakt emballage, korrekt opbevaret.
Advarsel: brug ikke medicinen efter den udløbsdato, der står på pakningen.
Lægemidler bør ikke bortskaffes via spildevand eller husholdningsaffald. Spørg din apotek om, hvordan du skal smide medicin, du ikke længere bruger. Dette vil hjælpe med at beskytte miljøet.
Opbevar denne medicin utilgængeligt for børn.
SAMMENSÆTNING
1 hætteglas med 4 ml indeholder:
Aktivt princip
Calciumheparin * 20.000 IE
Hjælpestof
Vand til injektionsvæsker
* (oprenset fra EDTA)
LÆGEMIDDELFORM OG INDHOLD
Injektionsvæske, opløsning intravenøst. 10 ampuller à 4 ml (20.000 IE)
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
01.0 LÆGEMIDLETS NAVN
CALCIPARINE LØSNING TIL INJEKTION TIL SUBKUTAN BRUG
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING
a) CALCIPARINE 0,2 ml (5.000 IE)
Hver enhedsdosis på 0,2 ml indeholder:
Calciumheparin (oprenset fra EDTA) 5.000 IE
b) CALCIPARINE 0,5 ml (12.500 IE)
Hver enhedsdosis på 0,5 ml indeholder:
Calciumheparin (oprenset fra EDTA) 12.500 IE
Den fulde liste over hjælpestoffer findes i afsnit 6.1
03.0 LÆGEMIDDELFORM
Injektionsvæske, opløsning til subkutan brug.
04.0 KLINISKE OPLYSNINGER
04.1 Terapeutiske indikationer
Profylakse og behandling af venøs og arteriel tromboembolisk sygdom.
04.2 Dosering og indgivelsesmåde
Ifølge læge recept.
Når natrium- eller calciumheparin administreres i en antikoagulerende dosis, bør deres dosis bestemmes ved hyppige koagulationstests. Hvis koagulationstests er over det terapeutiske område, eller hvis der opstår blødning, skal dosis reduceres eller, hvis det er relevant, heparin afbrydes (se pkt. 4.4 Særlige advarsler og forsigtighedsregler ved brug).
Antagonistisk virkning af protamin
Protamin tjener til hurtig neutralisering af heparinaktivitet i tilfælde af betydelig blødning (se pkt. 4.9 Overdosering). Den nødvendige mængde afhænger af det indgivne heparin i blodet og den tid, der er gået fra injektionen. Administration af protamin skal udføres ved langsom intravenøs infusion; 50 mg protamin neutraliserer 5.000 IE heparin. Den dosis protamin, der skal administreres til neutralisere en heparin bolus falder i forhold til den tid, der er gået fra administrationen af bolus (100% af dosis umiddelbart efter bolus, 50% efter 1 time, 25% efter 2 timer).
Protamindosen, der skal administreres i tilfælde af kontinuerlig infusion af heparin, er den, der er nyttig til at neutralisere IE for heparin, der er infunderet i de sidste 4 timer.
I tilfælde af behandling med subkutan calciumheparin i en antikoagulant dosis, bør en dosis protamin administreres for at neutralisere ca. 25% af den sidste heparindosis, gentag denne administration hver 3. time op til 4 gange.
SÅDAN Fyldes sprøjten
Sørg for, at indholdet af hætteglasset ikke opsamles i nakken: i dette tilfælde overføres det til bunden ved gentagne gange at ryste hætteglasset og derefter holde det i en opretstående position i mindst 30 "for at muliggøre en fuldstændig opsamling af hætteglasset væske i bunden.
Betjen derefter som følger:
- knæk hætteglasset
- aspirer med nålen fastgjort til sprøjten for at undgå dannelse af luftbobler.
Hvis disse forekommer:
1) Anbring sprøjten i opretstående position med kanylen pegende opad
2) suge en "ekstra mængde" luft ind
3) bank let på sprøjten let og gentagne gange med en negl for at samle al luften i sprøjtens øverste del
4) lad luften komme ud.
INJEKTIONSTEKNIK
Injektionen med en 1 ml sprøjte med ti grader og en nål 45/100 tyk og 10 mm lang skal udføres i det subkutane cellulære væv, fortrinsvis i balderne eller i området omkring iliacekammen, både til højre og til venstre.
Nålen skal indføres helt, vinkelret og ikke tangentielt, i tykkelsen af en hudfold mellem tommelfingeren og pegefingeren på operatøren.
Folden skal opretholdes under hele injektionens varighed. Hvis indføringen af nålen resulterede i alvorlig smerte (skade på et kar), trækkes den tilbage og injiceres fra den modsatte side.
04.3 Kontraindikationer
Natrium eller calciumheparin bør ikke anvendes til patienter:
• med overfølsomhed over for det aktive stof eller over for et eller flere af hjælpestofferne;
• med alvorlig trombocytopeni;
• hvor koagulationstest såsom fuldblodstørringstid og aktiveret delvis tromboplastintid (APTT) ikke kan udføres med passende intervaller. Denne kontraindikation refererer til "natrium- eller calciumheparin ved antikoagulerende doser; der er generelt ikke behov for at overvåge koagulationsparametre hos patienter, der får heparin ved lave profylaktiske doser (mindre end eller lig med 0,2 ml 3 gange dagligt for" calciumheparin eller 15.000 enheder pr. dag for natriumheparin);
• med en ukontrolleret blødningstilstand; hvis det er forbundet med dissemineret intravaskulær koagulation (DIC), vil brugen af heparin blive evalueret i den specifikke kliniske kontekst;
• lokalregionær anæstesi til elektive kirurgiske indgreb er kontraindiceret hos patienter, der får heparin i antikoagulantdoser;
• med hæmoragiske cerebrovaskulære ulykker;
• ved tilstedeværelse af organiske læsioner med stor risiko for blødning, vil brugen af heparin blive evalueret i den specifikke kliniske sammenhæng i betragtning af risiko-fordel-forholdet i det enkelte tilfælde;
• periode med terapeutisk aktivitet af antivitaminerne K.
04.4 Særlige advarsler og passende forholdsregler ved brug
Behandling af ældre mennesker, mennesker med en historie med allergi eller med lever- eller nyreinsufficiens kræver særlig overvågning.
Blødninger:
De kan forekomme hvor som helst i kroppen hos patienter, der får natrium og calciumheparin. Et uforklarligt fald i hæmatokrit, et fald i blodtrykket eller ethvert andet tegn eller symptom, der ikke kan tilskrives andre årsager, bør skabe mistanke om en blødning.
Natrium- eller calciumheparin bør bruges med ekstrem forsigtighed under forhold, hvor der er risiko for blødning. Nogle af disse tilstande er:
• kardiovaskulær: subakut bakteriel endokarditis, alvorlig hypertension ikke kontrolleret af antihypertensiv behandling;
• hæmatologisk: Tilstande forbundet med en øget tendens til blødning såsom hæmofile syndromer eller mangel på koagulationsfaktorer, trombocytopeni, trombocytopatier og nogle hæmoragiske vaskulære purpura (såsom Rendu-Oslers sygdom);
• gastrointestinal: mavesår, esophagitis eller erosiv gastritis, inflammatorisk tarmsygdom i en aktiv fase, andre gastroenterologiske patologier med risiko for blødning, kontinuerlig dræning af maven eller tyndtarmen;
• kirurgisk: under og umiddelbart efter:
a) rachycentese eller spinalbedøvelse o
b) større kirurgi, der involverer hjernen, rygsøjlen eller øjet;
• andre: leversygdomme med ændringer i koagulationsparametre og / eller esophageal varices eller gastropati fra portal hypertension med høj blødningsrisiko, trussel om abort.
Koagulationstest
Når natrium- eller calciumheparin administreres i antikoagulerende doser, bør deres dosis justeres med hyppige koagulationstest. Hvis koagulationstest er over det terapeutiske område, eller hvis der opstår blødning, skal dosis reduceres eller, hvis det er relevant, heparin afbrydes (se pkt. 4.2 Dosering og indgivelsesmåde).
I betragtning af natriumheparins forbigående virkning vil hæmokoagulationstest vende tilbage til normale grænser inden for få timer; længere tid kan være påkrævet for calciumheparin.
Heparin-induceret trombocytopeni
Trombocytopeni er en velkendt komplikation af natrium- eller calciumheparinbehandling og kan forekomme 4 til 10 dage efter behandlingsstart, men også tidligere i tilfælde af tidligere heparininduceret trombocytopeni. I 10 - 20% af patienterne, en let trombocytopeni (trombocyttal større end 100.000 / mm3), som kan forblive stabile eller gå tilbage, selvom heparinadministration fortsættes.
I nogle tilfælde kan der i stedet (fra 0,3 til 3% af tilfældene) bestemmes en mere alvorlig form (type II heparintrombocytopeni), immunmedieret, karakteriseret ved dannelse af antistoffer mod heparin-trombocytfaktor 4-komplekset. De kan udvikle nye trombe forbundet med trombocytopeni som følge af den "irreversible aggregering af blodplader induceret af" heparin, det såkaldte "hvide trombsyndrom". Denne proces kan føre til alvorlige tromboemboliske komplikationer såsom hudnekrose, gangren i ekstremiteterne, som i nogle tilfælde kan kræve amputation, myokardieinfarkt, lungeemboli, slagtilfælde og undertiden død.
Derfor bør administrationen af natrium- eller calciumheparin stoppes ud over trombocytopeni, selvom patienten udvikler en ny trombose eller en forværring af en tidligere trombose.
Fortsættelsen af antikoagulant terapi, for trombose, som er årsagen til den igangværende behandling eller for et nyt udseende eller forværring, bør foretages efter heparinsuspension med en alternativ antikoagulant.
Anvendelsen af hepariner med lav molekylvægt i disse tilfælde er risikabel på grund af muligheden for krydsreaktivitet, ligesom det er en øjeblikkelig introduktion af oral antikoagulant terapi (beskrevne tilfælde af forværring af trombose). Derfor skal trombocytopeni af enhver art overvåges nøje. Hvis trombocyttallet falder til under 100.000 / mm3, eller hvis der opstår tilbagevendende trombose, skal natrium- eller calciumheparin seponeres. Et trombocyttal bør vurderes før behandling og derefter to gange ugentligt i den første måned i tilfælde af langvarig administration.
Nedsat følsomhed over for heparin:
en nedsat følsomhed over for natrium- eller calciumheparin kan forekomme ved feber, trombose, tromboflebitis, infektioner med trombotisk tendens, inflammatoriske tilstande, nogle gange under myokardieinfarkt, kræft, antithrombin III-mangel og hos postkirurgiske patienter.
I tilfælde af heparinbehandling ved antikoagulerende doser, undgå intramuskulær administration af lægemidler.
Hos patienter, der gennemgår spinal- eller epiduralbedøvelse, epidural analgesi eller lumbal punktering, kan profylakse med lave doser af ikke -fraktioneret heparin meget sjældent være forbundet med spinal eller epidural hæmatom, hvilket kan føre til langvarig eller permanent lammelse. Risikoen øges ved brug af indbyggede peridurale katetre til kontinuerlig infusion, ved samtidig indtagelse af lægemidler, der påvirker hæmostase, såsom ikke-steroide antiinflammatoriske lægemidler (NSAID'er), trombocytaggregationshæmmere eller antikoagulantia, fra traumer eller fra gentagen spinal punktering ved tilstedeværelsen af en underliggende hæmostatisk lidelse og ved alderdom. Tilstedeværelsen af en eller flere af disse risikofaktorer skal evalueres omhyggeligt, før du fortsætter med denne type anæstesi / analgesi, under profylakse med ufraktionerede hepariner.
Som regel skal indsættelsen af rygmarvskateteret udføres mindst 8-12 timer efter den sidste administration af ufraktioneret heparin (normalt calcium) ved lave profylaktiske doser. Efterfølgende doser bør ikke administreres, før der er gået mindst 2-4 timer efter indsættelse eller fjernelse af kateter, eller yderligere forsinket eller ikke administreret i tilfælde af hæmoragisk aspirat under indledende placering af spinal eller epidural nål. Fjernelse af et "indbygget" epiduralt kateter bør udføres så langt væk som muligt (ca. 8-12 timer) fra den sidste profylaktiske dosis heparin udført under anæstesi.
Hvis det besluttes at administrere ufraktioneret heparin før eller efter en "epidural eller spinalbedøvelse, bør der udvises ekstrem forsigtighed og hyppig overvågning for at identificere tegn og symptomer på neurologiske ændringer såsom: lændehvirvelsmerter, sensorisk og motorisk underskud (følelsesløshed og svaghed i underbenet ), ændringer i blære- eller tarmfunktion Sygeplejerske skal instrueres i at identificere disse tegn og symptomer. Patienter bør instrueres i at underrette læge eller sygeplejerske med det samme, hvis et af ovenstående symptomer opstår.
Hvis der er mistanke om tegn eller symptomer på epidural eller spinal hæmatom, bør en øjeblikkelig diagnose stilles og behandling, der omfatter rygmarvsdekompression, påbegyndes.
04.5 Interaktioner med andre lægemidler og andre former for interaktion
Kombinationer med medicin, der øger risikoen for blødning
Orale antikoagulantia
Natrium- eller calciumheparin med antikoagulantdosis kan forlænge protrombintiden lidt (stigning på ca. 0,5 af INR). Dette aspekt skal overvejes, når denne parameter evalueres, især når heparinbehandlingen kombineres med den orale antikoagulantia. Stor klinisk laboratorieopmærksomhed anbefales (hyppig evaluering af PT og APTT) i tilfælde af kombineret brug af ikke-fraktioneret heparin i antikoagulerende doser med disse lægemidler.
Antiplatelet midler
Lægemidler som acetylsalicylsyre, salicylater, dipyridamol, hydroxychloroquin, ticlopidin, glycoprotein IIb / IIIa -hæmmere eller andre lægemidler, der forstyrrer trombocytaggregationen (som er det primære hæmostatiske forsvar for den hepariniserede patient) kan forårsage blødning og bør anvendes med stor forsigtighed i patienter behandlet med natrium- eller calciumheparin, især hvis de får antikoagulerende doser.
Trombolytika
Mulig øget risiko for blødning.
Dextran 40 (injicerbar)
Øget risiko for blødning (på grund af hæmning af trombocytfunktionen).
Ikke-steroide antiinflammatoriske lægemidler (NSAID'er)
Øget risiko for blødning (hæmning af trombocytfunktionen og skadelig virkning på den gastro-duodenale slimhinde).
Foreninger, der kræver særlige forholdsregler
Andre ledsagende behandlinger
Digitalis, tetracykliner, nikotin, glukokortikoider, penicilliner, phenothiaziner, antihistaminer kan delvis reducere heparins antikoagulerende virkning.
Blandinger af CALCIPARIN med opløsninger af andre lægemidler kan forårsage bundfald og tab af aktivitet.
04.6 Graviditet og amning
Graviditet
Heparin passerer ikke placentabarrieren.CALCIPARINE skal bruges under særlig overvågning under graviditeten, især i sidste trimester og i den umiddelbare postpartum periode, på grund af risikoen for utero-placenta blødning.
Fodringstid
CALCIPARINE udskilles ikke i modermælk.
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner
CALCIPARINE påvirker ikke evnen til at føre motorkøretøj eller betjene maskiner.
04.8 Bivirkninger
Bivirkninger er angivet nedenfor efter organ, organ / system og efter hyppighed.
Frekvenser defineres som: meget almindelige (≥1 / 10), almindelige (≥1 / 100,
Forstyrrelser i blod og lymfesystem
Almindelig: blødning. Blødning er den største komplikation, der kan opstå under behandling med natrium- eller calciumheparin, især ved antikoagulerende doser.
Hæmoragiske fænomener er blevet registreret både i form af hæmatom på injektionsstedet og ved forskellige lokaliseringer: hæmatom i operationssåret, blødning i mave-tarmkanalen, retro-peritoneal eller intrakraniel blødning, hæmaturi, epistaxis, gingival blødning, subkonjunktival blødning og hæmatom øjenlåg, hæmoroid blødning, mindre blødning.
Koagulationstider over det terapeutiske område eller lille blødning under behandlingen kan normalt løses ved at reducere doseringen eller, hvis det er relevant, midlertidigt stoppe lægemidlet.
Gastro-enterisk eller urinblødning under antikoagulationsbehandling kan indikere tilstedeværelsen af en underliggende okkult læsion. Blødning kan forekomme i enhver del af kroppen, men visse specifikke blødningskomplikationer kan være svære at opdage:
a) binyreblødning, der resulterer i akut binyreinsufficiens, er blevet beskrevet under antikoagulationsbehandling.Derfor bør behandlingen afbrydes, hvis patienten udvikler tegn og symptomer på akut binyreinsufficiens;
b) ovarial blødning (corpus luteum) har udviklet sig hos kvinder i den fertile alder ved lang eller kortvarig antikoagulant terapi;
c) retroperitoneale blødninger.
Under alle omstændigheder uden mindre blødning vil heparinbehandlingen blive afbrudt, og i tilfælde af større blødning vil heparinet, der stadig er i omløb, blive neutraliseret ved administration af protamin (se afsnit 4.2 "protaminantagonistvirkning").
Sjælden: eosinofili, trombocytopeni. Tilfælde af trombocytopeni er blevet rapporteret hos patienter, der får natrium- eller calciumheparin (se pkt. 4.4 Særlige advarsler og forsigtighedsregler ved brug). Selvom det er let og klinisk ubetydeligt, ledsages trombocytopeni undertiden af alvorlige trombotiske og / eller emboliske komplikationer.
Forstyrrelser i immunsystemet
Almindelig: generaliserede overfølsomhedsreaktioner med kuldegysninger, feber og urticaria og mere sjældent astma, rhinitis, tåreflåd, chok.
Endokrine patologier
Sjælden: osteoporose - efter langtidsbehandling med høje doser, undertrykkelse af aldosteronsyntese.
Metabolisme og ernæringsforstyrrelser
Sjælden: rebound hyperlipidæmi ved afbrydelse af behandlingen.
Nervesystemet lidelser:
Ikke almindelig: anoreksi, svimmelhed, hovedpine, paræstesi, slagtilfælde.
Frekvens ikke kendt: postural ustabilitet.
Hjertepatologier
Sjælden: Bradykardia-asystol, faldende ødem.
Vaskulære patologier
Ikke almindelig: akut hypotension.
Frekvens ikke kendt: akut iskæmi i overekstremiteten.
Gastrointestinale lidelser
Ikke almindelig: kvalme, opkastning, epigastralgi, gastritis, periodontal sygdom, hæmorider.
Hyppighed ikke kendt: diarré.
Hud og subkutan væv
Ikke almindelig: eksem, alopeci, forbigående forsinket alopeci.
Sjælden: hudnekrose.
Frekvens ikke kendt: makulopapulært eller impetiginøst udslæt, ekssudativt erytem, urticarial toxicoderma, eksematøs dermatitis, polymorf erytem, punkteret udbrud.
Muskuloskeletale og bindevævssygdomme
Sjælden: kramper, smerter i lænden.
Sygdomme i reproduktive system og bryst
Sjælden: priapisme.
Generelle lidelser og tilstande på administrationsstedet
Almindelig: Lokal irritation med kløe, erytem, hudknuder, milde smerter, hæmatom, sårdannelse, subkutan byld eller flebitis kan følge subkutan heparinadministration.
Disse komplikationer er meget mere almindelige efter intramuskulær administration, så denne sidste brug skal absolut undgås, selv lejlighedsvis.
Frekvens ikke kendt: asteni, utilpashed, smerter, tæthed i brystet, tromboflebitis, svedtendens.
Diagnostiske tests
Sjælden: øgede transaminaser.
04.9 Overdosering
Utilsigtet overdosis af heparin kan forårsage blødningskomplikationer.
Risikoen for blødning er proportional med niveauet for hypokoagulering og patientens vaskulære integritet.
Neutralisering af heparinæmi opnås straks ved hjælp af en intravenøs injektion af protaminsulfat, som neutraliserer heparin til dannelse af et inaktivt kompleks (se afsnit 4.2 "Protaminantagonistvirkning").
Imidlertid skal brugen af denne modgift tage hensyn til dens bivirkninger.
05.0 FARMAKOLOGISKE EGENSKABER
05.1 Farmakodynamiske egenskaber
Farmakoterapeutisk gruppe: antitrombotisk.
ATC -kode B01AB01.
CALCIPARIN subkutan og en koncentreret opløsning af calciumheparin (oprenset fra EDTA). Dette calciumsalt er specifikt beregnet til subkutan heparinbehandling: Faktisk fortrænger calciumheparin, der allerede er mættet med calcium, ikke denne ion fra karrene, så når det injiceres under huden, respekterer det kapillærernes integritet og muliggør en langsom gradvis reabsorption, hvilket resulterer i en varig og effektiv heparinæmi, uden overdrevne toppe (som beskytter mod blødning i forbindelse med overdreven hypokoagulering) eller pludselige bøjninger. Effekten forekommer cirka 30 minutter efter injektionen og opretholdes, når doseringen er passende, i cirka 12 timer.
05.2 Farmakokinetiske egenskaber
En subkutan injektion på 15.000 IE calciumheparin resulterer i en heparinæmi på 0,2 IE / ml (derfor allerede effektiv) mellem det 15. og 30. minut. Heparinkoncentrationen stiger gradvist op til den 3. time og stabiliserer sig omkring 0,5 IE / ml mellem 3. og 7. time.
Efterfølgende falder heparinæmien gradvist for at nå den 12. time til en værdi på ca. 0,15 I.U./ml stadig i mange tilfælde i stand til at fremkalde en tilstand af hypokoagulering.
05.3 Prækliniske sikkerhedsdata
Heparins toksicitet er lav (LD50 i den intravenøse mus er 2 g / kg). Meget høje doser kan administreres til forsøgsdyr uden væsentlige toksiske virkninger: Hvis traumer undgås, forekommer der heller ingen hæmoragiske fænomener.
06.0 LÆGEMIDDELOPLYSNINGER
06.1 Hjælpestoffer
a) CALCIPARINE 0,2 ml (5.000 IE)
Vand til injektionsvæsker q.s. til 0,2 ml
b) CALCIPARINE 0,5 ml (12.500 IE)
Vand til injektionsvæsker q.s. til 0,2 ml
06.2 Uforenelighed
Ikke kendt.
06.3 Gyldighedsperiode
5 år.
06.4 Særlige opbevaringsforhold
Denne medicin kræver ingen særlige opbevaringsbetingelser.
06.5 Den umiddelbare emballages art og emballagens indhold
Æske indeholdende 10 ampuller à 0,2 ml (5.000 IE).
1 ml hætteglas i klart glas med forbrydning.
Æske indeholdende 10 ampuller à 0,5 ml (12.500 IE).
1 ml hætteglas i klart glas med forbrydning.
06.6 Brugsanvisning og håndtering
07.0 INDEHAVER AF MARKEDSFØRINGSTILLADELSE
ITALFARMACO S.p.A. - Viale Fulvio Testi 330 - 20126 MILAN
08.0 MARKEDSFØRINGSTILLADELSESNUMMER
5.000 IE / 0,2 ml injektionsvæske, opløsning til subkutan brug 10 ampuller
AIC n. 022579128
12.500 IE / 0,5 ml injektionsvæske, opløsning til subkutan brug 10 ampuller
AIC n. 022579193
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN
Godkendelse: 17/07/1987
Fornyelse: 01/06/2010
10.0 DATO FOR REVISION AF TEKSTEN
AIFA BESTEMMELSE N. 179/2013 AF 17/06/2013