Ventrikulær takykardi er en "hjertearytmi karakteriseret ved en stigning i ventrikulær puls.
Ventriklerne trækker sig for hurtigt sammen og på en uorganiseret måde i forhold til atrierne → de er ikke i stand til at fylde tilstrækkeligt → mængden af blod, der pumpes ind i kredsløbet med hvert slag, reduceres → arterietrykket falder → mængden af blod, der oxygenerer og nærer hjerte (koronar cirkulation) → hjertets kontraktile virkning reduceres yderligere → degeneration til ventrikelflimren → død.
Denne uheldige udvikling er mere sandsynlig i tilfælde af meget høj ventrikelfrekvens og i tilfælde af underliggende hjertekompromis hos hjertepatienter.
Ventrikulær takykardi er en af de mest almindelige arytmier, der findes hos patienter med hjertesygdomme. Selvom det også kan forekomme hos helt raske forsøgspersoner, repræsenterer det en "arytmi, der skal behandles omhyggeligt: det kan faktisk degenerere til ventrikelflimren, hvis udfald ofte er dødeligt.
Den bedste forebyggelse er at indtage en sund livsstil.
Hvad er ventrikulær takykardi

Ventrikulær takykardi er en af de mest almindelige og farligste arytmier. Normalt stammer en alvorlig hjertesygdom "c", men den kan også forekomme hos raske individer.
Patogenese
Ventrikulær takykardi opstår, når den normale puls for hjertesammentrækning undergår en ændring.
Den normale impuls opstår i den sinoatriale knude, men det kan ske, at ekstra impulser (ekstrasystoler) opstår på andre punkter end sinusknuden (ektopiske arytmier). Denne hændelse ændrer det normale hjerteslag.
Under ventrikulær takykardi forekommer 3 eller flere ventrikulære ekstrasystoler i træk, hvilket fremskynder pulsen og stammer distalt fra bundtet af hans.
Efterspil
Regelmæssig sammentrækning af ventriklen er ansvarlig for hjerteudgang. Med hjerteeffekt mener vi pumpens virkning af blodet ind i kredsløbet mod lungerne og vævene i den menneskelige krop.
En ændret ventrikulær rytme af sammentrækning resulterer i utilstrækkelig hjerteudgang. Derfor skyller iltet blod ikke længere ordentligt væv og organer i kroppen, herunder hjertet, hvilket yderligere mister sin kontraktile effektivitet. Hvis dette underskud er alvorligt, dør patienten.
Epidemiologi
Data vedrørende forekomsten viser, at:
- Ventrikulær takykardi er aldersrelateret: det forekommer hyppigere hos midaldrende og ældre.
- 2-4% af over 60'erne uden hjertesygdomme oplever episoder med ventrikulær takykardi.
- 4-16% af over 60'erne med hjertesygdomme oplever episoder med ventrikulær takykardi.
Desuden er manifestationerne af ventrikulær takykardi:
- De er hyppigere i vintermånederne.
- De har et døgnrytmønster: Højeste forekomst observeres i morgentimerne.
Klassifikation
Det kan være baseret på flere parametre, opsummeret i denne tabel:
Årsager til ventrikulær takykardi
Hovedårsagerne til ventrikulær takykardi er hjertesygdomme.
Der følger årsager relateret til elektrolytubalancer, som ændrer hjertets elektriske aktivitet.
Endelig er der en række risikofaktorer, der disponerer den enkelte for episoder med takykardi.
Hjerte sygdom
De mennesker, der er mest ramt af ventrikulær takykardi, er hjertepatienter. De hjertesygdomme, der observeres hos disse patienter, er:
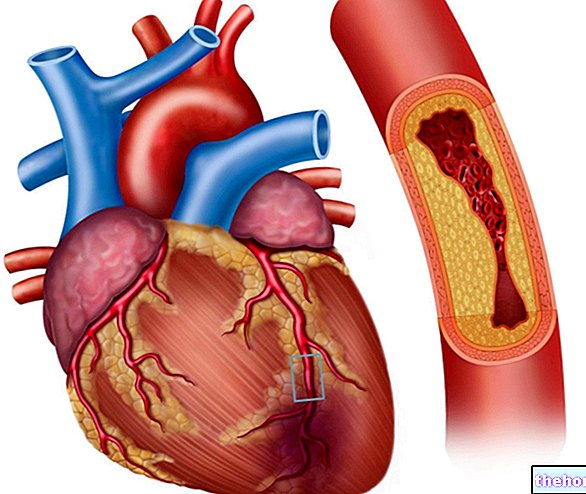
- Koronararteriesygdom og tidligere myokardieinfarkt
- Valvulopatier, det vil sige funktionsfejl i en af hjerteklapperne.
- Kardiomyopatier, dvs. sygdomme i myokardiet (hjertemusklen).
Koronar hjertesygdom forårsager iskæmi (iskæmisk hjertesygdom) og er den mest almindelige årsag til ventrikulær takykardi.
De mest almindelige valvulopatier er dem, der involverer mitralventilen (se Mitral insufficiens).
Kardiomyopatier er reumatiske: med andre ord stammer de fra en "bakteriel betændelse. I disse tilfælde taler vi om myokarditis.
En lille procentdel af tilfælde af ventrikulær takykardi skyldes også medfødt hjertesygdom (dvs. til stede fra fødslen). De mest kendte er:
- Brugada syndrom.
- Wolff-Parkinson-White syndrom
Mindre hyppigt, dog:
- Fallots Tetralogi.
- Marfan syndrom.
Ioniske / elektrolyt -ubalancer
Sammentrækningsimpulsen af myokardiet er et elektrisk signal, og det flytter faktisk ionerne med en positiv og negativ ladning inde i hjertets celler. Bevægelsen af disse ioner ligner ladningens bevægelse i et elektrisk kredsløb og resulterer i sammentrækning af hjertemusklen.
De vigtigste ladede ioner er: kalium, magnesium, calcium og natrium. Blandt dem er der en fin balance, som skal opretholdes for muskelcellens korrekte funktion og videre. Det kan ske, at denne balance ændres. Følgelig ændres sammentrækningsimpulsen og takykardi opstår. Ventrikel. De vigtigste ioniske / elektrolyt -ubalancer er:
- Hypokaliæmi eller hypokaliæmi.
- Hypokalcæmi.
- Hypomagnesæmi.
Andre risikofaktorer
Der er risikofaktorer, der favoriserer begyndelsen af takykardi -episoder, selv hos raske personer.Dette er særlige omstændigheder, såsom alvorlige traumer i brystet eller indtagelse af visse lægemidler. Et resumé af de vigtigste risikofaktorer er som følger:
- Tager medicin:
- Tricykliske antidepressiva.
- Kokainmisbrug.
- Alkohol misbrug.
- Røg.
- Koffein.
- Gasforgiftning:
- Cyclopropan.
- Carbonmonoxid.
- Traumer i brystet.
- Fysisk og følelsesmæssig stress.
Symptomer og komplikationer
Typiske symptomer på ventrikulær takykardi er:
- Hjertebanken eller hjerteslag.
- Brystsmerter.
- Dyspnø.
- Svimmelhed.
- Besvimelse.
- Synkope.
- Stakåndet.
De fleste patienter har disse symptomer i forbindelse med iskæmisk hjertesygdom eller hjertesygdom, der forringer blodgennemstrømningen (f.eks. Hjerteklapsygdom).
Tegn
Lægen kan bemærke følgende kliniske tegn:
- Accelereret puls.
- Hypotension.
- Angst.
- Agitation.
- Tab af bevidsthed.
Deres forekomst afhænger af hjertesygdommens omfang: Jo mere alvorlig det er, jo lettere er det for dem at forekomme.
Komplikationer
Ventrikulær takykardi kan degenerere til ventrikelflimren. Dette forekommer hovedsageligt hos mennesker med hjertesygdomme, mens tilfælde af paroxysmal ventrikulær takykardi er meget sjældne hos raske mennesker.
Ventrikelflimren har normalt et fatalt forløb. Det bestemmer patientens død:
- Ved pludselig hjertedød.
- Til hjertestop.
Diagnose
Flere undersøgelser kan udføres, som hver især har en særlig fordel. De er:
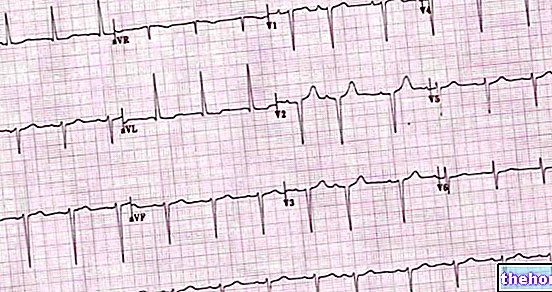
- Elektrokardiogram (EKG).
- Ekkokardiografi.
- Bryst røntgen.
- Koronar angiografi.
- Blodprøver.
EKG
Det er den foretrukne test Det måler hjertets elektriske aktivitet og gør det muligt at identificere den form for ventrikulær takykardi, der rammer en patient. Det er også muligt at overvåge hjerteaktivitet over 24 timer; i dette tilfælde bruges "dynamisk EKG ifølge Holter" Det er en nyttig undersøgelse, når ventrikeltakykardiens form er paroxysmal, dvs. med sporadisk og uforudsigelig begyndelse.
Ekkokardiografi
Dette er en ikke-invasiv test. Det bruger ultralyd til at vurdere sundheden for hjertets hovedstrukturer: atria, ventrikler og ventiler. Det er nyttigt, når der er mistanke om valvulær sygdom.
Bryst røntgen
Giver information om forholdet mellem hjerte og lunger. Ved begyndelsen af en ventrikulær takykardi kan der være en lungetrombose Dette er en invasiv test, fordi den anvender ioniserende stråling.
Koronar angiografi
Det er en invasiv eksamen. Det er nødvendigt, når ventrikeltakykardiens oprindelse er en iskæmisk hjertesygdom. Mål placeringen og graden af okklusion af kranspulsårerne for at planlægge en mulig operation. Dette er en delikat test, da der er risiko for at beskadige de koronarkar, der krydses af kateteret.
Blodprøver
De giver forskellige oplysninger om:
- Koncentrationer af ioner / elektrolytter:
- Calciumniveauer
- Niveauer af magnesium
- Niveauer af fosfat
- Koncentration af nogle lægemidler taget af patienten.
- Koncentration af nogle hjertemarkører.
Terapi
En præmis: når hjertesygdomme er oprindelsen til ventrikulær takykardi, er målet med behandlingen todelt:
- Løs den underliggende hjertelidelse. Primært mål.
- Løs den arytmiske lidelse. Sekundært mål.
Dette forklares ved, at det andet problem er en konsekvens af det første.
"Sunde" patienter med sporadisk takykardi
Hos dem uden hjertesygdomme kan ventrikulær takykardi løse sig spontant. Således kan administration af lægemidler undgås. Under alle omstændigheder er det tilrådeligt at konsultere en læge og gennemgå grundige undersøgelser.
"Sunde" patienter med vedvarende eller vedvarende takykardi
Hvis patienten har mange vedvarende episoder, for at blokere takykardieanfaldet, kan følgende bruges:
- Farmakologisk kardioversion.
- Elektrisk kardioversion.
Farmakologisk kardioversion er genoprettelsen af normal hjerterytme ved at tage medicin:
- Antiarytmika, for at genoprette en normal hjerterytme.
- Lidokain
- Amiodaron
- Procainamid
- Betablokkere, for at bremse pulsen.
Elektrisk kardioversion består af:
- Elektrisk stød for at nulstille og gendanne normal sinusrytme. Den bruger en "enhed udstyret med to plader påført patientens bryst. Det er en teknik også kendt som defibrillering. I dag er der halvautomatiske og automatiske defibrillatorer, der er i stand til at vurdere graden af ventrikulær takykardi og give det korrekte elektriske stød. Den anden store fordel er, at de kan bruges af ikke-medicinsk personale.
Kardiopatiske patienter eller patienter med andre patologier
Lægemiddelbehandling er den samme som beskrevet ovenfor. Derfor:
- Antiarytmika
- Betablokkere.
Til disse tilføjes:
- Antikoagulantia, for at undgå dannelse af tromber og embolier på grund af valvulopatier.
Ud over elektrisk kardioversion er det muligt at intervenere kirurgisk med:
- Kateter radiofrekvens ablation. Gennem et kateter ledet til hjertet infunderes en radiofrekvensudladning i det sted i ventriklen, der genererer arytmi. Det berørte område ødelægges, og dette bør genoprette normal hjerterytme. Det er en invasiv teknik.
- Implantabel defibrillator (ICD). Det er en normal hjertestarter, som imidlertid er implanteret under huden på venstre side af brystet. Det er forbundet til hjertet med elektroder, som udsender et elektrisk stød, når de føler en unormal stigning i puls. De har en varighed på 7-8 år, hvorefter de skal udskiftes. Et mulig problem kan skyldes en funktionsfejl i apparatet, som kan afgive uopfordrede elektriske stød.
Det er klart, at den terapi, der skal vedtages, skal vælges fra sag til sag uden at glemme, at den første terapeutiske intervention skal løse ethvert patologisk problem, der genererer ventrikulær takykardi. Nedenfor er en tabel, der opsummerer den mulige behandling.
- Amiodaron
- Lidokain
- Procainamid
- Amiodaron
- Lidokain
- Procainamid
Antikoagulantia.
Forebyggelse
Vedtagelse af en sund livsstil er den bedste forebyggelse. Derfor:
- Stop rygning.
- Begræns alkoholforbrug.
- Ændre din kost.
- Brug ikke medicin.
- Dyrke motion.
Tobak og alkohol er ikke kun ansvarlige for sporadiske episoder af takykardi, men også for kroniske ændringer i hjerterytmen, de er faktisk blandt de mest almindelige risikofaktorer i udviklingen af hjertesygdomme.
Ændring af dine spisevaner er et andet grundlæggende forebyggende trin. Det tilrådes at reducere fedt, rødt kød og øge forbruget af frugt og grøntsager.
Vedtagelse af sunde vaner fjerner muligheden for, at ventrikeltakykardi degenererer til ventrikelflimren. Sidstnævnte er næsten altid dødelig.
Befolkning i fare
Dem, der:
- De har patologiske tilstande, såsom hyperlipidæmi, hypertension og diabetes. Disse favoriserer udviklingen af hjertesygdomme.
- De har en familiehistorie med koronar hjertesygdom.
- Rygere.
- Alkoholikere.


.jpg)





















.jpg)