Aktive ingredienser: Estradiol (østradiolvalerat)
PROGYNOVA 2 mg overtrukne tabletter
Indikationer Hvorfor bruges Progynova? Hvad er det for?
Progynova er en medicin, der bruges i hormonbehandling (HRT). Progynova indeholder østrogen (østradiolvalerat), et kvindeligt kønshormon, der tilhører gruppen af lægemidler til hormonbehandling (HRT).
Denne medicin bruges til at behandle symptomer forbundet med postmenopause.
I overgangsalderen falder mængden af østrogen produceret af en kvinde. Dette kan føre til symptomer som hedeture, svedtendens, søvnløshed, depressive tilstande, hovedpine, svimmelhed. Progynova lindrer disse postmenopausale symptomer. Derudover kan det dæmpe manifestationerne af atrofi af hud og slimhinder (især i det urogenitale område).
Denne medicin vil kun blive ordineret til dig, hvis dine symptomer alvorligt hæmmer dine daglige aktiviteter.
Kontraindikationer Når Progynova ikke bør anvendes
Tag ikke Progynova
- Hvis du er allergisk over for østradiolvalerat eller et af de øvrige indholdsstoffer i denne medicin
- Hvis du er gravid eller ammer
- Hvis du har, nogensinde har haft eller mistænkes for at have brystkræft
- Hvis du har haft eller har mistanke om, at du har en ondartet tumor, hvis vækst er følsom over for østrogen, f.eks. En tumor i endometriet (slimhinden i livmoderen);
- Hvis du har eller tidligere har haft blodpropper i arterierne eller venerne i benene, i lungerne eller i andre dele af kroppen (emboli);
- Hvis du har en høj risiko for, at der dannes blodpropper i venen eller arterien (venøs eller arteriel trombose)
- Hvis du har et højt indhold af triglycerider (fedtsyrer) i dit blod
- Hvis du har eller nogensinde har haft levertumorer (godartede eller ondartede);
- Hvis du har angina (svær brystsmerter), eller hvis du har haft et myokardieinfarkt eller slagtilfælde
- Hvis du har haft alvorlig leversygdom, og din leverfunktion stadig er unormal;
- Hvis du har en alvorlig leversygdom.
- Hvis du har vaginal blødning af en ubestemt karakter;
- Hvis du lider af ubehandlet endometriehyperplasi (fortykkelse af livmoderslimhinden)
- Hvis du har porfyri (en arvelig stofskiftesygdom på grund af en "ændring i metabolismen af blodpigmenter);
- Hvis du har lidelser relateret til blodpropper (f.eks. Protein C, protein S eller antitrombinmangel).
Hvis nogen af disse tilstande vises første gang, mens du bruger Progynova, skal du straks stoppe behandlingen og kontakte din læge.
Forholdsregler ved brug Det, du skal vide, før du tager Progynova
Tal med din læge eller apotek, før du tager Progynova.
Din læge vil anbefale, om du skal bruge hormonbehandling (HRT) eller ej. Ved behandling af postmenopausale symptomer startes HRT kun for symptomer, der forringer livskvaliteten. Under alle omstændigheder bør en omhyggelig evaluering af risici og fordele ved behandling udføres mindst en gang om året, idet HRT kun fortsættes, så længe de forventede fordele opvejer risiciene.
Der er begrænsede data om risici forbundet med HRT ved behandling af tidlig overgangsalder. I betragtning af det lave absolutte risiko hos yngre kvinder kan risiko / fordel -forholdet for disse kvinder imidlertid være mere gunstigt end for ældre kvinder. Inden du starter HRT, vil din læge spørge dig om din personlige og familiemedicinske historie. Din læge kan få tjekket dine bryster og / eller bækken (nedre del af maven) og en gynækologisk undersøgelse.
Din læge vil vurdere fordele og risici ved Progynova. For eksempel vil den kontrollere, om du har særlig stor risiko for at udvikle trombose på grund af kombinationen af flere risikofaktorer eller tilstedeværelsen af en meget alvorlig risikofaktor. Hvis der er flere risikofaktorer, kan den samlede risiko være højere end den simple sum af de enkelte risici.Hvis risikoen er for høj, vil din læge ikke ordinere HRT.
Når HRT er startet, skal der stadig foretages periodiske lægeundersøgelser (mindst en gang om året) for at få en nøjagtig vurdering af risici og fordele ved fortsat behandling.
- Gennemgå mammografiscreening og vaginal cytologi med jævne mellemrum.
- Kontroller regelmæssigt for ændringer i dine bryster såsom små fordybninger i huden, ændringer i brystvorten eller en hærdning, der er synlig eller mærkbar.
Hvis du tidligere har haft eller har haft en af følgende tilstande, eller det blev værre under graviditeten eller under tidligere hormonbehandling, kan din læge tjekke dig oftere:
- livmoderfibroider eller endometriose (tilstedeværelse af livmoderslimhinde på unormale steder);
- risikofaktorer for tromboembolisk sygdom (se "Trombose");
- risikofaktorer for østrogenafhængige kræftformer (f.eks. brystkræft hos moderen);
- hypertension (forhøjet blodtryk);
- leversygdom, for eksempel et hepatisk adenom (godartet levertumor);
- diabetes;
- galdeblære sten;
- migræne (smerter lokaliseret til halvdelen af hovedet) eller alvorlig hovedpine
- systemisk lupus erythematosus (autoimmun sygdom);
- historie med endometrial hyperplasi (stigning i volumen af slimvæv på grund af en unormal stigning i antallet af celler i livmoderslimhinden);
- epilepsi (sygdom, der fører til anfald);
- astma;
- otosklerose (arvelig mellemøret sygdom);
- godartede brystpatologier;
- mindreårig (sygdom karakteriseret ved ukoordinerede ufrivillige bevægelser);
- hvis du har arveligt angioødem, kan produkter indeholdende østrogen fremkalde eller forværre symptomerne på angioødem Hvis du bemærker symptomer på angioødem såsom hævelse af ansigt, tunge og / eller svælg og / eller synkebesvær eller nældefeber (kløe og små pletter hud) med vejrtrækningsbesvær, skal du straks fortælle det til din læge.
- hvis du har et adenom (godartet tumor) i den forreste hypofyse lap, skal du overvåges nøje af din læge, som vil ordinere periodiske målinger af prolaktinniveauer.
Fortæl det til din læge, hvis du bemærker en ændring i en af de ovennævnte tilstande, mens du tager Progynova.
Stop behandlingen med Progynova straks, og kontakt din læge, hvis du har:
- gulsot (gulfarvning af huden og det hvide i øjnene) eller forringelse af leverfunktionen
- markant stigning i blodtrykket;
- ny opstart af migræne-type hovedpine;
- graviditet;
- symptomer eller mistanke om en trombotisk hændelse.
Virkninger på det kardiovaskulære system
Hjerte sygdom
HRT anbefales ikke til kvinder, der lider eller for nylig har haft hjertesygdomme. Fortæl det til din læge, hvis du har lidt af hjertesygdomme, som vil overveje at starte HRT. HRT har ingen forebyggende effekt på hjertesygdomme.
Undersøgelser med HRT indeholdende konjugerede østrogener og medroxyprogesteronacetat som gestagen har vist en mulig øget risiko for hjertesygdomme i løbet af det første behandlingsår.
For andre former for HRT er risikoen sandsynligvis den samme, selvom den endnu ikke er bevist.
Fortæl det straks til din læge, hvis du oplever brystsmerter, der kan udstråle til din arm eller hals, og stopper brugen af medicinen, indtil din læge giver dig mulighed for at fortsætte. Sådanne smerter kan være et symptom på alvorlig hjertesygdom.
Iskæmisk slagtilfælde
Nyere forskning tyder på en lille øget risiko for iskæmisk slagtilfælde i forbindelse med brug af HRT. Andre faktorer, der kan øge risikoen for slagtilfælde, omfatter:
- alderdom;
- højt blodtryk;
- røg;
- overdreven alkoholforbrug
- uregelmæssig hjerterytme.
Fortæl din læge, hvis noget af ovenstående gælder for dig, eller hvis du tidligere har haft et slagtilfælde, så han eller hun kan overveje at starte HRT. Fortæl det straks til din læge, hvis du får en usædvanlig hovedpine af migræne, med eller uden forstyrrelse vision ved at stoppe brugen af medicinen, indtil din læge tillader dig at fortsætte Migrænelignende hovedpine kan være et tidligt symptom på slagtilfælde.
Trombose (dannelse af blodpropper)
HRT kan øge risikoen for blodpropper (blodpropper) inde i venerne (også kaldet dyb venetrombose eller DVT), især i løbet af det første behandlingsår. Disse blodpropper er generelt ikke farlige, men hvis de bryder af og rejser til lungerne, kan de forårsage brystsmerter, vejrtrækningsbesvær, sammenbrud og endda død. Denne tilstand kaldes lungeemboli eller PE.
Dyb venetrombose og lungeemboli er eksempler på en tilstand kendt som venøs tromboemboli eller VTE.
Du er i fare for trombedannelse:
- hvis du er i en høj alder
- hvis du er overvægtig
- hvis du tidligere har haft blodpropper
- hvis en af dine forældre har lidt af trombose
- hvis du har blødningsproblemer, der kræver behandling med antikoagulantia (medicin som warfarin)
- hvis du skal være immobiliseret i lang tid på grund af større operationer, traumer eller sygdom;
- hvis du er gravid eller efter fødslen
- hvis du lider af systemisk lupus erythematosus (autoimmun sygdom)
- hvis du har kræft.
Fortæl det til din læge, hvis du har nogen af de ovennævnte tilstande, så de kan overveje at starte HRT.
Fortæl det straks til din læge, hvis du oplever hævelse og smerter i dine nedre lemmer (hævede ben), pludselige brystsmerter eller åndedrætsbesvær, og stop med at bruge medicinen, indtil din læge giver dig tilladelse til at fortsætte. Disse lidelser kan være symptomer på en tromboemboli
Fortæl det til din læge, hvis du skal opereres større.
HRT stoppes 4 til 6 uger før operationen for at reducere risikoen for trombose. Din læge vil rådgive dig om genoptagelse af HRT.
Virkninger på kræftrisiko
Brystkræft (brystkræft)
Kvinder, der har eller har haft brystkræft, bør ikke tage HRT (se 'Brug ikke Progynova'). At tage HRT såvel som sen overgangsalder øger risikoen for brystkræft en smule.
Risikoen for en postmenopausal kvinde, der har taget HRT, der kun er østrogen i 5 år, svarer til risikoen for en kvinde i samme alder, der endnu ikke har været i overgangsalderen, og som ikke har taget HRT.
Risikoen for en kvinde, der tager kombineret østrogen / gestagen HRT, er højere end for kvinder, der tager østrogen alene (men østrogen / gestagen -kombinationen har fordele for endometriet, se "Endometrial hyperplasi og kræft").
For al HRT forekommer den ekstra risiko for brystkræft inden for få år efter behandlingsstart og stiger med brugstid, men vender tilbage til baseline inden for cirka 5 år efter afbrydelse af behandlingen. Risikoen for brystkræft øger også:
- hvis du har en nær slægtning (mor, søster eller bedstemor), der har haft brystkræft
- hvis du er overvægtig.
HRT kan ændre udseendet af mammografibilleder (øge deres tæthed), hvilket i nogle tilfælde gør det vanskeligere at opdage brystkræft.Derfor kan din læge bruge andre screeningsmetoder.
Se din læge så hurtigt som muligt, hvis du oplever brystændringer, såsom små hudnedtryk, ændringer i brystvorten eller synlig eller mærkbar hærdning.
Endometrial hyperplasi og carcinom (kræft i livmoderslimhinden)
Hos kvinder med en intakt livmoder kan øget risiko for endometriecancer ved at tage HRT, der kun er østrogen, i lang tid.
Risikoen for livmoderhalskræft blandt brugere, der kun er østrogen, stiger 2 til 12 gange i forhold til ikke-brugere, afhængigt af behandlingens varighed og dosis af østrogen, og kan forblive forhøjet i mindst 10 år efter afbrydelse af behandlingen.
At tage et gestagen ud over østrogen reducerer den ekstra risiko for kræft i livmoderen væsentligt.
Hvis livmoderen stadig er til stede, vil din læge ordinere et gestagen, der skal kombineres med et østrogen eller kombineret østrogen-gestagen HRT.
Hvis livmoderen er blevet fjernet (med hysterektomi), vil din læge diskutere med dig, om det er hensigtsmæssigt kun at tage østrogen uden at forbinde gestagenet.
Hvis livmoderen er blevet fjernet delvist på grund af endometriose (tilstedeværelse af livmoderslimhinde på unormale steder), kan eventuelle resterende endometrielle rester være i fare. Din læge vil derefter diskutere med dig, om det er hensigtsmæssigt at tage østrogen-gestagen HRT.
Udseendet af gennembrudsblødning eller pletblødning (lille gennembrudsblødning), især under de første behandlingsforløb, bør ikke bekymre dig.
Tal med din læge, hvis der fortsat forekommer gennembrudsblødninger eller pletblødninger efter de første behandlingsmåneder, vises efter et par måneders behandling eller fortsætter efter behandlingen er stoppet: disse symptomer kan indikere en fortykkelse af endometriet.
Livmoderhalskræft
Ovariecancer (kræft i æggestokkene) er en meget sjælden, men alvorlig tilstand.
Diagnosen er vanskelig, fordi klare symptomer ofte ikke er til stede.
Nogle undersøgelser tyder på, at indtagelse af kun østrogen-HRT i mere end 5 år øger risikoen for kræft i æggestokkene og tyder på, at langvarig kombineret HRT kan medføre en lignende eller lidt lavere risiko.
Levertumorer (lever)
Efter brug af hormonelle stoffer som dem, der er indeholdt i Progynova, er der i sjældne tilfælde observeret godartede levertumorer og endnu mere sjældent maligne levertumorer.I isolerede tilfælde fører disse tumorer til intra-abdominal blødning, som kan være livstruende. disse hændelser er yderst usandsynlige, skal du fortælle det til din læge, hvis du oplever usædvanlige mavesmerter, der ikke forsvinder på kort tid.
Andre forhold
- Hvis du har en tendens til at udvikle ansigtspletter (chloasma), bør du minimere din eksponering for solen eller ultraviolette stråler under behandling med Progynova.
- HRT forbedrer ikke den kognitive funktion. En lille øget risiko for sandsynlig demens blev observeret i en undersøgelse af kvinder, der startede kombineret HRT efter 65 -årsalderen.
- Nogle kvinder er særligt tilbøjelige til dannelse af galdesten under østrogenbehandling.
- Unormal livmoderblødning kan forekomme.
Interaktioner Hvilke lægemidler eller fødevarer kan ændre virkningen af Progynova
Fortæl det til din læge, hvis du tager anden medicin eller har brugt det for nylig.
Fortæl det især til din læge, hvis du tager:
- antikonvulsive lægemidler (f.eks. phenobarbital, phenytoin, carbamazepin, oxcarbazepin, topiramat, felbamat);
- anti-infektionsmidler (f.eks. rifampicin, rifabutin, nevirapin, efavirenz, penicilliner og tetracycliner);
- ritonavir, nelfinavir (medicin mod AIDS);
- griseofulvin (medicin mod svampeinfektioner);
- præparater indeholdende perikon (Hypericum perforatum), der hovedsageligt anvendes til behandling af depressive tilstande.
Disse lægemidler kan reducere Progynovas effektivitet.
Hvis du har diabetes, kan din læge ændre dit behandlingsregime.
Brugen af HRT kan påvirke resultaterne af nogle laboratorietests.
Progynova med alkohol
Overdreven indtagelse af alkohol, mens du bruger denne medicin, kan påvirke behandlingen.
Advarsler Det er vigtigt at vide, at:
Graviditet og amning
Hvis du er gravid eller ammer, tror at du er gravid eller planlægger at blive gravid, skal du spørge din læge til råds, før du tager denne medicin.
Graviditet
Progynova er kontraindiceret under graviditet. Hvis du er eller har mistanke om, at du er gravid, må du ikke tage denne medicin. Hvis du bliver gravid under behandlingen, skal du straks stoppe med at tage denne medicin.
Fodringstid
Progynova er kontraindiceret under amning.
Kørsel og brug af maskiner
Der er ikke udført undersøgelser af virkningen af denne medicin på evnen til at føre motorkøretøj eller betjene maskiner.
Progynova indeholder lactose og saccharose
Hvis din læge har fortalt dig, at du ikke tåler nogle sukkerarter, skal du kontakte din læge, inden du tager dette lægemiddel.
Dosis, metode og administrationstidspunkt Sådan bruges Progynova: Dosering
Tag altid denne medicin nøjagtigt efter lægens anvisning. Hvis du er i tvivl, skal du kontakte din læge.
Hver pakke dækker 20 dages behandling. Tag en Progynova tablet om dagen.
Hvis du stadig har menstruation, skal du begynde at tage Progynova inden den 5. dag i din menstruation.
I alle andre tilfælde kan din læge råde dig til at starte behandlingen med det samme.
Hvis du stadig har din livmoder (hvis du ikke har haft en hysterektomi), vil din læge ordinere et andet hormon (gestagen) og fortælle dig, hvordan du skal tage det. Din læge vil også rådgive dig om, hvorvidt du skal tage tabletterne kontinuerligt (uden afbrydelse) eller med en pause.
Det er ligegyldigt, hvilket tidspunkt på dagen du tager din tablet, men når du har indstillet et bestemt tidspunkt, bør du prøve at tage dine tabletter på samme tid hele tiden. Tabletten kan sluges med en lille mængde væske.
Følg brugsanvisningen omhyggeligt, ellers får du ikke fuldt ud fordel af behandling med Progynova.
Anvendelse til børn og unge
Progynova er ikke indiceret til brug hos børn og unge
Anvendelse til ældre
Der er ingen data, der angiver behovet for dosisjustering hos ældre patienter. Fortæl det til din læge, hvis du er over 65 år (se "Advarsler og forsigtighedsregler").
Anvendelse til patienter med nedsat leverfunktion (lever)
Der er ikke udført formelle undersøgelser hos patienter med nedsat leverfunktion. Progynova er kontraindiceret hos kvinder med alvorlig leversygdom (se "Tag ikke Progynova").
Anvendes til patienter med nedsat nyrefunktion (nyre)
Der er ikke udført formelle undersøgelser hos patienter med nedsat nyrefunktion.
Overdosering Hvad skal man gøre, hvis man har taget for meget Progynova
Hvis du har taget for mange Progynova
Der er ingen rapporter om bivirkninger ved overdosering, som derfor generelt ikke kræver behandling. Der er ingen specifikke modgift, og behandlingen skal helbrede symptomerne. Baseret på erfaringerne med andre hormonelle præparater er det blevet observeret, at overdosering kan forårsage kvalme, opkastning og vaginal blødning.
Hvis du har taget for meget Progynova, skal du straks kontakte din læge eller apotek.
Hvis du har glemt at tage Progynova
Hvis du har glemt at tage en tablet, skal du tage den så hurtigt som muligt. Tag den næste tablet på det sædvanlige tidspunkt. Tag ikke en dobbeltdosis som erstatning for en glemt tablet. Hvis det har været mere end 24 timer, må du ikke tage yderligere tabletter. Manglende indtagelse af en eller flere tabletter kan øge sandsynligheden for gennembrudsblødning og pletblødning.
Hvis du holder op med at bruge Progynova
Hvis du holder op med at tage Progynova, kan menopausale symptomer på grund af østrogenmangel vende tilbage.
Bivirkninger Hvad er bivirkningerne af Progynova
Ligesom al anden medicin kan denne medicin forårsage bivirkninger, men ikke alle får bivirkninger. Disse effekter forsvinder generelt efter de første måneder af behandlingen og kan opdeles som følger:
Almindelige bivirkninger (kan forekomme hos op til 1 ud af 100 kvinder):
- vægtforøgelse / tab,
- hovedpine (hovedpine),
- mavesmerter (ondt i maven),
- kvalme,
- udslæt,
- kløe,
- livmoder / vaginal blødning, herunder pletblødning (lille intermenstruel udflåd).
Ikke almindelige bivirkninger (kan forekomme hos op til 1 ud af 1.000 kvinder):
- overfølsomhedsreaktion (allergi),
- deprimeret humør,
- svimmelhed,
- synsforstyrrelser,
- hjertebanken,
- dyspepsi (vanskelig fordøjelse),
- erythema nodosum (sygdom karakteriseret ved røde knuder under huden, placeret i ben og fødder, mere sjældent i underarmene), nældefeber (hududslæt ligner irritation fra brændenælde, ledsaget af brændende og kløe),
- brystsmerter og ømhed i brystet,
- ødem (hævelse).
Sjældne bivirkninger (kan forekomme hos op til 1 ud af 10.000 kvinder):
- angst,
- stigning / fald i libido (seksuel lyst),
- migræne (smerter lokaliseret til halvdelen af hovedet),
- kontaktlinser intolerance,
- flatulens (tilstedeværelse af gas i tarmen),
- Han trak sig tilbage,
- hirsutisme (øget hårvækst),
- acne,
- muskelkramper,
- dysmenoré (smertefuld menstruation),
- vaginal udflåd,
- symptomer, der efterligner PMS,
- brystforstørrelse,
- træthed.
Hos kvinder med arveligt angioødem kan eksogene østrogener fremkalde eller forværre symptomerne på angioødem (se "Advarsler og forsigtighedsregler").
Der er observeret en øget risiko for følgende tilstande hos kvinder, der bruger HRT sammenlignet med ikke-brugere:
- brystkræft
- kræft i livmoderslimhinden (endometrium)
- livmoderhalskræft
- blodpropper i en vene i benene eller lungerne (venøs tromboemboli)
- hjerte sygdom
- iskæmisk slagtilfælde For mere information om disse bivirkninger, se afsnittet "Advarsler og forsigtighedsregler".
Andre bivirkninger, der er blevet rapporteret ved brug af østrogen-progestiner:
- myokardieinfarkt;
- sygdomme i galdeblæren;
- virkninger på huden: chloasma (hudlæsion bestående af brune pletter af uregelmæssig form og af varierende størrelse, der normalt er placeret på ansigt, hals, bryst og hænderne), erythema multiforme (betændelse i huden, der viser sig som rødlige pletter), erythema nodosum (røde og hårde knuder i huden), vaskulær purpura (lokalisere blødninger i huden og slimhinder);
- sandsynlig demens over 65 år.
Indberetning af bivirkninger
Tal med din læge eller apotek, hvis du får bivirkninger, herunder mulige bivirkninger, som ikke er nævnt i denne indlægsseddel. Du kan også indberette bivirkninger direkte via det nationale rapporteringssystem på https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse. Ved at rapportere bivirkninger kan du hjælpe med at give mere information om sikkerhed. Af dette lægemiddel.
Udløb og opbevaring
Opbevar denne medicin utilgængeligt for børn
Brug ikke dette lægemiddel efter den udløbsdato, der står på pakningen efter EXP. Udløbsdatoen refererer til den sidste dag i den pågældende måned.
Dette lægemiddel kræver ingen særlige opbevaringsbetingelser.
Smid ikke medicin via spildevand eller husholdningsaffald. Spørg din apotek om, hvordan du skal smide medicin, du ikke længere bruger. Dette vil hjælpe med at beskytte miljøet.
Hvad Progynova indeholder
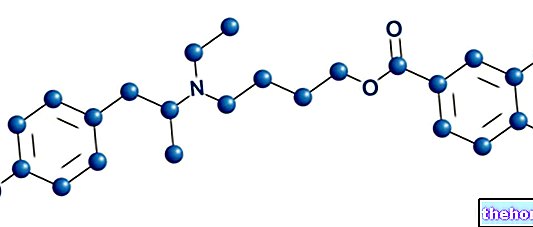
- Det aktive stof er østradiolvalerat Hver tablet indeholder 2,0 mg østradiolvalerat
- Øvrige indholdsstoffer er: lactosemonohydrat, majsstivelse, povidon 25, talkum, magnesiumstearat, saccharose, povidon 90, macrogol 6.000, calciumcarbonat, voks E, glycerol 85%, titandioxid, indigokarmin.
Beskrivelse af hvordan Progynova ser ud og pakningens indhold
Progynova fås i form af overtrukne tabletter, i pakninger med 20 tabletter
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
01.0 LÆGEMIDLETS NAVN
PROGYNOVA 2 MG OVERLAGTE TABLETTER
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING
Hver overtrukket tablet indeholder 2 mg østradiolvalerat.
Den fulde liste over hjælpestoffer findes i afsnit 6.1.
03.0 LÆGEMIDDELFORM
Coatet tablet.
04.0 KLINISKE OPLYSNINGER
04.1 Terapeutiske indikationer
Hormonerstatningsterapi (HRT) for symptomer som følge af østrogenmangel hos postmenopausale kvinder.
04.2 Dosering og indgivelsesmåde
Indgivelsesmåde
Oral brug.
Progynova er en medicin, der kun er østrogen.
Til behandling af postmenopausale symptomer bør den laveste effektive dosis anvendes; HRT bør kun fortsættes, så længe fordelen ved at lindre alvorlige symptomer opvejer risikoen.
• Sådan startes Progynova
Hysterektomiserede patienter kan starte behandlingen når som helst.
Hos patienter med en intakt livmoder og en tilstede menstruationscyklus påbegyndes en kombineret behandling med Progynova og et gestagen (se under "Kombinationsregime") inden den 5. menstruationsdag.
Patienter med amenoré, sporadiske eller postmenopausale menstruationscyklusser kan starte et kombinationsprogram (se under "Kombinationsregime") når som helst efter eksklusiv graviditet.
Skift fra andre HRT'er (cyklisk, kontinuerlig sekventiel eller kontinuerlig kombineret)
Kvinder, der bruger andre HRT'er, skal fuldføre deres nuværende behandlingsforløb, inden de starter Progynova -behandlingen.
• Dosering
En tablet om dagen.
• Administration
Behandling med østrogen alene
Hver pakke dækker 20 dages behandling. Efter hver 20-dages cyklus kan der være en pause i at tage tabletterne, normalt en uge eller mindre (cyklisk HRT), eller tabletterne kan tages kontinuerligt hver dag (kontinuerlig HRT). Når en pakning er færdig, skal en anden startede.
Kombinationsregime (østrogen + progestin)
Hos kvinder med en intakt livmoder anbefales samtidig brug af et passende progestogen normalt i 12-14 dage i løbet af hver 4-ugers cyklus (sekventiel kontinuerlig HRT eller cyklisk HRT) eller hver dag med hver østrogentablet uden afbrydelse (kontinuerlig HRT) kombineret. ).
Lægen bør rådgive om, hvordan behandlingen skal startes, for patienter, der starter behandlingen for første gang eller for patienter, der ændrer deres type HRT (cyklisk, sekventiel eller kontinuerlig kombineret).
Lægen skal gøre alt for at lette og sikre tilstrækkelig overholdelse af patienten til det foreskrevne kombinationsregime.
Tabletterne skal tages hele med lidt væske og helst altid på samme tid på dagen.
Medmindre der er en tidligere diagnose af endometriose, anbefales tilsætning af et gestagen ikke til kvinder uden livmoder.
• Glemte tabletter
Hvis en tablet er glemt, skal den tages hurtigst muligt. Hvis der er gået mere end 24 timer, bør der ikke tages yderligere tabletter.
Manglende en eller flere doser kan øge sandsynligheden for gennembrudsblødning og pletblødning.
Yderligere oplysninger til bestemte kategorier af patienter
Børn og unge
Progynova er ikke indiceret til brug hos børn og unge
Ældre patienter
Der er ingen data, der angiver behovet for dosisjustering hos ældre patienter. For kvinder over 65 år, se pkt. 4.4.
Patienter med nedsat leverfunktion
Der er ikke udført formelle undersøgelser hos patienter med nedsat leverfunktion. Progynova er kontraindiceret hos kvinder med alvorlig leversygdom (se pkt. 4.3).
Patienter med nedsat nyrefunktion
Der er ikke udført formelle undersøgelser hos patienter med nedsat nyrefunktion (se pkt. 4.4).
04.3 Kontraindikationer
HRT bør ikke påbegyndes i nogen af nedenstående situationer. Hvis nogen af disse tilstande opstår under HRT -brug, skal behandlingen straks stoppes.
• Overfølsomhed over for det aktive stof eller over for et eller flere af hjælpestofferne
• Graviditet og amning (se afsnit 4.6)
• Tidligere, mistænkt eller kendt brystkræft
• Udiagnosticeret kønsblødning
• Kendte eller mistænkte maligne tumorer eller østrogenafhængige precancerøse tilstande (f.eks. Endometriecancer)
• Tidligere eller nuværende levertumorer (godartede eller ondartede)
• Alvorlig hypertriglyceridæmi
• Ubehandlet endometrial hyperplasi
• Nuværende eller tidligere venøs tromboemboli (f.eks. Dyb venetrombose, lungeemboli)
• Kendte trombofile lidelser (f.eks. Protein C, Protein S eller antitrombinmangel, se pkt. 4.4)
• Høj risiko for venøs eller arteriel trombose
• Aktiv eller nylig arteriel tromboembolisk sygdom (f.eks. Angina pectoris, myokardieinfarkt, slagtilfælde)
• Alvorlig leversygdom
• Akut eller tidligere leversygdom, indtil leverfunktionsværdierne er vendt tilbage til det normale
• Porfyri
04.4 Særlige advarsler og passende forholdsregler ved brug
Ved behandling af postmenopausale symptomer bør HRT kun startes for symptomer, der forringer livskvaliteten. Under alle omstændigheder bør en omhyggelig evaluering af risici og fordele ved behandling udføres mindst en gang om året, idet HRT kun fortsættes, så længe de forventede fordele opvejer risiciene.
Der er begrænsede data om risici forbundet med HRT ved behandling af tidlig overgangsalder. I betragtning af det lave absolutte risiko hos yngre kvinder kan risiko / fordel -forholdet for disse kvinder imidlertid være mere gunstigt end for ældre kvinder.
Lægeundersøgelse og efterfølgende kontrol
Inden påbegyndelse eller genstart af HRT bør lægen foretage en komplet familie- og personlig sygehistorie. Der bør også udføres en generel og gynækologisk undersøgelse (herunder bækken- og brystundersøgelse) guidet af sygehistorie og kontraindikationer samt advarsler om brug.
Under behandlingen anbefales periodiske kliniske kontroller af en art og hyppighed, der passer til det enkelte tilfælde. Kvinder bør undervises i brystændringer, de skal rapportere til deres læge eller sygeplejerske (se "Brystkræft" nedenfor). Kliniske undersøgelser, herunder brug af passende diagnostiske billeddannelsesværktøjer, såsom mammografi, bør udføres i overensstemmelse med i øjeblikket accepterede kliniske protokoller og de kliniske behov i det enkelte tilfælde.
Betingelser, der kræver særlig kontrol
Hvis en af følgende betingelser er til stede, eller tidligere har været til stede, og / eller er blevet forværret af graviditet eller tidligere hormonbehandling, skal patienten følges nøje. Bemærk, at disse tilstande kan gentage sig eller forværres under behandling med Progynova:
• Leiomyom (uterine fibroids) eller endometriose
• Risikofaktorer for tromboembolisk sygdom (se nedenfor)
• Risikofaktorer for østrogenafhængige kræftformer (f.eks. Første grad arvelighed for brystkræft)
• Forhøjet blodtryk
• Leversygdomme (f.eks. Leveradenom)
• Diabetes mellitus med eller uden vaskulær involvering
• Cholelithiasis
• Migræne eller hovedpine (alvorlig)
• Systemisk lupus erythematosus
• Historik om endometrial hyperplasi (se nedenfor)
• Epilepsi
• Bronchial astma
• Otosklerose
• Godartet mastopati
• Korea minor
Indikationer for en "øjeblikkelig suspension af behandlingen
Behandlingen skal straks afbrydes, hvis der fremhæves en kontraindikation og i følgende tilfælde:
• Gulsot eller forringelse af leverfunktionen eller gentagelse af kolestatisk kløe eller gulsot, der først opstod under graviditet eller tidligere brug af kønssteroider.
• Betydelig stigning i blodtrykket.
• Ny debut af migrænelignende hovedpine, især hyppig eller intens hovedpine eller andre mulige prodromale symptomer på cerebrovaskulær okklusion
• Graviditet.
• Symptomer eller mistanke om en trombotisk hændelse.
I tilfælde af at de betingelser eller risikofaktorer, der er anført nedenfor, præsenterer eller forværres, bør det individuelle fordel-risiko-forhold revurderes under hensyntagen til muligheden for at afbryde behandlingen.
Muligheden for en synergistisk stigning i risikoen for trombose hos kvinder, der har en kombination af risikofaktorer eller som har en enkelt risikofaktor med særlig sværhedsgrad, bør overvejes. Denne øgede risiko kan være større end den simple sum af procenterne risiko, der kan tilskrives individuelle faktorer HRT bør ikke ordineres, hvis fordelen / risiko -vurderingen er negativ.
Tumorer
Endometrial hyperplasi og carcinom
Hos kvinder med en intakt livmoder øges risikoen for endometriehyperplasi og karcinom efter administration af østrogen alene i lange perioder. Risikoen for livmoderhalskræft blandt brugere, der kun er østrogen, stiger 2 til 12 gange i forhold til ikke-brugere, afhængigt af behandlingens varighed og dosis af østrogen (se pkt. 4.8). Efter behandlingens ophør kan risikoen forblive forhøjet i mindst 10 år.
Hos ikke-hysterektomiserede kvinder forhindrer cyklisk tilføjelse af et gestagen i mindst 12 dage om måneden / 28 dages cyklus eller kombineret østrogen-gestagen-behandling den øgede risiko forbundet med HRT, der kun er østrogen.
For orale doser østradiol større end 2 mg, konjugerede hesteøstrogener (EØF) større end 0,625 mg og depotplastre, der frigiver østrogendoser større end 50 mcg / dag, er endometrie -sikkerheden ved tilsætning af et gestagen ikke blevet påvist.
Gennembrudsblødning og pletblødning kan forekomme i løbet af de første måneder af behandlingen. Hvis disse episoder opstår efter et stykke tid fra behandlingsstart eller fortsætter efter behandlingens ophør, skal årsagerne til disse fænomener undersøges, herunder ved endometriebiopsi for at udelukke en ondartet tumor i endometriet.
Ubalanceret østrogenstimulering kan føre til præmalign eller malign transformation af resterende foci af endometriose. Tilsætning af gestagener til HRT, der kun er østrogen, anbefales derfor til kvinder, der har gennemgået hysterektomi for endometriose, hvis de har kendt resterende endometriose.
Brystkræft
Samlet bevis tyder på en øget risiko for brystkræft hos kvinder, der tager østrogen-gestagen og muligvis kun østrogen-HRT, hvilket afhænger af, hvor lang tid de tager HRT.
Østrogen-gestagen kombinationsterapi
Women's Health Initiative (WHI) randomiseret placebokontrolleret forsøg og epidemiologiske undersøgelser er enige om at påvise en øget risiko for brystkræft hos kvinder, der tager østrogen-gestagen HRT, hvilket sker efter cirka 3 års brug (se pkt. 4.8).
Østrogenbehandling
WHI-undersøgelsen fandt ikke en øget risiko for brystkræft hos hysterektomiserede kvinder, der tog kun østrogen-HRT. De fleste observationsstudier har rapporteret en beskeden øget risiko for at få diagnosticeret brystkræft, som er væsentligt lavere end hos brugere af østrogen-gestagenkombinationer (se pkt. 4.8).
Den øgede risiko opstår efter et par års behandling, men vender tilbage til baseline inden for få (højst fem) år efter afbrydelse af behandlingen.
Estimater af den samlede relative risiko for brystkræftdiagnoser beregnet på tværs af mere end 50 epidemiologiske undersøgelser ser ud til at være mellem 1 og 2. De fleste risici stiger med behandlingens varighed og kan være lavere eller ligegyldige med produkter baseret på kun østrogen.
I de to randomiserede forsøg med CEE, alene eller i kontinuerlig kombination med MPA, blev en risiko på 0,77 (95% CI: 0,59-1,01) eller 1,24 (95% CI: 1,01) estimeret -1,54) efter 6 års HRT. Det vides ikke, om den øgede risiko også gælder for andre produkter, der bruges til HRT.
Mange undersøgelser har rapporteret, at kræft, der er diagnosticeret hos nuværende eller nyere HRT-brugere, har en tendens til at være bedre differentieret end dem, der findes hos ikke-brugere. Data vedrørende spredning uden for brystet er ikke afgørende.
Hormonerstatningsterapi, især kombinationer af østrogen-gestagen, øger tætheden af mammografibilleder, hvilket kan gøre radiologisk påvisning af brystkræft vanskeligere.
Livmoderhalskræft
Ovariecancer er meget sjældnere end brystkræft. Langsigtet (mindst 5-10 år) HRT med østrogen alene har været forbundet med en let øget risiko for kræft i æggestokkene (se pkt. 4.8). Nogle undersøgelser, herunder WHI-undersøgelsen, tyder på, at langtids-HRT med kombinationsprodukter kan medføre en lignende eller lidt lavere risiko (se pkt. 4.8).
Levertumorer
Godartede levertumorer og endnu mere sjældent maligne levertumorer er i sjældne tilfælde blevet observeret efter brug af hormonelle stoffer som dem, der findes i Progynova.I isolerede tilfælde forårsager disse tumorer livstruende intra-abdominal blødning.
Venøs tromboemboli
HRT er forbundet med en 1,3 til 3 gange risiko for at udvikle venøs tromboemboli (VTE), dvs. dyb venetrombose eller lungeemboli. Disse hændelser forekommer mere sandsynligt i det første HRT -år end i de efterfølgende år (se pkt. 4.8).
Patienter med en historie med venøs tromboemboli eller kendte trombofile tilstande har en øget risiko for VTE, og HRT kan øge denne risiko. HRT er derfor kontraindiceret hos sådanne patienter.
I mangel af en "personlig historie med VTE kan kvinder med en førstegrads slægtning med en historie med trombose i en ung alder tilbydes at gennemgå screening, efter at de er blevet informeret om dens begrænsninger (screening giver mulighed for kun at identificere en del af defekter Hvis der identificeres en trombofil defekt, der adskiller sig med trombose i et familiemedlem, eller hvis defekten er 'alvorlig' (f.eks. antithrombin, protein S, protein C -mangel eller en kombination af defekter) er HRT kontraindiceret.
Kvinder, der allerede behandles med antikoagulantia, kræver en omhyggelig vurdering af fordel-risiko-forholdet mellem HRT.
Generelt anerkendte risikofaktorer for VTE omfatter brug af østrogen, større kirurgi, langvarig immobilisering, en personlig eller familiehistorie (en "historie med VTE i en første grads slægtning i en relativt tidlig alder kan indikere en genetisk disposition)," fedme alvorlig ( BMI> 30 kg / m2), graviditet, / postpartum periode, systemisk lupus erythematosus (SLE) og kræft. Risikoen for VTE stiger også med alderen Der er ingen enighed om åreknudernes mulige rolle i venøs tromboemboli.
Som med alle opererede patienter skal der lægges stor vægt på profylaktiske foranstaltninger for at forhindre episoder af postoperativ venøs tromboemboli. Når der forventes langvarig immobilisering efter elektiv kirurgi, anbefales midlertidig seponering af HRT 4 til 6 uger før operationen. Behandlingen bør først genoptages efter fuldstændig mobilisering af kvinden.
Risikoen for venøs tromboemboli kan øges midlertidigt i tilfælde af langvarig immobilisering, større valgfri eller posttraumatisk kirurgi eller alvorlige traumer. Afhængig af arrangementets art og immobiliseringens varighed bør en midlertidig suspension af HRT overvejes.
Ved ordination af HRT til en kvinde med en risikofaktor for VTE, skal fordel / risiko -forholdet omhyggeligt afvejes med patienten.
Hvis VTE udvikler sig efter behandlingsstart, skal lægemidlet seponeres. Patienter bør rådes til straks at kontakte deres læge i tilfælde af symptomer, der potentielt kan skyldes venøs tromboemboli (f.eks. Hævede og smertefulde underekstremiteter, pludselige brystsmerter, dyspnø).
Koronararteriesygdom
Randomiserede kontrollerede forsøg viser ingen beskyttelse mod myokardieinfarkt hos kvinder med eller uden kranspulsår, der har modtaget østrogen-gestagen eller kun østrogen-HRT.
Østrogen-gestagen kombinationsterapi
Den relative risiko for koronararteriesygdom ved brug af østrogen-progestogen HRT er en anelse øget. Da den absolutte risiko ved baseline stort set er aldersafhængig, er antallet af yderligere tilfælde af koronararteriesygdom på grund af østrogen-gestagen-brug meget stort. Lille i raske kvinder for nylig i overgangsalderen, men stiger senere i livet.
Østrogenbehandling
Randomiserede kontrollerede forsøg har ikke vist en øget risiko for kranspulsår hos hysterektomiserede kvinder, der kun anvender østrogen.
Iskæmisk slagtilfælde
Østrogen-gestagen eller kun østrogen-behandlinger er forbundet med en 1,5 gange øget risiko for iskæmisk slagtilfælde. Den relative risiko ændres ikke med alderen eller tiden siden overgangsalderen, men da den absolutte risiko ved baseline stort set er aldersafhængig, øges den samlede risiko for slagtilfælde hos kvinder, der bruger HRT med alderen. Stigende alder (se pkt. 4.8).
Kolecystopati
Østrogener øger galgenes litogenicitet. Nogle kvinder er disponeret for cholecystopati under østrogenbehandling.
Andre forhold
• Da indtagelse af østrogen kan føre til væskeretention, bør patienter med nedsat nyre- eller hjertefunktion overvåges Patienter med nyreinsufficiens i slutstadiet bør overvåges nøje, da forhøjet blodtryk kan forventes. Blodkoncentration af den aktive ingrediens i Progynova .
• En sammenhæng mellem anvendelse af HRT og begyndelsen af hypertension er ikke blevet bekræftet. Beskedne stigninger i blodtrykket er blevet rapporteret hos kvinder, der tager HRT, men klinisk signifikante stigninger er sjældne. Hvis der imidlertid udvikles klinisk signifikant hypertension i individuelle tilfælde under HRT -brug, bør behandlingen overvejes.
• Ikke-alvorlige forstyrrelser i leverfunktionen, herunder hyperbilirubinemier som Dubin-Johnsons syndrom eller Rotors syndrom, kræver tæt overvågning og periodisk overvågning af leverfunktionen. I tilfælde af forværring af leverfunktionsindekser bør hormonbehandling erstattes.
• Kvinder med eksisterende hypertriglyceridæmi bør følges nøje under østrogenbehandling eller HRT, da der i denne tilstand er rapporteret om sjældne tilfælde af større stigninger i triglycerider i plasma og efterfølgende pancreatitis efter østrogenbehandling.
• Østrogen øger niveauerne af TBG, globulinet, der binder skjoldbruskkirtelhormoner, hvilket resulterer i en stigning i totale cirkulerende skjoldbruskkirtelhormoner målt som PBI (proteinbundet jod), T4 (kolonnemetode eller RIA) eller T3 (RIA -metode). Harpiksoptagelse af T3 reduceres for at afspejle stigningen i TBG. Fraktioner af T4 og T3 er uændrede. Andre bindingsproteiner, såsom corticoglobulin (CBG) og kønshormonbindende globulin (SHBG), kan øges og føre til en stigning i cirkulerende niveauer af henholdsvis kortikosteroider og kønssteroider. Frie eller biologisk aktive hormonfraktioner er uændrede. Andre plasmaproteiner kan også øges (angiotensinogen / reninsubstrat, alfa-1-antitrypsin, ceruloplasmin).
• HRT forbedrer ikke den kognitive funktion. Der er tegn på en øget risiko for sandsynlig demens hos kvinder, der begynder at bruge kombinationsbehandling eller kun østrogen efter 65 år. Det vides ikke, om disse fund også gælder for yngre postmenopausale kvinder eller andre hormonerstatningsprodukter.
• Selvom HRT kan have en indvirkning på perifer insulinresistens og glukosetolerance, er det ikke nødvendigt at ændre behandlingsregimet for diabetikere, der bruger HRT, men kvinder med diabetes bør overvåges nøje, mens de tager det. Af TOS.
• Under HRT kan nogle patienter udvikle uønskede manifestationer af østrogenstimulering, såsom unormal livmoderblødning. Hyppig eller vedvarende unormal livmoderblødning under behandlingen er en indikation for en evaluering af endometriet. Hvis menstruationsuregelmæssigheder til trods for behandlingen vedvarer, skal tilstedeværelsen af organiske patologier udelukkes ved at anvende passende diagnostiske teknikker.
• Livmoderfibroider (myomer) kan øges i størrelse under påvirkning af østrogen, og i dette tilfælde skal behandlingen stoppes.
• Hvis der observeres en reaktivering af endometriose under behandlingen, anbefales det at afbryde behandlingen.
• Hvis patienten har prolactinom, er det nødvendigt med tæt lægeligt tilsyn (herunder periodisk måling af prolactinniveauer).
• Chloasma kan lejlighedsvis forekomme, især hos kvinder, der tidligere har haft chloasma gravidarum. Kvinder med tendens til chloasma bør undgå udsættelse for sol eller ultraviolet stråling, mens de tager HRT.
• Hos kvinder med arveligt angioødem kan eksogene østrogener fremkalde eller forværre symptomerne på angioødem.
Information om nogle af ingredienserne i Progynova
Lægemidlet indeholder lactose, derfor bør patienter med sjældne arvelige problemer som galactoseintolerance, lactasemangel eller glucose-galactosemalabsorption ikke tage denne medicin.
Lægemidlet indeholder saccharose, derfor bør patienter med sjældne arvelige problemer med fructoseintolerance og sucrase -isomaltaseinsufficiens ikke tage denne medicin.
04.5 Interaktioner med andre lægemidler og andre former for interaktion
Østrogenmetabolisme kan forstærkes ved samtidig brug af stoffer, der vides at inducere lægemiddelmetaboliserende enzymer, især cytochrom P450, såsom antikonvulsiva (f.eks. Phenobarbital, phenytoin, carbamazepin) og anti-infektiøse midler (rifampicin, rifabutin, nevirapin, efavirenz).
Oxcarbazepin, topiramat, felbamat og griseofulvin er også potentielle inducere af leverenzymer. Maksimal enzyminduktion observeres generelt ikke i 2-3 uger, men kan vare i mindst 4 uger efter afbrydelse af behandlingen.
I sjældne tilfælde er der observeret reducerede østradiolniveauer ved samtidig brug af nogle antibiotika (f.eks. Penicilliner og tetracykliner).
Ritonavir og nelfinavir, skønt de er kendt som stærke hæmmere, udviser derimod inducerende egenskaber, når de bruges samtidigt med steroidhormoner.
Urtepræparater såsom Hypericum perforatum kan fremkalde østrogenmetabolisme.
Øget østrogenmetabolisme kan resultere i reducerede kliniske effekter og ændringer i livmoderblødningsprofilen.
Stoffer, der gennemgår betydelig konjugering (f.eks. Paracetamol) kan øge biotilgængeligheden af østradiol ved konkurrencedygtig hæmning af konjugeringssystemet under absorption.
I enkelte tilfælde kan behovet for orale antidiabetika eller insulin ændre sig som følge af HRT's effekt på glukosetolerance.
• Interaktion med alkohol
Akut alkoholindtagelse under HRT -brug kan føre til øgede cirkulerende niveauer af østradiol.
• Interaktion med laboratorietests
Anvendelsen af kønssteroider kan påvirke biokemiske parametre i forbindelse med for eksempel lever, skjoldbruskkirtel, binyre- og nyrefunktion, plasmaniveauer af proteiner (transportører) såsom globulin, der binder kortikosteroider og lipid / lipoproteinfraktioner, parametre for metabolisme glukose og parametrene af koagulation og fibrinolyse.
04.6 Graviditet og amning
Graviditet
Progynova er kontraindiceret under graviditet (se pkt. 4.3). Hvis der opstår graviditet under behandling med Progynova, skal behandlingen straks stoppes.
Resultaterne af de fleste tilgængelige epidemiologiske undersøgelser indikerer, at fostrets utilsigtede eksponering for østrogen ikke forårsager teratogene eller foetotoksiske virkninger.
Fodringstid
Progynova er kontraindiceret under amning. Små mængder kønshormoner kan udskilles i modermælk.
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner
Der er ikke udført undersøgelser af virkningerne på evnen til at føre motorkøretøj eller betjene maskiner.
04.8 Bivirkninger
Alvorlige bivirkninger forbundet med hormonbehandling er også rapporteret i afsnit 4.4 (Særlige advarsler og forsigtighedsregler ved brug).
Tabellen nedenfor viser de bivirkninger, der er rapporteret hos kvinder, der anvender HRT, klassificeret efter MedDRA -systemorgan (MedDRA SOC'er).
Det mest passende MedDRA -udtryk blev brugt til at beskrive en specifik bivirkning, dens synonymer og relaterede tilstande.
Hos kvinder med arveligt angioødem kan eksogene østrogener fremkalde eller forværre symptomer på angioødem (se pkt. 4.4).
Brystkræftrisiko
• Der rapporteres om en øget risiko for at få diagnosticeret brystkræft hos kvinder, der tager østrogen-gestagen-behandling i mere end 5 år, hvilket kan fordobles.
• Den øgede risiko for brugere af kun østrogenbehandlinger er signifikant lavere end den, der observeres hos brugere af østrogen-gestagenkombinationer.
• Risikoeniveauet afhænger af brugstid (se pkt. 4.4).
• Resultater fra den placebokontrollerede undersøgelse (WHI-undersøgelse) og den større epidemiologiske undersøgelse (MWS) er vist nedenfor.
Million Women Study - yderligere risiko værdsat brystkræft efter 5 års brug
US WHI -undersøgelser - Yderligere risiko for brystkræft efter 5 års brug
‡ Når analysen var begrænset til kvinder, der ikke havde brugt HRT før undersøgelsen, var der ingen øget risiko i løbet af de første 5 behandlingsår: efter 5 år var risikoen højere end hos ikke-brugere.
** WHI -undersøgelse hos kvinder uden livmoder, som ikke viste en øget risiko for brystkræft.
Risiko for endometriecancer
Postmenopausale kvinder med livmoderen
Risikoen for livmoderhalskræft er cirka 5 ud af 1000 kvinder med en livmoder, der ikke bruger HRT.
Hos kvinder med en livmoder anbefales brug af HRT, der kun er østrogen, da det øger risikoen for livmoderhalskræft (se pkt. 4.4).
Afhængig af brugstid og dosis af østrogen varierer den øgede risiko for endometriecancer i epidemiologiske undersøgelser mellem 5 og 55 yderligere tilfælde pr. 1000 kvinder mellem 50 og 65 år.
Tilføjelse af et gestagen til kun østrogenbehandling i mindst 12 dage pr. Cyklus kan forhindre denne øgede risiko.I Million Women Study øgede brugen af østrogen-gestagen HRT (sekventiel eller kombineret) ikke risikoen for endometriecancer (RR 1.0 (0,8-1,2)).
Livmoderhalskræft
Langsigtet brug af østrogen-kun eller østrogen-gestagen-HRT var forbundet med en lille øget risiko for kræft i æggestokkene. I Million Women-undersøgelsen resulterede 5 års HRT i 1 ekstra tilfælde pr. 2500 brugere.
Risiko for venøs tromboemboli
HRT er forbundet med en 1,3 til 3 gange øget relativ risiko for at udvikle venøs tromboemboli (VTE), dvs. dyb venetrombose eller lungeemboli. Disse hændelser forekommer mere sandsynligt i løbet af det første brugsår (se pkt. 4.4). Resultaterne af WHI -undersøgelserne er vist nedenfor:
WHI -undersøgelser - Yderligere risiko for VTE efter 5 års brug
§ WHI -undersøgelse hos kvinder uden livmoder
Risiko for koronar hjertesygdom
• Risikoen for koronararteriesygdom øges en smule hos brugere af østrogen-gestagen HRT over 60 år (se pkt. 4.4).
Risiko for iskæmisk slagtilfælde
• Anvendelse af behandlinger med kun østrogen eller østrogen-gestagen er forbundet med en øget relativ risiko for iskæmisk slagtilfælde på op til 1,5. Risikoen for hæmoragisk slagtilfælde øges ikke under HRT-brug.
• Denne relative risiko er uafhængig af alder eller brugstid. Da baseline-risikoen er meget aldersafhængig, vil den samlede risiko for slagtilfælde hos kvinder, der bruger HRT, stige med alderen (se pkt. 4.4).
WHI -undersøgelser kombineret - Yderligere risiko for iskæmisk slagtilfælde§ efter 5 års brug
§ Der blev ikke skelnet mellem iskæmisk og hæmoragisk slagtilfælde.
Andre bivirkninger er blevet rapporteret ved brug af østrogen-gestagener:
• cholecystopatier;
• lidelser i hud og subkutant væv: chloasma, erythema multiforme, erythema nodosum, vaskulær purpura;
• sandsynlig demens over 65 år (se pkt. 4.4).
Indberetning af formodede bivirkninger
Rapportering af formodede bivirkninger, der opstår efter godkendelse af lægemidlet, er vigtig, da det muliggør kontinuerlig overvågning af lægemidlets fordele / risiko. Sundhedspersonale bedes rapportere eventuelle formodede bivirkninger via det nationale rapporteringssystem. "Adresse www. agenziafarmaco.gov.it/it/responsabili.
04.9 Overdosering
Undersøgelser af akut toksicitet indikerer ikke risici for akutte bivirkninger efter utilsigtet indtagelse af en dosis, selv mange gange højere end den terapeutiske. Nogle kvinder kan opleve kvalme, opkastning og tilbagetrækningsblødning.
Der er ingen specifik modgift, og behandlingen bør være symptomatisk.
05.0 FARMAKOLOGISKE EGENSKABER
05.1 Farmakodynamiske egenskaber
Farmakoterapeutisk gruppe: kønshormoner og modulatorer i kønssystemet, østrogener.
ATC -kode: G03CA03.
Den aktive ingrediens, syntetisk 17β-østradiol, er kemisk og biologisk identisk med endogent humant østradiol.Det kompenserer for tabet af østrogenproduktion hos postmenopausale kvinder og lindrer menopausale symptomer.
• Reduktion af symptomer på østrogenmangel
Lindring af overgangsalder symptomer opnås i løbet af de første par uger af behandlingen.
05.2 Farmakokinetiske egenskaber
Efter oral indtagelse absorberes østradiolvalerat hurtigt og fuldstændigt. Steroidets ester nedbrydes til østradiol og valerinsyre under absorption og den første leverpasning. Det når sit maksimale plasmapeak 1-3 timer efter administration. Østradiolniveauer forbliver forhøjede i 24 timer.
Efter gentagen daglig dosering sker der ingen stigning i plasma -østradiol.
Udskillelsen sker for det meste i form af metabolitter: 90% i urinen og 10% via fæces.
Halveringstiden for østradioludskillelse er 1 dag.
05.3 Prækliniske sikkerhedsdata
Den toksikologiske profil af østradiol er velkendt. Der er ingen prækliniske data, der er relevante for ordinereren ud over dem, der allerede er nævnt i andre sektioner.
• Kræftfremkaldende egenskaber
Resultaterne af toksicitetsundersøgelser ved gentagne doser, herunder undersøgelser af kræftfremkaldende potentiale, tyder ikke på særlige risici forbundet med brug til mennesker. Det skal dog bemærkes, at kønshormoner kan fremme væksten af visse hormonafhængige væv og tumorer.
• Embryotoksicitet / teratogenicitet
Reproduktionstoksicitetsundersøgelser med østradiolvalerat har ikke givet tegn på et teratogent potentiale, da administration af østradiolvalerat ikke resulterer i ikke-fysiologiske plasmakoncentrationer af østradiol, udgør dette præparat ingen risiko for fosteret.
• Mutagenicitet
Undersøgelser in vitro Og in vivo med 17b-østradiol gav de ingen indikation af et mutagent potentiale.
06.0 LÆGEMIDDELOPLYSNINGER
06.1 Hjælpestoffer
Lactosemonohydrat, majsstivelse, povidon 25, talkum, magnesiumstearat, saccharose, povidon 90, macrogol 6.000, calciumcarbonat, voks E, glycerol 85%, titandioxid, indigokarmin.
06.2 Uforenelighed
Ikke relevant.
06.3 Gyldighedsperiode
5 år.
06.4 Særlige opbevaringsforhold
Denne medicin kræver ingen særlige opbevaringsbetingelser.
06.5 Den umiddelbare emballages art og emballagens indhold
Blister af PVC / aluminium indeholdende 20 overtrukne tabletter.
06.6 Brugsanvisning og håndtering
Ingen særlige instruktioner.
07.0 INDEHAVER AF MARKEDSFØRINGSTILLADELSE
Bayer S.p.A. Viale Certosa, 130 - 20156 Milano
08.0 MARKEDSFØRINGSTILLADELSESNUMMER
A.I.C. n. 021226016
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN
04.04.1969/01.06.2010
10.0 DATO FOR REVISION AF TEKSTEN
10/2015