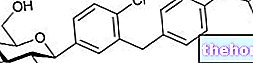
Hos mennesker sker syntesen af testosteron for en stor del (95% ca. tubuli, ansvarlig for spermatogenese Sammen repræsenterer Leydig-cellerne den såkaldte interstitielle kirtel, produktionssted for steroid androgene hormoner, herunder testosteron.
Polyhedral og ofte uregelmæssig i form syntetiserer Leydigs interstitielle celler testikelsteroider startende fra kolesterol båret af LDL eller syntetiseret i cellen fra acetat (gennem beta-oxidation). Under steroidogeneseprocessen, der finder sted på mitokondrielt niveau., kolesterol omdannes til pregnenolon og efterfølgende til DHEA, Androstenedione og testosteron.
- Det vigtigste testikelsteroid produceret af Leydig -celler er testosteron, så har vi androstenedion, DHEA, DHT og østradiol (E2).
95% af testosteron produceres i testiklerne, mens DHT og østradiol stammer for 80% fra den perifere omdannelse af testikel- og binyreforstadier, og 20% produceres i testiklerne.
Syntesen af testikulære steroider (steroidogenese) sker efter stimulering af LH af receptorerne udtrykt af Leydig -cellerne (af denne grund kaldes LH også i den mandlige LH Interstitielle celler, der stimulerer hormon, ICSH).
At være sekretion af LH fra hypofysen som reaktion på det hypothalamiske GnRH (Gonadotrophin frigivende hormon) af den pulserende type, er testosteronproduktionen i testiklerne også diskontinuerlig. Det skal dog bemærkes, at testisens reaktion på LH-stimulus er sen (24-72 timer).
Produktionen af testosteron i testiklerne er strengt afhængig af hypothalamus og hypofysen; vi taler derfor om aksen hypothalamus-hypofyse-testikel.
- GnRH udskilt af hypothalamus når adenohypofysens gonadotropiske celler, hvor den binder sig til specifikke membranreceptorer, hvilket stimulerer udskillelsen af LH og en lille del af FSH, som forekommer på en pulserende måde:
- på niveau med testiklerne bestemmer LH syntesen af testosteron ved Leydig -cellerne, der favoriserer omdannelse af kolesterol til pregnenolon op til produktion af testosteron → testosteron hæmmer direkte syntesen og hypothalamisk frigivelse af GnRH og hypofyse LH (feed control back).
- FSH binder til specifikke membranreceptorer placeret på overfladen af Sertoli -celler og stimulerer frigivelsen af forskellige proteiner og hormoner → disse stoffer (inhibin) undertrykker på den ene side den hypothalamiske frigivelse af FSH og understøtter på den anden side modning af spermatozoer. FSH virker også på kimlinjecellerne i seminiferous tubuli, hvilket stimulerer modning af spermatozoer, hvilket også kræver tilstrækkelige koncentrationer af testosteron.
- Den lille mængde østradiol, der produceres på testikelniveau, og som stammer fra perifer omdannelse af androgener (aromatase) virker på hypothalamus- og hypofyseniveau, hvilket reducerer amplituden af de spontane pulsationer af LH.
- Prolactin stimulerer produktionen af androgener af Leydig -celler og forbedrer deres virkning ved at øge følsomheden af målvævene; i tilfælde af hyperprolactinæmi opstår der imidlertid modsatrettede virkninger.
Af ovenstående er det klart, at den endokrine aktivitet af Leydig -cellerne understøttes af understøttende celler eller Sertoli -celler, der er placeret i væggen i de seminiferøse tubuli sammen med kønscellerne, der bruges til spermatogenese, det vil sige til syntese af mandlige spermatozoer eller gameter .
Sertoli -cellerne udfører mange funktioner, herunder opretholdelse af arkitekturen i de seminiferøse tubuli og garanti for metaboliske udvekslinger med kønscellerne for koordinering af spermatogenese; alt dette især takket være den endokrine aktivitet, som Sertoli -cellerne producerer:
- ABP: et protein, der binder testosteron og DHT, øger deres koncentration på tubulært og epididymalt niveau; derfor favoriserer det spermatogenese.
- inhibin: virker på hypofyseniveau, hvor det selektivt hæmmer udskillelsen af FSH
- østrogener: stammer fra aromatasemetaboliseringen af testosteron produceret af de nærliggende interstitielle celler i Leydig