Aktive ingredienser: Warfarin (warfarinnatrium)
Coumadin 5 mg delbare tabletter
Hvorfor bruges Coumadin? Hvad er det for?
COUMADIN er en antikoagulant, det vil sige, det hjælper med at forhindre dannelse af blodpropper (klumper) i blodet.
COUMADIN er en medicin med et snævert terapeutisk indeks, hvilket betyder, at små variationer i dosis kan have alvorlige konsekvenser, faktisk kan for meget medicin forårsage blødning, for lidt medicin kan føre til dannelse af farlige blodpropper.
Din læge har ordineret COUMADIN til dig for at forhindre blodpropper. Disse blodpropper er farlige, fordi de kan blokere normal blodgennemstrømning. For eksempel, hvis en blodprop bevæger sig til hjernen, kan det forårsage et slagtilfælde (afbrydelse af blodgennemstrømningen til hjernen).
COUMADIN bruges til at behandle og forebygge blodpropper:
- i ben og lunger
- forbundet med en uregelmæssig og hurtig hjerterytme, kaldet "atrieflimren";
- forbundet med udskiftning af hjerteklap.
Hvis du har haft et hjerteanfald (hjerteanfald), bruges COUMADIN til:
- reducere risikoen for at få et andet hjerteanfald
- reducere risikoen for slagtilfælde
- reducere risikoen for at blodpropper går til benene eller lungerne.
Tal med din læge, hvis du ikke har det bedre, eller hvis du har det dårligere.
Kontraindikationer Når Coumadin ikke bør bruges
Tag ikke COUMADIN
- Hvis du er allergisk over for warfarinnatrium eller et af de øvrige indholdsstoffer i dette lægemiddel (angivet i afsnittet Det indeholder).
- Hvis du har risiko for blødning eller igangværende blødning.
- Hvis du er gravid eller kan være.
- Hvis du er en kvinde i den fertile alder, som ikke bruger prævention
- Hvis du er gravid og risikerer at miste din baby eller har meget forhøjet blodtryk.
- Hvis du for nylig har gennemgået eller er ved at blive opereret, selv under lokalbedøvelse (afbrydelse af smerter i et område af kroppen).
- Hvis du skal have en procedure på hospitalet, herunder en punktering i ryggen.
- Hvis du har meget højt blodtryk, som kan forårsage øjenskade (malign hypertension).
- Hvis du tager perikonpræparater - Hypericum perforatum (urtemedicin til behandling af depression) (se afsnittet Andre lægemidler og Coumadin).
Forholdsregler ved brug Hvad du skal vide, før du tager Coumadin
- Tal med din læge eller apotek, før du tager COUMADIN
- Hvis du bemærker usædvanlig blødning, eller hvis du har tegn eller symptomer på blødning (se Mulige bivirkninger).
- Hvis du tidligere har haft eller har haft internationale normaliserede forhold (INR) -værdier, et blodkoagulationsindeks, større end 4,0 eller meget variabel.
- Hvis du nogensinde har haft mave- og tarmblødning.
- Hvis du har forhøjet blodtryk.
- Hvis du lider af en sygdom i hovedets blodkar.
- Hvis du lider af et fald i hæmoglobin, et protein, der transporterer ilt til væv, i blodet (anæmi).
- Hvis du har en ondartet tumor (kræft).
- Hvis du lider af nyresygdom.
- Hvis nogen i din familie lider af en blodsygdom.
- Hvis du har fået at vide, at du bliver nødt til at tage COUMADIN i lang tid.
- Hvis du er ældre (65 år eller ældre). Din læge vil beslutte, hvilken dosis der er den rigtige for dig. Denne dosis kan ændre sig fra tid til anden.
- Hvis hendes tæer bliver blå og gør ondt. Stop med at tage COUMADIN, og kontakt din læge, som vil ordinere anden medicin (se afsnittet Mulige bivirkninger).
- Hvis du lider af et fald i antallet af blodplader, en type blodlegemer efter behandling med heparin, en medicin til at tynde blodet.
- Hvis du har mild til alvorlig leversygdom. Din læge vil beslutte, hvilken dosis der er den rigtige for dig.
- Hvis du har opkastning, diarré eller en infektion, mens du tager COUMADIN.
- Hvis du bemærker, at en del af din krop eller hud bliver sort under behandling med COUMADIN (hud- eller vævsnekrose) (se afsnittet Mulige bivirkninger)
- Hvis du er udstyret med et kateter (lille, fleksibel slange).
- Hvis du har en sygdom, der involverer protein C, et naturligt forekommende protein i kroppen, der gør blodet tyndere.
- Hvis han skal gennemgå en "øjenoperation".
- Hvis han rammer hovedet eller tager et dårligt fald.
- Hvis du har en stigning i blodlegemer, som kan ses ved blodprøver
- Hvis du lider af "betændelse i blodkarrene.
- Hvis du har diabetes mellitus (forhøjet blodsukker).
- Hvis han spiser lidt.
- Hvis du lider af K -vitaminmangel.
- Hvis du tager medicin eller mad, der indeholder K -vitamin (se afsnit Andre lægemidler og COUMADIN; COUMADIN sammen med mad, drikke og alkohol).
- Hvis din krop ikke reagerer tilstrækkeligt på warfarinbehandling.
- Hvis du skal opereres, herunder hos tandlægen. Fortæl enhver sundhedsperson, der passer dig (inklusive tandlæge), at du tager COUMADIN, da behandling med COUMADIN skal stoppes eller reduceres før, under og umiddelbart efter operationen.
Interaktioner Hvilke lægemidler eller fødevarer kan ændre virkningen af Coumadin
Fortæl det til din læge eller apotek, hvis du tager anden medicin eller har brugt det for nylig.
Fortæl det til din læge, hvis du bemærker ændringer i dit helbred, foretager ændringer i den medicin, du tager, i din livsstil (rejser, miljøforhold, fysisk aktivitet).
Fortæl det især til din læge, hvis du tager:
- naturlægemidler, især Hypericum perforatum (bruges til behandling af depression) (se Tag ikke COUMADIN)
- Medicin til behandling af infektioner (amoxicillin, benzylpenicillin, penicillin G, piperacillin, ticarcillin, cefaclor, cefamandol, cefazolin, cefixim, cefotetan, cefonicid, cefotiam, cefoxitin, ceftriaxon, cefuroxim, nalidixinsyre, moxifloxacin, norfloxacin, pefloxacin, ofloxacin, pyrimethamin, sulfafurazolo, sulfamethizol, sulfamethoxazol / trimethoprim, sulfisoxazol, aminosalicylsyre, isoniazid, chloramphenicol, rifomicin, rifomicin, rifomacinin
- medicin til behandling af infektioner forårsaget af svampe (miconazol, econazol, fluconazol, ketoconazol, itraconazol, voriconazol, griseofulvin)
- medicin til forebyggelse og behandling af infektioner forårsaget af parasitter (proguanil, metronidazol, nimorazol, tinidazol, kinin)
- medicin til behandling af infektioner forårsaget af vira (delavirdin, efavirenz, etravirin, nevirapin, atazanivir, ritonavir, peginterferon alfa-2b, ribavirin, darunavir)
- medicin til behandling af organafstødning hos transplanterede patienter (cyclosporin)
- Lægemidler til behandling af betændelse og smerter (paracetamol, acetylsalicylsyre, diflunisal, propoxyphen, tramadol, diclofenac, indomethacin, ketorolac, sulindac, phenoprofen, ibuprofen, ketoprofen, naproxen, oxaprozin, celecoxib, lumofenoxicam, dexamethason, methylprednisolon, prednison, cortison)
- medicin til at tynde blodet (prasugrel, ticlopidin, abciximab, tirofiban, heparin, argatroban, bivalirudin, desirudin, lepidurin)
- medicin til at opløse blodpropper (streptokinase, alteplase)
- medicin til behandling af depression (desvenlafaxin, duloxetin, venlafaxin, citalopram, escitalopram, fluoxetin, fluvoxamin, paroxetin, sertralin, viloxazin, trazodon)
- medicin til behandling af epilepsi, en sygdom karakteriseret ved ukontrollerede kropsbevægelser og bevidsthedstab (valproinsyre, valproat, fosphenytoin, phenytoin, phenobarbital, primidon, carbamazepin)
- medicin til behandling af psykiske lidelser og angst (haloperidol, chlordiazepoxid)
- medicin til behandling af Parkinsons sygdom, en sygdom i centralnervesystemet, der f.eks. manifesteres ved tremor, muskelstivhed, nedsat bevægelse, vanskeligheder med at opretholde balance (entacapon, tolcapon, ropinirol)
- medicin til behandling af demens, en sygdom præget af hukommelsestab, orientering i rum og tid, vanskeligheder med at tale (Ginko biloba, memantine)
- medicin, der stimulerer hjernen (methylphenidat)
- medicin til behandling af søvnløshed (chloralhydrat, glutethymid, butobarbital, pentobarbital, secobarbital)
- medicin til behandling af lungesygdomme (zafirlukast)
- medicin mod hoste (noscapin, oxolamin)
- medicin til behandling af lidelser relateret til overgangsalderen (permanent afbrydelse af kvindecyklussen) hos kvinder (tibolon, lasofoxifen, raloxifen)
- medicin til behandling af kræft (tamoxifen, toremifen, megestrol, bicalutamid, flutamid, nilutamid, cyclophosphamid, ifosfamid, carboplatin, capecitabin, fluorouracil, tegafur, paclitaxel, trastuzumab, etoposid, imototid, imitostatin, imitostatin
- præventionsmidler (pille) (medroxyprogesteron, orale præventionsmidler indeholdende østrogen)
- medicin til behandling af seksuelle lidelser (testosteron)
- medicin til behandling af uregelmæssige menstruationer hos kvinder (danazol)
- medicin, der øger stofskiftet (metandienon, oxandrolon, oxymethanolon, stanozolol)
- vacciner (influenzaskud)
- vitaminer (E -vitamin, C, K)
- medicin til behandling af hudsygdomme (isotretion, etretinat, benzethoniumchlorid)
- medicin til behandling af alkoholafhængighed (disulfiram)
- salver til behandling af smerter (methylsalicylatsalve, trolaminsalicylatsalve)
- medicin til behandling af fedme (orlistat)
- medicin til behandling af forhøjet blodsukker (diabetes) (exenatid)
- medicin til behandling af lavt blodsukker (glukagon)
- medicin til behandling af sygdomme i skjoldbruskkirtlen, en kirtel i nakken (levothyroxin, liothyronin, skjoldbruskkirtelekstrakter, methimazol, propylthiouracil)
- medicin til behandling af manglende evne til at holde urin (urininkontinens) (tolterodin)
- medicin til behandling af forstørret prostata, kirtlen, der producerer sæd hos mænd (tamsulosin)
- medicin til behandling af leddegigt, en sygdom karakteriseret ved ledbetændelse, hævelse, bevægelsesbesvær og smerter (leflunomid, azathioprin)
- medicin til behandling af hjerterytmeforstyrrelser (kinidin, propafenon, amiodaron, disopyramid)
- medicin til behandling af forhøjet blodtryk (propanolol, pentoxifyllin, benziodaron)
- medicin til behandling af forhøjet blodtryk i lungearterien (bosentan)
- medicin til behandling af hjertesygdomme (ethacrynsyre, thienylsyre, spironolacton, chlorthalidon)
- medicin til behandling af den manglende produktion af coenzym Q10, et stof, der er nyttigt for kroppen (ubiquinon eller ubidecarenon
- medicin til behandling af høje fedtindhold i blodet (benzafibrat, clofibrat, ciprofibrat, fenofibrat, gemfibrozil, atorvastatin, fluvastatin, lovastatin, pravastatin, rosuvastatin, simvastatin, ezetimibe, colesevelam, cholestyramin)
- medicin til behandling af halsbrand (cimetidin, ranitidin, esomeprazol, lansoprazol, omeprazol, pantoprazol, rabeprazol, sucralfat)
- medicin til behandling af opkastning (aprepitant, fosaprepitant)
- medicin til behandling af sten eller småsten, i galdeblæren, det organ, der lagrer galde, et vigtigt stof i fordøjelsesprocesser (chenodiol)
- medicin til behandling af fordøjelsesforstyrrelser (cisaprid)
- medicin til behandling af betændelse i tarmen (olsalazin)
- medicin til behandling af ophobning af urinsyre, der forårsager smertefulde led (gigt) allopurinol, benzbromaron, sulfinpyrazon)
- corticotropin, diagnostisk medicin
- medicin, der indeholder alkohol (se afsnittet COUMADIN sammen med mad, drikke og alkohol)
Advarsler Det er vigtigt at vide, at:
Sammen med mad, drikke og alkohol
- Start ikke en diæt uden først at have konsulteret din læge.
- Foretag ikke pludselige ændringer i dine spisevaner, såsom at begynde at spise store mængder mad, der indeholder K -vitamin (grønne bladgrøntsager som spinat, salat, broccoli, blomkål, rosenkål og i mindre grad korn, kød og mejeriprodukter)
- Hvis barnet tager formelmælk, kan COUMADIN -behandlingen påvirkes.
- Tag ikke hvidløg, Ginko biloba, ginseng, echinacea, grapefrugtjuice og hydraste, mens du tager COUMADIN. Spørg din læge for at få en komplet liste over fødevarer og urter, du vil undgå.
- Undgå alkoholforbrug.
Graviditet og amning
Graviditet
Tag ikke COUMADIN under graviditeten, hvis du tror, du er gravid, eller hvis du kan blive gravid
Hvis du er en kvinde i den fertile alder, som ikke bruger prævention.
Faktisk kan denne medicin forårsage skade på det ufødte barn.
Hvis du tager COUMADIN, skal du tale med din læge, før du planlægger en graviditet.
Fodringstid
COUMADIN passerer ikke over i modermælk, og spædbørn, der blev ammet af mødre, der tog COUMADIN, havde ingen ændringer i protrombintid. Tag COUMADIN med forsigtighed, mens du ammer, og overvåg den nyfødte for blå mærker og blødninger.
Kørsel og brug af maskiner
Coumadin -behandling påvirker ikke din evne til at føre motorkøretøj eller betjene maskiner.
COUMADIN indeholder lactose
Denne medicin indeholder lactose (mælkesukker). Hvis din læge har fortalt dig, at du ikke tåler nogle sukkerarter, skal du kontakte din læge, inden du tager dette lægemiddel.
Dosis, metode og administrationstidspunkt Sådan bruges Coumadin: Dosering
Tag altid denne medicin nøjagtigt som din læge har fortalt dig og på samme tidspunkt hver dag. Du kan tage COUMADIN både til måltiderne og mellem måltiderne. Den dosis, du tager, kan variere over tid, afhængigt af din reaktion på COUMADIN og leverens tilstand.
- For at afgøre, hvilken dosis du skal give dig, vil din læge bestille en blodprøve for at måle din protrombintid (PT); Prothrombintidsværdier registreres ofte som INR (International Normalized Ratio), hvilket er en standard måde at udtrykke dem på.
- Test for at evaluere PT / INR er meget vigtigt, da de hjælper lægen med at forstå, hvor lang tid det tager for blodet at størkne og beslutte, om han skal ændre dosis af COUMADIN.
- Når du starter behandling med COUMADIN, bliver du nødt til at udføre PT / INR -kontrollerne meget ofte, senere kan de blive udtyndet. Dette vil dog ikke ske, hvis du lider af nyresygdom. Disse tests og regelmæssige besøg hos din læge er meget vigtige for COUMADIN -terapiens succes. Under hele behandlingsforløbet med COUMADIN skal du jævnligt kontrollere dit PT / INR (ca. en gang om måneden) og holde det inden for det bedste område for din helbredstilstand.
Hvis du er i tvivl, skal du kontakte din læge eller apotek.
Tabletten kan opdeles i lige store dele.
Overdosering Hvad skal man gøre, hvis man har taget for meget Coumadin
Hvis du har taget for meget COUMADIN, end du burde
Hvis du har taget for meget COUMADIN, skal du straks kontakte din læge eller en sundhedsfacilitet for at få passende hjælp.
Hvis du har glemt at tage COUMADIN
Prøv altid at tage COUMADIN som foreskrevet af din læge. Fortæl det straks til din læge, hvis du mangler en dosis. Tag den glemte dosis samme dag, så snart du husker det. Hvis det er tid til din næste dosis, skal du ikke tage den glemte også, men fortsætte med din normale doseringsplan.
Hvis du holder op med at tage COUMADIN
Spørg din læge eller apotek, hvis du har yderligere spørgsmål om brugen af dette lægemiddel.
Bivirkninger Hvad er bivirkningerne af Coumadin
Ligesom al anden medicin kan denne medicin forårsage bivirkninger, men ikke alle får bivirkninger.
Alvorlige bivirkninger omfatter:
- blødning (blødning) i forskellige dele af kroppen (omkring hjertet, binyrerne, øjet, tarmen, bagsiden af maven, leveren, hovedet, lungen)
- en del af kroppen eller huden bliver sort (hud eller anden vævsnekrose),
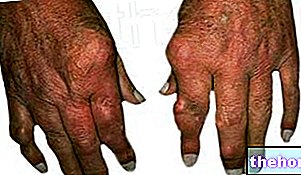
- obstruktion af et blodkar på grund af fedt (systemisk atheroemboli og cholesterol microemboli). I dette tilfælde kan du opleve, at dine tæer bliver blå og gør ondt (Blue Toe Syndrome) *.
Hvis du oplever nogen af de bivirkninger, der er nævnt ovenfor, skal du standse behandlingen med COUMADIN og kontakte din læge.
Derudover kendes de bivirkninger, der kan observeres, angivet med frekvens, ikke (frekvensen kan ikke estimeres ud fra de tilgængelige data).
- Fald i hæmoglobin, et protein, der transporterer ilt til væv, i blodet (anæmi) *
- Brystsmerter*
- Hævelse i maven (distension af maven), smerter i maven *, diarré, metallisk smag i munden (dysgeusi), synkebesvær (dysfagi) *, gas (flatulens), blødende tandkød, opkastning af blod (hæmatemese), blod i afføring (hæmatochezia), mørke, ildelugtende afføring (melaena), kvalme, opkastning
- Svaghed (asteni) *, kuldegysninger, træthed *, utilpashed *, smerter *, bleghed *, hævelse forårsaget af væskeretention (hævelse) *
- Leverinfektion (hepatitis)
- Allergisk (anafylaktisk) reaktion, allergi (overfølsomhed)
- Unormale blodprøver (forhøjet leverenzym)
- Ledsmerter (artralgi) *, samling af blod omkring leddet (hæmartrose), smerter i musklerne (myalgi) *
- Svimmelhed *, hovedpine *, følelsesløshed (paræstesi) *, totalt eller delvist tab af bevægelsesområde (lammelse) *, blodopsamling omkring rygsøjlen (vertebralt hæmatom)
- Dyb søvn med reduceret respons på normale stimuli (sløvhed) *
- Blod i urinen (hæmaturi)
- Overdreven blodtab i kvindeperioden (menorrhagia), vaginal blødning
- Næseblod (epistaxis), vejrtrækningsbesvær (dyspnø) *, blod med hoste (hæmoptyse), blødning i brystet (hemothorax), calciumsaltaflejring i lungen (lungeforkalkning)
- Tab af hår og hår (alopeci), hudirritation (dermatitis), hudirritation med blærer (bullous dermatitis), blå mærker (ekkymose), hudpletter (petechiae), kløe, hududslæt, rødme i huden ledsaget af kløe (urticaria)
- Obstruktion af en arterie på grund af en gasboble (arteriel emboli), fald i blodtryk (hypotension) *, fald i blodtryk med alvorlig nedsat hjertefunktion (chok) *, besvimelse (synkope) *, betændelse i blodkar (vaskulitis )
Bivirkninger markeret med en stjerne (*) er symptomer eller medicinske tilstande som følge af blødning.
- Der kan også være variationer i blodprøver i niveauerne af hæmoglobin (et protein, der transporterer ilt til væv), hæmatokrit (procentdel af blod optaget af røde blodlegemer) og enzymer, der angiver leverens og galde tilstand (hepatobiliær ) traktat.
Indberetning af bivirkninger
Tal med din læge, hvis du får bivirkninger, herunder mulige bivirkninger, der ikke er anført i denne indlægsseddel. Du kan også indberette bivirkninger direkte via det nationale rapporteringssystem på https://www.aifa.gov.it/content/segnalazioni-reazioni-avverse. Ved at rapportere bivirkninger kan du hjælpe med at give flere oplysninger om sikkerheden ved dette lægemiddel.
Udløb og opbevaring
Må ikke opbevares over 30 ° C. Opbevares i den originale emballage. Opbevar denne medicin utilgængeligt for børn.
Brug ikke dette lægemiddel efter den udløbsdato, der står på kartonen efter Udløbsdatoen. Udløbsdatoen refererer til den sidste dag i den pågældende måned.
Smid ikke medicin via spildevand eller husholdningsaffald. Spørg din apotek om, hvordan du skal smide medicin, du ikke længere bruger. Dette vil hjælpe med at beskytte miljøet.
Beskrivelse af hvordan COUMADIN ser ud og pakningens indhold
COUMADIN kommer i form af tabletter, der kan brydes.
COUMADIN fås i pakninger med 30 tabletter, der hver indeholder 5 mg warfarinnatrium.
Hvad indeholder COUMADIN
Den aktive ingrediens er warfarinnatrium.
Øvrige indholdsstoffer er stivelse, magnesiumstearat, stearinsyre, lactose
Indlægsseddel: AIFA (Italian Medicines Agency). Indhold offentliggjort i januar 2016. De foreliggende oplysninger er muligvis ikke opdaterede.
For at få adgang til den mest opdaterede version er det tilrådeligt at få adgang til webstedet AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttige oplysninger.
01.0 LÆGEMIDLETS NAVN
COUMADIN 5 MG TABLETTER
02.0 KVALITATIV OG KVANTITATIV SAMMENSÆTNING
Aktiv ingrediens: 5 mg warfarinnatrium
Hjælpestof med kendt effekt: lactose
Den fulde liste over hjælpestoffer findes i afsnit 6.1
03.0 LÆGEMIDDELFORM
Tabletter
04.0 KLINISKE OPLYSNINGER
04.1 Terapeutiske indikationer
Profylakse og behandling af lungeemboli, dyb venetrombose, arteriel tromboemboli forbundet med kronisk atrieflimren, mekaniske eller biologiske hjerteventilproteser, intrakardiel vægtrombose, akut myokardieinfarkt Profylakse ved reinfarkt.
04.2 Dosering og indgivelsesmåde
Dosering
Indledende dosis
Dosen af COUMADIN bør individualiseres i henhold til patientens reaktion på lægemidlet, som angivet ved daglig overvågning af protrombintid (PT) og udtrykt i henhold til International Normalized Ratio (INR). En høj ladningsdosis kan øge risikoen for blødning og andre komplikationer, giver ikke hurtigere beskyttelse mod trombedannelse og anbefales derfor ikke. Lave startdoser anbefales til patienter, der er ældre, svækkede eller som kan have en INR større end forventet som reaktion på COUMADIN. Det anbefales, at behandling med COUMADIN påbegyndes ved hjælp af doser på 2,5 til 5 mg dagligt med dosisjusteringer baseret på INR -bestemmelser.
Vedligeholdelsesdosis
De fleste patienter opretholdes i doser på 2,5 til 10 mg om dagen med tilfredsstillende resultater. Individuel dosis og doseringsintervaller bør bestemmes ud fra patientens INR -værdier.
Varigheden af behandlingen er individuel; generelt bør antikoagulerende behandling fortsættes, indtil risikoen for trombose og emboli er overvundet.
Til informationsformål er de terapeutiske intervaller på INR, der anbefales for hver indikation, angivet nedenfor (se også Ny vejledning til oral antikoagulantbehandling fra Federation of Anticoagulant Surveillance Centers 1997).
På grund af begrænsede data anbefales warfarinbehandling (INR 2-3) i 12 uger efter ventilindsættelse hos patienter med biologiske hjerteklapper.Længere behandling bør overvejes for patienter med yderligere risikofaktorer, såsom atrieflimren eller tidligere tromboemboli.
* Medmindre andet er medicinsk angivet, synes en INR større end 4,0 ikke at have nogen yderligere terapeutisk fordel for de fleste patienter og er forbundet med en højere blødningsrisiko.
I tilfælde af INR større end 5 skal patienten straks stoppe med at tage warfarin og kontakte en læge.
Særlige populationer
Nedsat nyrefunktion
Ingen dosisjustering er påkrævet hos patienter med nedsat nyrefunktion, selvom hyppigere overvågning kan være passende for at holde warfarindosis inden for det terapeutiske område.
Nedsat leverfunktion
Leverdysfunktion kan forstærke responsen på warfarin på grund af faldet i dets metabolisme og på grund af nedsat syntese af koagulationsfaktorer. Det er derfor nødvendigt at reducere dosis.
Pædiatrisk population
Der er utilstrækkelig information fra kontrollerede kliniske forsøg om brug til børn.
Sikkerheden og effekten af COUMADIN hos børn og unge under 18 år er ikke fastslået.
Ældre patienter
Lave startdoser anbefales til ældre og / eller svækkede patienter.
COUMADIN med heparin
I betragtning af at der er et interval på ca. 12-18 timer mellem administration af den første dosis og den terapeutiske forlængelse af protrombintiden og en forsinkelse på 36-72 timer for opnåelse af den globale antikoagulerende effekt i nødsituationer (f.eks. pulmonal), administrer i første omgang natriumheparin sammen med COUMADIN. Samtidig behandling med ikke -fraktioneret heparin påvirker resultaterne af INR -testen, så det anbefales at udføre testen mindst seks timer efter seponering af heparin.
04.3 Kontraindikationer
COUMADIN er kontraindiceret under følgende omstændigheder:
Overfølsomhed over for det aktive stof eller over for et eller flere af hjælpestofferne anført i pkt.6.1
Graviditet
Hos kvinder i den fertile alder, der ikke anvender prævention (se pkt. 4.6 "Graviditet og amning").
Hæmoragiske tendenser og bloddyskrasier
Nylig eller planlagt operation forbundet med høj risiko for blødning
Blødningstendenser forbundet med aktiv sårdannelse eller igangværende blødning af: mave -tarm-, genitourinære og luftveje; blødning i centralnervesystemet; cerebral aneurisme, dissekere aneurisme af aorta; perikarditis, perikardial effusion; bakteriel endokarditis
Trussel om abort, eklampsi og præeklampsi
Uovervåget patienter med en tilhørende høj risiko for manglende overholdelse af behandlingen
Spinal punktering og andre diagnostiske eller terapeutiske procedurer med risiko for ukontrollabel blødning
Stor lænd eller regionalbedøvelse
Ondartet hypertension
Perikon (Hypericum Perforatum): Hypericum perforatum -præparater bør ikke tages samtidigt med warfarin på grund af risikoen for nedsatte plasmaniveauer og nedsat terapeutisk effekt af warfarin (se pkt. 4.5 "Interaktioner med andre lægemidler og andre former for interaktion").
04.4 Særlige advarsler og passende forholdsregler ved brug
Blødning
COUMADIN kan forårsage større eller dødelig blødning. Blødning forekommer mest sandsynligt i den første måned. Risikofaktorer for blødning omfatter høj antikoagulationsintensitet (INR> 4,0), 65 år eller derover, historie med stor variation i INR -værdier, historie med gastrointestinal blødning, hypertension, cerebrovaskulær sygdom, anæmi, malignitet, traumer, nyreskader, visse genetiske faktorer og forlænget warfarinbehandling.
Hos de fleste patienter ser det ud til, at en INR større end 4,0 ikke giver yderligere terapeutisk fordel og er forbundet med en højere blødningsrisiko.
Periodiske INR -bestemmelser bør foretages hos alle patienter i behandling. Patienter med øget risiko for blødning kan have fordel af hyppigere INR -kontroller, omhyggelige dosisjusteringer for at opnå den ønskede INR og fra en kortere behandlingsvarighed, der er tilpasset den kliniske tilstand. vedligeholdelse af INR i det terapeutiske område eliminerer ikke risikoen for blødning.
Medicin, kostændringer og andre faktorer kan påvirke INR -niveauerne opnået med COUMADIN -behandling. INR bør overvåges oftere i tilfælde af initiering eller afbrydelse af behandling med andre lægemidler, herunder plantelægemidler eller ved ændring af dosering med andre lægemidler (se pkt. 4.5 "Interaktioner med andre lægemidler og andre former for interaktion").
Patienter bør undervises i foranstaltninger til at minimere risikoen for blødning og til at rapportere tegn og symptomer på blødning.
En kraftig stigning (> 50 sekunder) i aktiveret delvis tromboplastintid (APTT) med en PT / INR i det ønskede område blev identificeret som et indeks for øget risiko for postoperativ blødning.
Vævsnekrose
Nekrose og / eller gangren i huden og andre væv er en usædvanlig, men alvorlig risiko (amputation af det involverede væv, lem, bryst eller penis.
En omhyggelig klinisk evaluering er nødvendig for at afgøre, om nekrose er forårsaget af en latent sygdom. Selvom flere behandlinger er blevet afprøvet, er ingen behandling for nekrose blevet anset for ensartet effektiv. Behandling med COUMADIN bør afbrydes i tilfælde af nekrose. Antikoagulerende behandling skal fortsættes , alternative lægemidler bør overvejes.
Systemisk atheroemboli og cholesterol microemboli
Antikoagulant terapi med COUMADIN kan øge frigivelsen af atheromatøse emboliske plaques. Systemisk atheroemboli og kolesterolmikroemboli kan manifestere sig med en række tegn og symptomer afhængigt af emboliseringsstedet. De mest almindeligt involverede viscerale organer er nyrerne, efterfulgt af bugspytkirtlen, milten og leveren. Nogle tilfælde har resulteret i nekrose eller død. Et karakteristisk syndrom ved mikroemboli er syndromet med blå tå (fod). Behandling med COUMADIN bør afbrydes, hvis sådanne fænomener observeres. Hvis fortsat antikoagulationsterapi er påkrævet, bør alternativ medicin overvejes.
Heparin-induceret trombocytopeni
COUMADIN bør ikke bruges som indledende behandling hos patienter med heparininduceret trombocytopeni (HIT) og heparininduceret trombocytopeni med trombotisk syndrom (HITTS). Tilfælde af lem -iskæmi, nekrose og gangren er forekommet hos patienter med HIT og HITTS, da heparinbehandling blev afbrudt, og warfarin -behandling påbegyndt eller fortsat. Hos nogle patienter har konsekvenserne ført til amputation af de involverede dele og / eller død. Behandling med COUMADIN kan overvejes efter normalisering af trombocyttallet.
Andre faktorer, der kan påvirke responsen på COUMADIN -terapi
Moderat til svær leverinsufficiens
Infektionssygdomme eller lidelser i tarmfloraen (f.eks. Gran, antibiotikabehandling)
Brug af faste katetre
Underskud i antikoagulerende respons medieret af protein C: COUMADIN reducerer syntesen af naturlige antikoagulantia, protein C og protein S. Arvelige eller erhvervede mangler ved protein C eller dets kofaktor, protein S, har været forbundet med vævsnekrose efter administration af warfarin. Samtidig behandling med antikoagulantia med heparin i 5-7 dage under initiering af COUMADIN-behandling kan minimere forekomsten af vævsnekrose hos disse patienter. Warfarin -terapi bør afbrydes, når der er mistanke om, at det kan forårsage udvikling af nekrose og heparin -antikoagulation bør overvejes.
Øjenoperation: ved grå stær blev brugen af COUMADIN forbundet med en signifikant stigning i mindre komplikationer på grund af nål eller blokering af lokalbedøvelse, men var ikke forbundet med kirurgiske blødningskomplikationer, der potentielt var farlige for udsigten. Da seponering eller reduktion af COUMADIN -behandling kan føre til alvorlige tromboemboliske komplikationer, skal beslutningen om at afbryde COUMADIN forud for mindre invasiv og kompleks øjenoperation, såsom linsekirurgi, være baseret på risiciene ved vægtet antikoagulationsterapi mod fordelene.
Ægte polycytæmi
Vaskulitis
Diabetes mellitus
Dårlig ernæringsstatus
K -vitaminmangel
Øget indtag af K -vitamin Arvelig resistens over for warfarin
Patienter med kongestiv hjertesvigt kan udvise en højere end forventet PT / INR, derfor kræves hyppigere laboratoriekontrol og reducerede doser af COUMADIN.
Løbende behandling af tand- og kirurgiske operationer
Nogle tand- eller kirurgiske procedurer kan kræve afbrydelse eller dosisændring af COUMADIN -behandlingen.Risici skal overvejes, og i
fordele ved afbrydelse af behandlingen med COUMADIN, selv i korte perioder. INR bør bestemmes umiddelbart før enhver tand- eller kirurgisk procedure. Hos patienter, der gennemgår minimalt invasive procedurer, som skal antikoaguleres før, under eller umiddelbart efter sådanne procedurer, en dosisjustering af COUMADIN for at opretholde INR på det laveste niveau af det terapeutiske område kan det sikkert tillade vedligeholdelse af antikoagulation.
Pædiatrisk population
Der er ikke udført tilstrækkelige og velkontrollerede undersøgelser i den pædiatriske population, og den optimale dosis, sikkerhed og effekt i denne population er ikke kendt.
Anvendelse til ældre
Patienter på 60 år eller ældre ser ud til at vise et større end forventet INR -svar på warfarins antikoagulerende virkning. Der bør udvises forsigtighed ved administration af warfarin til ældre patienter i enhver situation eller fysisk tilstand, hvor der er en ekstra risiko. Lave startdoser af warfarin anbefales til ældre patienter.
Farmakogenetik
Genetisk variabilitet især i relation til gener, der koder for CYP2C9 og VKORC1 proteiner, kan i betydelig grad påvirke den dosis warfarin, der kræves for at opnå den ønskede kliniske effekt.Hvis der er en sammenhæng med disse polymorfier, bør der udvises ekstrem forsigtighed.
Vigtig information om nogle af ingredienserne:
Denne medicin indeholder lactose, derfor bør patienter med sjældne arvelige problemer med galactoseintolerance, Lapp-lactasemangel eller glucose-galactosemalabsorption ikke tage denne medicin.
04.5 Interaktioner med andre lægemidler og andre former for interaktion
Talrige faktorer, alene eller i kombination, herunder ændringer i medicin, naturlægemidler og kost, kan påvirke patientens reaktion på antikoagulantia, herunder warfarin.
Lægemidler kan interagere med COUMADIN gennem farmakodynamiske eller farmakokinetiske mekanismer. De farmakodynamiske mekanismer, der ligger til grund for lægemiddelinteraktionerne med COUMADIN, er synergisme (reduceret hæmostase, reduceret syntese af koagulationsfaktorer), konkurrencedygtig antagonisme (vitamin K), ændringer i den fysiologiske kontrol af vitamin K -metabolisme (arvelig resistens). De farmakokinetiske mekanismer til Grundlaget for lægemiddelinteraktioner med COUMADIN skyldes hovedsageligt enzyminduktion, enzymhæmning og reduceret plasmaproteinbinding Det er vigtigt at bemærke, at nogle lægemidler kan interagere med COUMADIN med mere end én mekanisme.
PT / INR -bestemmelser bør foretages oftere ved initiering eller afbrydelse af behandling med andre lægemidler, herunder naturlægemidler, eller ved ændring af doseringen af andre lægemidler, naturlægemidler, eller hvis du ændrer doseringen af andre lægemidler, herunder lægemidler, der bruges kortvarigt tid (f.eks. antibiotika, svampedræbende midler, kortikosteroider).
For at få yderligere oplysninger om interaktioner med COUMADIN eller bivirkninger relateret til blødning, se produktinformationen for alle lægemidler, der bruges samtidigt.
Interaktioner med CYP450
CYP450 isoenzymer involveret i warfarinmetabolisme inkluderer CYP2C9, 2C19, 2C8, 2C18, 1A2 og 3A4. Den mere potente S-enantiomer af warfarin metaboliseres af CYP2C9, mens R-enantiomeren metaboliseres af CYP1A2 og 3A4.
CYP2C9-, 1A2- og / eller 3A4 -hæmmere har potentiale til at øge warfarins effekt (øge INR) ved at øge warfarin -eksponeringen.
Inducere af CYP2C9, 1A2 og / eller 3A4 har potentiale til at reducere effekten (fald i INR) af warfarin ved at reducere eksponeringen for warfarin.
Medicin, der øger risikoen for blødning
Narkotika, der tilhører bestemte klasser, som vides at øge risikoen for blødning, præsenteres nedenfor.
Da risikoen for blødning øges, når sådanne lægemidler administreres samtidigt med warfarin, bør patienter, der modtager et af disse lægemidler med COUMADIN, overvåges nøje.
Antikoagulantia
Antiplatelet midler
Trombolytika
Ikke-steroide antiinflammatoriske lægemidler (NSAID'er)
Serotonin genoptagelseshæmmere
Antibiotika og svampemidler
Der har været rapporter om INR -ændringer hos patienter, der modtager warfarin og antibiotika eller antifinginer, men kliniske farmakokinetiske undersøgelser har ikke vist nogen konsekvent virkning af disse midler på plasmakoncentrationer af warfarin. INR bør monitoreres omhyggeligt ved initiering o Et antibiotikum eller svampedræbende stoppes hos patienter bliver behandlet med COUMADIN.
Bredspektret antibiotika kan forstærke virkningen af warfarin ved at reducere tarmfloraen, der producerer vitamin K.
Lægemidler, der påvirker INR
Lægemidler, der kan interagere med COUMADIN og forårsage en stigning i INR -værdier, omfatter:
Lægemidler, der kan interagere med COUMADIN og forårsage et fald i INR -værdier, omfatter:
Urtepræparater og fødevarer
Der skal udvises forsigtighed, når naturlægemidler foretages sammen med COUMADIN. Der er få tilstrækkelige og velkontrollerede undersøgelser, der vurderer potentialet for metaboliske og / eller lægemiddelinteraktioner mellem naturlægemidler og COUMADIN. På grund af den manglende standardisering af produktionen af naturlægemidler kan mængden af aktivt stof variere. Dette kan yderligere forvirre evnen til at evaluere potentielle interaktioner og virkninger på antikoagulerende virkning.
Nogle naturlægemidler kan forårsage blødning, når de tages alene (f.eks. Hvidløg og Ginkgo biloba) og kan have antikoagulantia, trombocytblæsning og / eller fibrinolytiske egenskaber. Disse virkninger forventes at være additive til de antikoagulerende virkninger af COUMADIN ... Omvendt nogle naturlægemidler. kan reducere virkningen af COUMADIN (f.eks. coenzym Q10, perikon, ginseng). Nogle naturlægemidler og fødevarer kan interagere med COUMADIN gennem interaktioner med CYP450 (f.eks. echinacea, grapefrugtjuice, ginko, hydraste, perikon) .
Patientens reaktion bør overvåges med yderligere INR -bestemmelser, hvis et urtepræparat startes eller stoppes.
Nogle naturlægemidler, der kan påvirke koagulering, er anført nedenfor som reference, selvom denne liste ikke skal betragtes som udtømmende. Mange naturlægemidler har flere almindelige navne og videnskabelige navne. De mest kendte almindelige navne på naturlægemidler er angivet nedenfor.
a Indeholder kumariner, har antiplatelet egenskaber og kan have koagulationsegenskaber på grund af det mulige indhold af vitamin K.
b Indeholder kumariner og salicylater.
c Indeholder kumariner og har fibrinolytiske egenskaber.
d Indeholder kumariner og har trombocythæmmende egenskaber.
e Det har blodplade- og fibrinolytiske egenskaber.
Warfarins terapeutiske virkning kan reduceres ved samtidig administration af præparater baseret på perikon (Hypericum perforatum) Dette skyldes induktion af de enzymer, der er ansvarlige for stofskiftet af lægemidler af disse præparater, som derfor ikke må administreres. samtidig med warfarin. Induktionseffekten kan fortsætte i mindst 2 uger efter, at behandlingen med Hypericum perforatum -produkter er stoppet.
Hvis en patient tager Hypericum perforatum -produkter samtidigt med warfarin, bør INR -værdierne overvåges, og behandlingen med sidstnævnte skal afbrydes.
Overvåg INR -værdier nøje, da de kan stige efter stop med Hypericum perforatum. Warfarindoseringen skal muligvis justeres.
04.6 Graviditet og amning
Graviditet
COUMADIN er kontraindiceret under graviditet hos kvinder, der er gravide eller kan blive gravide, da lægemidlet krydser placentabarrieren og kan forårsage dødelig føtal blødning i livmoderen (se pkt. 4.3 "Kontraindikationer").
Tilfælde af medfødte misdannelser er også blevet rapporteret hos børn, hvis mødre blev behandlet med warfarin under graviditeten.Eksponering for COUMADIN under graviditeten forårsager en kendt række større medfødte misdannelser (warfarinembryopati og fetotoksicitet), føtal blødning og en øget risiko for abort og foster dødelighed. Virkningerne af COUMADIN på reproduktion og udvikling er ikke blevet evalueret hos dyr. Hvis dette lægemiddel anvendes under graviditeten, eller hvis en patient bliver gravid, mens han tager denne medicin. skal patienten informeres om de potentielle risici for fosteret .
Hos mennesker krydser warfarin placenta, og fostrets plasmakoncentrationer nærmer sig moderens værdier. Warfarin -eksponering i første trimester af graviditeten forårsagede en række medfødte misdannelser hos cirka 5% af de udsatte afkom. Warfarinembryopati er karakteriseret ved nasal hypoplasi med eller uden skarpe epifyser (punkteret chrondrodysplasi) og væksthæmning (inklusive lav fødselsvægt).Centralnervesystemet abnormiteter og øjenforstyrrelser er også blevet rapporteret, herunder dorsal midtliniedysplasi, kendetegnet ved agenese af corpus callosum; Dandy-Walker-misdannelse, cerebellar midterlinjeatrofi og ventral midlinedysplasi, karakteriseret ved atrofi Warfarin-eksponering i andet og tredje trimester har været forbundet med mental retardering, blindhed, skizoencephaly, microcephaly, hydrocephalus og andre negative graviditetsresultater.
Fodringstid
Baseret på offentliggjorte data om 15 ammende mødre blev warfarin ikke påvist i modermælk. Blandt de 15 spædbørn født på termin viste 6 ammende spædbørn protrombintider inden for det forventede område. Der blev ikke opnået protrombintider for de andre 9 ammende spædbørn. Virkninger på for tidligt fødte børn er ikke blevet evalueret.
Derfor bør der udvises forsigtighed, når COUMADIN administreres til ammende kvinder, da risikoen for de nyfødte / spædbørn ikke kan udelukkes. Det tilrådes at kontrollere koagulationsparametrene for den nyfødte og overvåge for blå mærker og blødninger.
04.7 Virkninger på evnen til at føre motorkøretøj og betjene maskiner
COUMADIN har ingen eller ubetydelig indflydelse på evnen til at føre motorkøretøj eller betjene maskiner
04.8 Bivirkninger
Følgende alvorlige bivirkninger er blevet rapporteret med COUMADIN:
Blødning
Blødning, fra mindre til alvorlig blødning (inklusive dødelige følger), kan forekomme under behandling med COUMADIN. Blødningen kan finde sted i ethvert væv eller organ, og kan manifestere sig som intern eller ekstern blødning med tilhørende symptomer og komplikationer.
Typisk kan følgende kropssystemer påvirkes:
øvre mave -tarmkanal (gingival blødning, hæmatemese) eller lavere (melaena, hæmatochezia, rektal blødning)
Retroperitoneal blødning kan også forekomme.
luftvejene (epistaxis, hæmoptyse), herunder sjældne tilfælde af lungebetændelse i alveolær blødning
genitourinary tract (hæmaturi, vaginal blødning, menorrhagia)
hud (kontusion, blå mærker og petechiae)
Blødning i centralnervesystemet kan også forekomme, herunder intrakraniel blødning eller vertebralt hematom, okulær blødning, intraartikulær blødning, pleural blødning, perikardial blødning, adrenal blødning og leverblødning.
Nogle blødningskomplikationer kan vise sig som tegn og symptomer, der ikke umiddelbart identificeres som følge af blødning. Disse bivirkninger er markeret i nedenstående tabel med en stjerne (*).
Nekrose af hud og andre væv
Systemisk atheroemboli og cholesterol microemboli
Følgende bivirkninger er blevet rapporteret efter markedsføring med warfarin efter markedsføring. Da disse reaktioner er blevet rapporteret frivilligt fra en population af usikker størrelse, er det ikke altid muligt at estimere frekvenser pålideligt.
Følgende tabel viser bivirkninger efter systemorganklasse, MedDRA -terminologi og frekvens.
Frekvenser defineres som: meget almindelig (ge; 1/10); almindelig (ge; 1/100,
* Medicinske symptomer eller tilstande som følge af blødningskomplikationer.
Laboratorieresultater
Ændringer i hæmoglobinniveauer, hæmatokrit og hepatobiliære enzymer kan forekomme.
Indberetning af formodede bivirkninger
Rapportering af formodede bivirkninger, der opstår efter godkendelse af lægemidlet, er vigtig, da det muliggør kontinuerlig overvågning af lægemidlets fordel / risiko -balance. Sundhedspersonale bedes rapportere eventuelle formodede bivirkninger via det nationale rapporteringssystem. "Adresse https: //www.aifa.gov.it/content/segnalazioni-reazioni-avverse
04.9 Overdosering
Tegn og symptomer: Mistænkt eller manifest unormal blødning (f.eks. Blod i afføring eller urin, hæmaturi, overdreven menstruationsstrøm, melaena, petechiae, blå mærker eller vedvarende blødning fra overfladiske sår) er et tidligt tegn på en "antikoagulation til et utilfredsstillende niveau af sikkerhed.
Behandling: Overdreven antikoagulation, med eller uden blødning, kan kontrolleres ved at afbryde COUMADIN-behandlingen og om nødvendigt ved at administrere 1-2 mg vitamin K1 (phytomenadion) parenteralt eller oralt. Sådan brug af vitamin K 1 reducerer reaktionen på efterfølgende COUMADIN-behandling Efter hurtig vending af en forhøjet PT / INR kan patienter vende tilbage til den trombotiske tilstand, de havde før behandlingen. Genoptagelse af COUMADIN -dosering vender virkningen af K -vitamin, og med omhyggelige dosisjusteringer kan der opnås en terapeutisk PT / INR igen. Hvis der er angivet hurtig antikoagulation, kan heparin være at foretrække til initieringsbehandling.
Hvis en lille blødning udvikler sig til en større, gives 5 til 25 mg (sjældent op til 50 mg) vitamin K1 parenteralt.
I nødsituationer på grund af alvorlig blødning kan koagulationsfaktorer vende tilbage til normale niveauer ved indgivelse af 15 mg / kg frisk fuldblod eller frisk frosset plasma eller ved administration af 30-50 enheder / kg protrombinkomplekskoncentrat.
Anvendelse af blodprodukter er forbundet med risikoen for hepatitis og andre virussygdomme og med en øget risiko for trombose.Derfor bør brugen af disse præparater kun forbeholdes i tilfælde af omfattende blødninger på grund af en overdosis COUMADIN, hvilken fare patientens liv.
Oprensede faktor IX -præparater bør ikke anvendes, fordi de ikke øger niveauerne af protrombin og faktor VII og X, som er deprimerede sammen med faktor IX som et resultat af behandling med COUMADIN. I tilfælde af iøjnefaldende blodtab kan masserede erytrocytter administreres. Hos ældre patienter eller patienter med hjertesygdomme skal blod- eller plasmatransfusioner overvåges omhyggeligt for at undgå at udløse en "lungeemboli".
05.0 FARMAKOLOGISKE EGENSKABER
05.1 Farmakodynamiske egenskaber
Farmakoterapeutisk klassifikation: Antitrombotisk middel - vitamin K -antagonist ATC -kode: B01AA03
Den aktive ingrediens i COUMADIN (warfarinnatrium) er natriumsaltet af 3 - ( - acetonylbenzyl) -4 -hydroxycoumarin og tilhører gruppen af indirekte dicumaroliske antikoagulanter.
COUMADIN og andre kumarinantikoagulanter virker ved at hæmme syntesen af vitamin K-afhængige koagulationsfaktorer, som omfatter faktor II, VII, IX og X og antikoagulerende proteiner C og S. Halveringstiderne er: Faktor II 60 timer; Faktor VII 4-6 timer; Faktor IX 24 timer; Faktor X 48-72 timer; Protein C 8 timer og Protein S 30 timer. Den resulterende effekt in vivo er en sekventiel depression af faktor VII, IX, X og II aktivitet. K-vitamin er en væsentlig faktor for post-ribosomal syntese af vitamin K-afhængige koagulationsfaktorer. K -vitamin fremmer biosyntesen af carboxyglutaminsyrerester, der er afgørende for proteiners biologiske aktivitet Warfarin menes at forstyrre syntesen af koagulationsfaktorer ved at hæmme regenereringen af vitamin K1 -epoxid.Graden af depression afhænger af den administrerede dosis. Terapeutiske doser warfarin reducerer den samlede mængde af den aktive form af hver vitamin K -afhængig koagulationsfaktor med 30 til 50%.
Antikoagulerende virkning forekommer generelt inden for 24 timer efter lægemiddeladministration, men den højeste antikoagulerende effekt kan også forekomme efter 72-96 timer. Virkningsvarigheden for en enkelt dosis racemisk warfarin er 2-5 dage.
Lægemidlet har ingen direkte effekt på stabiliseret trombose, og det vender heller ikke om iskæmisk skade; når trombose er opstået, er målet med antikoagulantbehandling imidlertid at forhindre yderligere forlængelse og relaterede komplikationer, hvilket kan føre til alvorlige, endog fatale konsekvenser.
05.2 Farmakokinetiske egenskaber
COUMADIN er en racemisk blanding af R- og S. -enantiomererne. Hos mennesker har S -enanatiomeren en antikoagunat aktivitet 5 gange større end R -enantiomeren, men har generelt en hurtigere clerance.
Efter oral administration er absorptionen i det væsentlige fuldstændig, og de maksimale plasmakoncentrationer nås inden for 1-9 timer. Ca. 97% er bundet til plasmalbumin. COUMADIN inducerer normalt hypoprothrombinæmi inden for 36-72 timer, og dets varighed kan vare i 4-5 dage og derved frembringe en jævn og langvarig responskurve.
Op til 92% af den oralt indgivne dosis genvindes i urinen, hovedsageligt i form af metabolitter.
05.3 Prækliniske sikkerhedsdata
LD50 (mg / kg): mus p.o. = 700; i.v. = 160 rotter p.o. = 8,7; i.v. = 25
06.0 LÆGEMIDDELOPLYSNINGER
06.1 Hjælpestoffer
Stivelse, magnesiumstearat, stearinsyre, lactose.
06.2 Uforenelighed
Ingen
06.3 Gyldighedsperiode
24 måneder
06.4 Særlige opbevaringsforhold
Må ikke opbevares over 30 ° C. Opbevares i den originale emballage.
06.5 Den umiddelbare emballages art og emballagens indhold
Blister af PVC og aluminium
Pakke med 30 delbare tabletter
06.6 Brugsanvisning og håndtering
Ingen særlige instruktioner
07.0 INDEHAVER AF MARKEDSFØRINGSTILLADELSE
Bristol -Myers Squibb S.r.l., Via Virgilio Maroso, 50 - Rom
08.0 MARKEDSFØRINGSTILLADELSESNUMMER
AIC 016366027
09.0 DATO FOR FØRSTE TILLADELSE ELLER FORNYELSE AF TILLADELSEN
Maj 2010